科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 打“封闭针”有啥用,到底是好是坏呢
“封闭针”是对我们普罗大众来说,是一个耳熟能详的名词。很多人一听打封闭,就敬而远之。但几乎所有的著名运动员都打过所谓的“封闭针”,这次2022中国女足亚洲杯决赛,队内头号球星王霜据说就是打了“封闭针”上场的,为球队夺冠贡献了自己的所有力量。那么“封闭针”到底是什么,它对人们有什么好处,又有什么不好的地方呢?现在医生普遍所说的“打一针”,就是以前的“打封闭”吗?显然不是。传统意义上的打封闭,就是在局部疼痛部位打一针含糖皮质激素和局麻药的混合液,起到消炎和镇痛作用,从而改善患者症状。这里要注意到两点,一是“局部疼痛部位”,二是“激素”。人们害怕的其实是激素的副作用。因为糖皮质激素的滥用会引起骨质疏松、血糖升高、血压上升等副作用。特别是骨质疏松,使所有老百姓谈虎色变。那么现在医院内的打一针,特别是疼痛科的打一针,真的就是上面所说的“打封闭”吗。当然不是!其实现在所谓的“打一针”,和以前所说的“打封闭”有本质的不同!第一,现在的“打一针”,再也不是在“局部疼痛部位”简单的打个“封闭”。而是根据患者病情,对因治疗,即找到患者的病根,进行阻滞治疗。譬如,椎间盘突出会引起腰臀部直至大腿小腿的放射性疼痛,这时,疼痛部位非常广泛,医生显然不能简单的从腰打到腿,而是会找到腰部椎间盘突出的部位,直接将药水注射到腰椎内的突出部位,使受压迫的神经消炎消肿,从而达到缓解和消除疼痛的目的。第二,现在的“打一针”,很多情况是包含激素的,因为激素可以起到消炎镇痛作用。但现在每次注射使用激素的量要远远少于以前“打封闭”时代的量。因为现在有很多可视化技术,如超声引导技术、X线透视引导技术、CT引导技术,可以使穿刺针很容易地到达疾病病因所在部位,因而只需要少量的激素就能达到以往不能达到的效果。继续以椎间盘突出为例,如果患者因为高龄、其他严重疾病等等情况不适合手术,那在X线透视下将穿刺针穿刺到椎间盘突出部位,只需要打以往1/4的激素量,就可以达到很好的消炎镇痛作用。再譬如膝关节炎、髋关节坏死、腱鞘炎等,很多情况下不能手术,在超声引导下进行局部穿刺注射少量激素,就能起到很好的疗效。我们经常说,一个疗程3-5次注射治疗,这个疗程内注射的药物是不会引起骨质疏松的。第三,现在的“打一针”,也不是仅仅注射激素和局麻药,而是有多种注射方案。还是以椎间盘突出为例,医生可以将针穿刺到腰椎间盘突出的部位,注射胶原酶,从而达到消除突出解除疼痛的作用。又譬如髋关节坏死或是膝关节炎,可以在超声引导下将穿刺针精准穿刺到关节腔,然后注入富血小板血浆(PRP),达到促进软骨再生和消炎镇痛作用。其实,虽然现在医生和患者都很忌讳“打封闭”这个名词,甚至有医生经常会纠正患者说,现在不是“打封闭”,是“神经阻滞”,或是“微创治疗”。但谁也不可否认,现在的“打一针”也好、“神经阻滞”也好、“微创治疗”也好,其实都是“打封闭”的传承。而如何扬长避短,发挥“打封闭”的优点、避免“打封闭”的缺点,正是医生所要考虑的问题。而作为患者,也不要听到“打一针”或者“打封闭”就如同听到猛禽野兽一样害怕,因为现在所谓的“打封闭”经过医学技术的发展,已远远不是以前面目可憎的样子,只要在正规医院进行的类似治疗,都能保证很好的安全性。有人说,浦医生你说了这么多,那为什么感觉“打封闭”还时时萦绕在耳边,而且还是很可怕的样子。其实,“打封闭”这个名词为什么能有那么长久的生命力,一是因为朗朗上口,非常形象。二也是因为其治疗的有效性。现在随着医学的发展和医生的探索,在保留“打封闭”有效性的基础上,已经大大减少了它的副作用。一直以来口口相传的“打封闭”,已经随着医疗技术水平和基础研究的推进,达到了更好的作用和更少的副作用,很多情况下可以使患者免除手术之苦。如果以后人们听到“打封闭”,再也不是眉头一皱了,那就是医学和科普的一大成果。到时,继续把“打一针”或者“神经阻滞”喊成“打封闭”,又有何不可呢。
浦少锋 主任医师 上海市第六人民医院 疼痛科1387人已读 - 精选 如何调控机体的疼痛“开关”之二:神经性疼痛
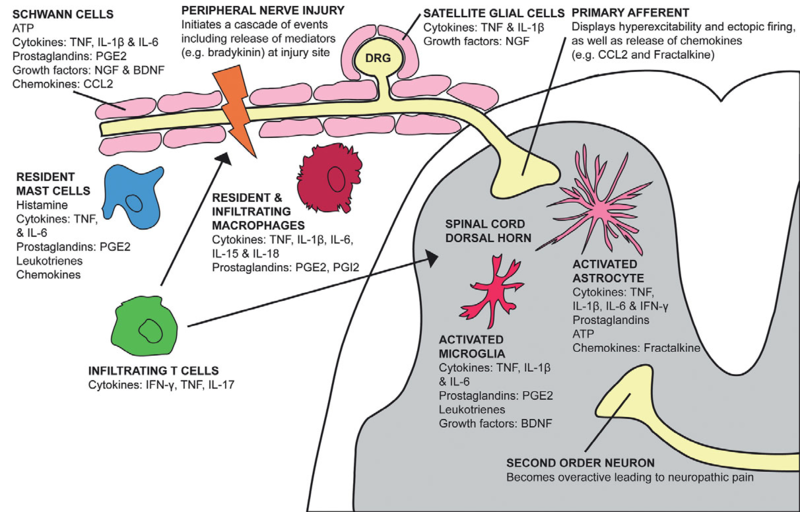
神经性疼痛(医学名称——神经病理性疼痛)是对医疗系统的巨大挑战。据报道,美国有8-10%的人口受到慢性疼痛的影响,其中重度患者占5%。大约有一半的患者无法全职工作和/或充分参与日常生活活动,因此慢性疼痛对个人和经济的影响是巨大的。尽管目前有许多治疗炎症性疼痛的方法,但治疗慢性神经性疼痛的药物往往是不够的。此外,许多此类化合物(阿片类、非甾体抗炎药(NSAIDs)和非NSAIDs如齐考诺特)由于存在耐受性和/或安全性问题而不理想。显然,有必要对这一问题采取新的办法。对神经性疼痛机制的研究通常利用这样一个基本原理,即周围神经损伤后神经元自发活动的开始可能引发实验动物的异常疼痛行为和人类的神经性疼痛。由此可以推断,神经性疼痛状态取决于伤害性和非伤害性感觉神经元生理学(自发和/或异位放电)的慢性改变。当伤害性刺激发生时,单纯依靠调控疼痛的各级“开关”是否就足够了吗?假设机体疼痛“开关”同时断电失效怎么办?其实这就是慢性神经性疼痛出现的原因,所有疼痛“开关”失效后,整个神经网络系统是处于一种“不规则放电”的状态,反应到人体就表现为持续性或间歇性的神经性疼痛。这种状态是不是完全没救了吗?————最终还有“王炸”!!! 疼痛中枢调节有一项逆天的本领——“中枢抑制通路网”,就如同一个高速公路快速网络,中枢严密监控着各个路段上的通畅程度。一旦发现有异常情况,脊髓背角就输出抢修队伍,这种模式是通过控制“GABA能”神经传递所决定的强直和相位抑制程度,以及内源性释放阿片类、大麻素和腺苷来调节的。这是代谢型谷氨酸(代表兴奋)和GABA受体(代表抑制)激活之间的一种平衡。如若人体神经损伤,其脊髓背角“GABA能”中间神经元的选择性丢失就会导致兴奋和抑制之间的不平衡。 尽管伤害输入是从外周发送,但是中枢抑制系统可阻断脊髓传输,而导致敏感性降低。同时这些抑制途径具有进化价值,使人们在战斗或逃跑的情况下本能地忽略疼痛,完成使命。现代医学研究发现,肾上腺素能和5-羟色胺能下行通路分别起源于蓝斑和中缝核的神经元,可使脊髓背角局部脑电神经元的激活——这个过程相当于是在高速公路上的疏通作业,当道路上的所有障碍清除之后,神经元的调节能力自动恢复,神经性疼痛则迎刃而解。科学家因此发明了诸如三环抗抑郁药(阿米替林)和选择性5-羟色胺能/去甲肾上腺素能再摄取抑制剂(度洛西丁)等划时代的药物。此外,众所周知,与单个神经递质再摄取抑制相比,5-羟色胺能和去甲肾上腺素能“双通道”再摄取抑制在疼痛缓解中表现得更为突出。 慢性神经性疼痛时外周和中枢神经元的反应性增强有许多潜在的靶点,负责致敏的细胞内信号级联的分子成分是新干预措施的关键靶点。尽管痛觉受器兴奋性的机制已经被详细描述,但要开发出有效的治疗方法还面临着一些挑战,我们同时还要识别一些离子通道、受体和第二信使信号分子,开发没有有害副作用的有效治疗干预措施仍然具有挑战性。最后想要告诉大家,整个神经轴的变化程度令人瞠目结舌,目前掌握的调控疼痛的“开关”远远跟不上疾病所需,未来我们需要更多的创新和努力去直面疼痛。
 徐永明 主任医师 上海市第六人民医院 疼痛科2573人已读
徐永明 主任医师 上海市第六人民医院 疼痛科2573人已读 - 精选 头痛系列之七:漏诊颞动脉炎的危害
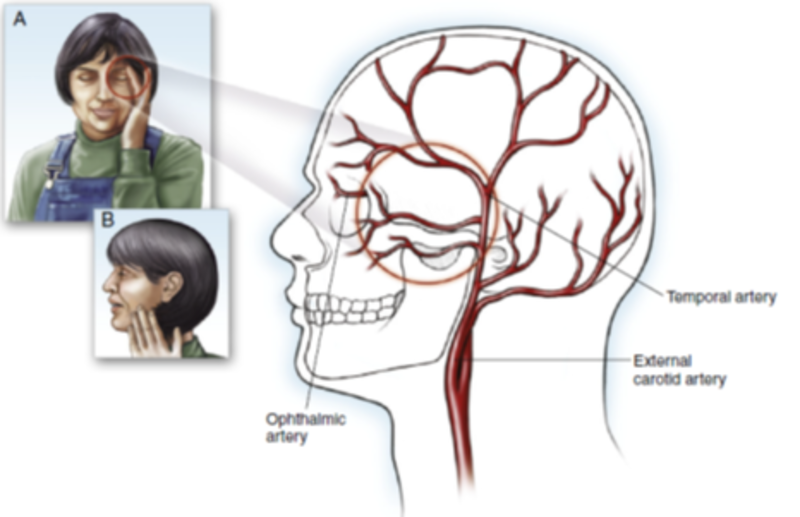
有一种少见的头痛原因,名为颞动脉炎,顾名思义,与颞动脉炎相关的头痛主要位于颞骨区域———太阳穴,随后继发性的疼痛也可以扩散至额部和枕部。与颞动脉炎相关的头痛有轻度到中度的强度,患者通常会抱怨头皮酸痛,在使用梳子时或把头靠在坚硬的枕头上时是非常不舒服的。颞动脉炎也被称为巨细胞动脉炎,因为发现有巨大的多核细胞浸润含有弹性蛋白的动脉,包括颞动脉、眼动脉和颈外动脉,女性占3:1,同时大约一半的颞动脉炎患者也有风湿性多肌痛。在老年患者中,咀嚼时的下颌疼痛应被认为是继发于颞动脉炎,除非另有其他疾病(如颞下颌关节紊乱)的证明。体格检查显示颞动脉肿胀、硬化和结节状。颞区触痛和脉搏减少较容易被发觉,头皮触痛也是常见的,眼底检查可发现一个苍白的水肿性视盘。颞动脉炎患者常表现为慢性病、抑郁或两者兼而有之。除了前面提到的症状和体征,颞动脉炎患者还会出现肌痛和晨僵。颞动脉炎中不存在与炎症性肌肉疾病和许多其他胶原血管疾病相关的肌无力,除非患者因其他全身性疾病(如风湿性多肌痛)接受了长期剂量的皮质类固醇治疗。患者也可能会出现非特异性全身症状,包括不适、体重减轻、盗汗和抑郁。 所有怀疑有颞部动脉炎的患者都应测定血沉,在此类患者中,90%以上的患者血沉大于50 mm/hr。只有不到2%的经活检证实的颞叶动脉炎患者血沉正常,理想情况下,在开始皮质类固醇治疗之前,应获得血沉的血样。但是血沉检测是一种非特异性检测,其他临床表现类似于颞叶动脉炎的疾病,如恶性肿瘤或感染,也可明显提高血沉,所以颞动脉炎的临床确诊需要进行颞动脉活检。由于颞动脉活检是比较简单和安全的,所以尽可能对所有怀疑患有颞动脉炎的患者进行活检,同时疑似颞动脉炎的患者都需要完整的血细胞计数和包括甲状腺检查在内的化学检测,以帮助排除可能类似颞动脉炎临床表现的其他全身疾病。 治疗颞动脉炎及其相关头痛和其他全身症状的主要方法是立即使用皮质类固醇。如果患者出现了视觉症状,则表明针对该名患者的初始剂量应从80毫克强的松开始,这种剂量应该持续到颞动脉炎症状完全缓解为止。此时,只要患者症状保持静止,血沉不增加,剂量可减少5毫克/周。同时应考虑胃粘膜的细胞保护,因为溃疡和胃肠道出血是可能的,如果患者不能耐受皮质类固醇,或者类固醇的维持剂量过高而产生不良反应,硫唑嘌呤是下一个合理的选择。如果不能及时识别、诊断和治疗颞动脉炎可能导致患者永久性视力丧失。如果忽略了颅内病理状况或脱髓鞘疾病(可能与颞动脉炎的临床表现相似),则不能正确诊断与颞动脉炎相关的头痛可能会使患者面临危险。这些危险现象都是我们需要引起高度警惕的。
 徐永明 主任医师 上海市第六人民医院 疼痛科1819人已读
徐永明 主任医师 上海市第六人民医院 疼痛科1819人已读
问诊记录 查看全部
- 腱鞘炎以及双上肢劳损 医生您好,我右手腱鞘炎以及双上肢劳损肌肉劳损,休息了一个月,... 尽快恢复的方式总交流次数4已给处置建议
- 腰疼伴左足底发紧7个月 7个月前患者帮忙抬冰箱时出现腰疼,左左足底发紧,足趾偶有放电... 主任您好,我这个情况是否可以神经阻滞治疗?总交流次数5已给处置建议
- 患者:女 32岁 CRPS,病情恶化,疼痛难忍,住不进医院 最后交流时间 02.24CRPS,病情恶化,疼痛难忍,住不进医院 八个月前因外伤导致,水肿八个月,目前脚跟火烧样。 看看是否有更好的联合用药方案总交流次数19已给处置建议
- 腰间盘疼痛 ,可能是压迫神经疼,影响睡 过度疼痛,影响睡眠和走路,最近一段时间,症状很严重 想去门诊,缓解疼痛总交流次数2已给处置建议
- 带状疱疹 左半边腹部到背部一直疼痛和搔痒,特别是腹部有点抽搐的感觉 疼痛一直不见好转总交流次数2已给处置建议







