科室介绍 查看全部
科室医生 查看全部
-
胸外科

张广健
主任医师 副教授
科主任
胸外科
付军科
主任医师 教授
科主任
胸外科
任宏
主任医师 教授
3.8
胸外科
张佳
副主任医师 副教授
3.7
胸外科
张勇
副主任医师 副教授
3.7
胸外科
梁景仁
主任医师 教授
3.7
胸外科
秦思达
副主任医师 副教授
3.7
胸外科
吴齐飞
副主任医师 副教授
3.7
胸外科
李晓军
主任医师 副教授
3.7
胸外科
李新举
副主任医师 副教授
3.6
-
胸外科

贺海奇
主治医师 讲师
3.6
胸外科
陈健
副主任医师 副教授
3.6
胸外科
张云锋
副主任医师 副教授
3.6
胸外科
王哲
副主任医师
3.6
胸外科
温小鹏
副主任医师 副教授
3.6
胸外科
刘大鹏
主任医师 副教授
3.6
胸外科
李刚
副主任医师
3.5
胸外科
李硕
副主任医师
3.5
胸外科
李海军
主治医师
3.4
胸外科
张靖
主治医师
3.4
-
胸外科

贾卓奇
主治医师
3.4
胸外科
陈南征
主治医师
3.4
胸外科
崔晓海
主治医师
3.4
胸外科
朱财林
主治医师
3.4
胸外科
游江涛
主治医师
3.4
胸外科
赵睿
医师
3.4
科普·直播义诊专区 查看全部
- 精选 肺癌免疫新辅助和辅助治疗的进展和展望
免疫检查点抑制剂治疗晚期非小细胞肺癌的卓越疗效激励了世界各地的许多临床试验在肺癌早期使用免疫检查点抑制剂。基于肿瘤组织来源的新抗原在体内存在的理论可行性,最近的一些临床试验评估了免疫检查点抑制剂在新辅助治疗中的使用。其中一些试验已经证明了免疫检查点抑制剂在新辅助治疗的安全性和有效性,具有良好的主要病理反应,不良事件很少。在约翰·霍普金斯大学和纪念斯隆-凯特琳癌症中心最有效的报告中,21名患者接受了程序化死亡-1抑制剂nivolumab的新辅助治疗,结果报道了45%的主要病理应答率,无意外的手术延迟与nivolumab的不良反应有关。免疫检查点抑制剂的辅助和新辅助治疗也被考虑在各种临床试验中,无论是否联合使用化疗或放疗。开发合适的生物标记物来预测免疫检查点抑制剂的疗效也在进行中。程序性死亡配体-1的表达和肿瘤突变负担是很有前途的生物标志物,已经在许多环境中进行了评估。为了建立一种将免疫检查点抑制剂与手术结合使用的适当方法,日本临床肿瘤学会的肺癌外科研究小组将使用多种治疗方法管理临床试验,包括免疫检查点抑制剂和手术。根据国际癌症研究机构的数据显示,2018年肺癌是男性最常见的癌症,是男性癌症相关死亡的首位原因,也是女性第二常见的癌症和癌症相关死亡原因。日本临床肿瘤学学会(JCOG)肺癌外科研究组自1986年成立以来,一直致力于综合治疗的评估,包括JCOG9101(切除小细胞肺癌的辅助化疗)、JCOG9806(诱导放化疗后上沟肿瘤手术)、JCOG0707(切除病理I期非小细胞肺癌(NSCLC)的辅助化疗)和JCOG1205(辅助化疗)。JCOG0707(切除病理I期非小细胞肺癌(NSCLC)的辅助化疗)和JCOG1205(辅助化疗)。JCOG9806(诱导放化疗后上沟肿瘤手术),JCOG0707(病理I期非小细胞肺癌(NSCLC)切除的辅助化疗)和JCOG1205(辅助治疗)。在2000年代和2010年代,肺癌外科研究小组主要集中于评估小型NSCLC(JCOG0201、JCOG0802、JCOG0804和JCOG1211)(2)。目前,该小组正在进行临床试验,包括临床T1-3N0M0非小细胞肺癌淋巴结清扫的第三阶段试验(JCOG1413),针对可切除的第一阶段非小细胞肺癌合并特发性肺纤维化患者的第三阶段研究(JCOG1708),对接受肺癌手术的老年人日常生活能力的前瞻性观察研究(JCOG1710A),以及在高危可手术患者中进行解剖节段切除与楔形切除的第三阶段试验(JCOG1710A)。作为胸科医生、内科肿瘤学家、病理学家和放射治疗师的共同努力,JCOG肺癌外科研究组一直在关注免疫检查点抑制剂(ICIS)的最新进展,这些进展对NSCLC的治疗策略产生了重大影响。ICIS的抗肿瘤作用主要有两个机制:表达在T细胞上的细胞毒性T淋巴细胞抗原4(CTLA-4)和表达在抗原呈递细胞上的B7之间的抑制作用;以及表达在T细胞上的抗程序性细胞死亡分子1(PD-1)和主要表达在肿瘤细胞上的抗程序性细胞死亡配体-2(PD-L2)之间的抑制作用。目前的大多数ICIS通过破坏CTLA-4或PD-1免疫系统发挥抗肿瘤作用。ICIS最初用于晚期NSCLC患者的临床治疗,最近开始探索ICIS联合化疗治疗。免疫联合化疗的一个潜在好处可能是增强了预置的新抗原特异性T细胞对原发肿瘤化疗诱导的细胞死亡所释放的肿瘤特异性新抗原的免疫原性反应。几项前瞻性试验表明,与仅接受化疗的患者相比,ICIS、联合铂双重化疗和单药治疗的转移性NSCLC患者的存活率和耐受性都有所改善。这些在转移性环境下的结果导致了用于治疗早期非小细胞肺癌的免疫治疗剂的多项临床试验,特别是在新辅助治疗环境中。与辅助治疗相比,术前应用ICIS提供了几个理论上的优势,因为肿瘤仍在原位,免疫系统因其丰富的抗原负载而更有效地促进了免疫系统的发展。此外,术前免疫反应的诱导也会导致免疫记忆,这可能有助于长期的抗肿瘤免疫反应。本文旨在介绍ICIS结合外科的临床试验,并展示ICIS在肺癌胸外科领域的应用现状和未来发展方向。2017年Chaft等发表了5例晚期非小细胞肺癌患者经ICIS(抗PD-1、PD-L1或CTLA-4治疗)治疗后因持续性局部病变而行肺切除术的首次报道。这份报告提示肺切除是可行的,但警告说纵隔和肺门纤维化可能因治疗而发展。最近Bott 等报道了19名因转移性疾病或先前不可切除的NSCLC而接受肺切除的患者,这些患者接受了nivolumab、pembrolizumab或ipilimumab的治疗。在这项研究中,19例患者中有11例(58%)接受了切除。四例肺叶切除术采用微创技术,其中一例需要改行开胸手术。在切除的患者中,68%的患者仍有存活的肿瘤。95%的患者获得了R0切除。2年总生存率为77%,无瘤生存率为42%。他们的结论是,对于免疫治疗后可疑的残留病,肺切除是可行的,R0切除率很高。尽管手术技术具有挑战性,但明显的发病率似乎是罕见的。2018年,Forde等报道了一项试验性的单臂研究,该研究表明nivolumab可能在可手术切除的NSCLC中起到新辅助治疗的作用。在这项研究中,21例未经治疗且可手术切除的I-IIIA期非小细胞肺癌患者术前接受了新辅助剂量的nivolumab治疗。其中,62%的人患有腺癌,81%的人患有II或IIIA期疾病,86%的人现在或以前吸烟者。主要终点是切除的安全性和可行性,次要终点是对治疗的放射和病理反应。同时,探索性终点包括免疫学、基因组和病理学与血液和肿瘤反应的相关性。在接受nivolumab治疗后,20名患者在接受第一剂nivolumab治疗4周后接受了手术。5例(23%)患者发生了与治疗相关的任何级别的不良事件,1例(4.5%)患者发生了3-4级不良事件。手术或手术死亡率没有意外延迟。9例(45%)观察到主要病理反应(MPR)(活瘤细胞<10%)。原发肿瘤病理完全应答(PCR,无活瘤细胞)3例(15%)。术后18个月无复发生存率为73%。在Forde等人的这份报告中观察了PD-L1阳性和PD-L1阴性肿瘤的病理反应。全外显子组测序显示,接受MPR的患者肿瘤突变负荷(TMB)的平均水平显著高于MPR患者,且TMB与病理检查显示的残留存活肿瘤细胞呈负相关。此外,在9名MPR的患者中,有8名患者接受nivolumab治疗后,肿瘤和外周血中观察到的肿瘤特异性T细胞克隆数量增加。这一发现表明,ICIS可以系统地激活T细胞,以消除原发肿瘤和转移肿瘤,包括微转移,这种作用在MPR患者中更为明显。其中一些克隆在用nivolumab治疗之前没有被检测到,这表明PD-1的阻断可能导致了它们的扩张。在Forde等人报道的这项研究中,正如前面提到的,放射学和病理学发现之间的差异。20例中9例(45%)发现MPR,而治疗后CT最常见的表现为稳定期(SD),部分缓解(PR)仅2例(10%),进展性(PD)1例(5%)。在那项研究中,两名患者的PCR影像显示为SD。新辅助免疫治疗后CT对治疗反应的放射学评估可能不准确。这种现象被称为假性进展,可能与治疗早期的T细胞浸润和瘤周炎症有关。在同一项研究的后续论文中,Cottrell等评价了免疫治疗的病理反应(23例)。他们分析了20名接受完全切除的患者的治疗前和治疗后的切除标本,以及相应的CT扫描结果。他们发现,退化床(免疫介导的肿瘤清除区域)解释了先前提到的CT成像和残余肿瘤病理评估之间的差异。消退床的特点是:(1)免疫激活-致密的肿瘤浸润淋巴细胞,有巨噬细胞和三级淋巴结构,(2)大量肿瘤细胞死亡,胆固醇裂隙,(3)组织修复,新生血管和增殖性纤维化。这些组织学发现在任何预处理标本中都没有被确认。与无反应者相比,所有这些特征在出现MPR的患者中观察到的频率更高。基于这些发现,建立了“免疫相关病理反应标准”(IrPRC),该标准在病理学家中显示出高度的重复性。MPR作为新辅助研究的终点,应该客观地评估抗肿瘤治疗的疗效。在一项以顺铂为基础的化疗研究中,只有病理分期和存活肿瘤(MPR10%)与总生存率有关;因此,≤(切除肺和淋巴结组织中残留肿瘤组织不超过10%)被建议作为可切除非小细胞肺癌患者总生存率的替代指标。对于新辅助免疫疗法,在一些研究中,MPR已被用作主要或次要终点。另一份关于ICIS新辅助治疗应用的报告在表1中总结了在新辅助治疗中使用ICIS的早期试验结果。肺癌突变联合会(NCT02927301)最近报道了ICIS(LCMC3)的新辅助使用。该小组评估了阿替立珠单抗在可切除的IB-IIIB期NSCLC患者中的安全性和有效性,排除了表皮生长因子受体(EGFR)突变或间变性淋巴瘤激酶(ALK)融合的病例。这些患者接受了两个周期的阿替立珠单抗治疗,并接受了手术切除。主要终点是MPR,次要终点是安全性和应答与PD-L1表达、TMB和基因表达特征的相关性。初步结果是,在180名计划患者中的第一批101名患者中,有2名患者出现了与治疗无关的5级不良事件,29名患者出现了3级或4级不良事件。共有90名接受手术的患者和8名携带Driver突变的患者被排除在分析之外。82例患者中有15例(18%)出现MPR,4例(5%)有PCR。根据RECIST标准,PR患者6例(7%),SD患者72例(88%),PD患者4例(5%)。26例PD-L1阴性患者中有2例(8%)和35例PD-L1阳性患者中有10例(29%)获得多药耐药(P=0.055)。在本研究中,有MPR和无MPR的患者TMB无差异(26例)。Neostar试验(NCT03158129)是一项II期试验,它比较了nivolumab加ipilimumab和nivolumab单一疗法在I-IIIA期可切除NSCLC患者的新辅助治疗中的疗效。在一份早期报告中,23名患者单独接受nivolumab治疗,21名患者接受nivolumab加ipilimumab治疗。结果显示,总的MPR率为24%,而总的MPR加PCR率为25%(单一治疗与联合治疗分别为17%和33%)。8名患者(18%)实现了PCR(单一疗法与。合并:9%对29%)。RECIST标准中总的CR和PR率为20%,与MPR呈正相关。治疗前PD-L1表达水平与CR+PR、MPR呈正相关。联合免疫治疗增加了肿瘤浸润淋巴细胞中CD3+细胞的频率,并增强了术中T细胞的浸润。这项研究没有发现不可接受的毒性,也没有增加围手术期的发病率/死亡率。因此,联合使用nivolumab和ipilimumab免疫治疗比单独使用nivolumab更有效。关于在化疗的同时使用ICIS的新辅助免疫化疗,NADIM研究(NCT03081689)是第一项评估新辅助nivolumab和基于铂的双重方案作为化疗对IIIA期可切除N2非小细胞肺癌(NSCLC)患者进行化疗的临床研究。在这项研究中,46例IIIA期患者中,41例(89%)接受了3个周期的新辅助免疫化疗后接受了R0切除术,34例(83%)获得了MPR,其中24例(71%)获得了PCR。所有患者均未因帕金森病或安全原因在手术前退出研究。最近,使用阿替立珠单抗联合铂双药新辅助化疗(NCT02716038)的2期试验结果公布。根据一位胸外科医生的说法,如果患者的IB-IIIA期NSCLC被认为是可以手术切除的,他们就有资格参加这项研究。此外,这些患者术前不需要纵隔淋巴结的病理评估。在入选的30名患者中,17名(57%)患有MPR。与治疗相关的严重不良事件包括1例(3%)患者出现3级发热中性粒细胞减少,1例(3%)患者出现4级高血糖,1例(3%)患者出现2级支气管肺出血。没有与治疗相关的死亡。他们得出结论,阿特唑珠单抗联合铂双联化疗可能是一种潜在的新辅助方案,具有较高的MPR比例,且与治疗相关的毒性反应可控。使用抗CTLA-4的单克隆抗体ipilimumab,Yang等报道了II期临床试验(TOP1201)的结果,该试验评估了在II期或III期非小细胞肺癌患者中进行新辅助免疫化疗的可行性和安全性。24例患者[3例(13%)IIA期,2例(8%)IIB期,19例(79%)IIIA期;在这24例预处理病理阳性的N2淋巴结转移患者中,18例(75%)在第2周期和第3周期接受了以铂为基础的新辅助双重化疗,其中11例因患者无法手术或肿瘤进展而未切除。术后30d死亡率为0%。TOP1201组患者的不良手术结果发生率与术前仅接受标准新辅助化疗作为II-IIIA期非小细胞肺癌治疗的患者相比没有明显增加。需要进行更多的大样本试验,以确定与ICIS和化疗联合治疗的最合适剂量、周期和药物组合(25)。为了更有效地利用ICIS,开发合适的能够预测ICIS疗效的生物标志物是必不可少的。免疫组织化学检测肿瘤细胞PD-L1蛋白表达可作为筛选适合培溴利珠单抗治疗的NSCLC患者的生物标志物。一些研究已经报道PD-L1和PD-1的表达是独立的积极预后因素,而另一项研究则不是。TMB是指肿瘤标本中存在的突变总数,是一种免疫治疗反应的新兴生物标记物。据报道,在高TMB患者中,使用ipilimumab治疗与较好的预后相关。尽管PDL1阳性肿瘤与PD-L1阴性肿瘤的TMB无显著差异,但有MPR的肿瘤TMB明显高于无MPR的肿瘤。因此,TMB,而不是PD-L1,可能是辅助和新辅助免疫治疗后MPR的潜在预测生物标志物。在新辅助治疗开始之前,对肿瘤活检组织进行TMB和PD-L1的评估可能有助于选择合适的候选治疗方案。生物标记物的适当使用不仅有利于增加潜在的寿命年数,而且还有助于提高免疫疗法的成本效益。同时,带有可操作突变(即EGFR和ALK)的肿瘤患者应该被排除在外,因为有证据表明,致癌基因成瘾的肿瘤通常对免疫治疗的反应很差。随着ICIS的使用推广ICIS的应用,需要解决的一些问题。首先,应该准确评估免疫相关不良事件的风险,特别是新辅助治疗,因为这可能会使患者不适合接受手术。这些不良事件可能包括内分泌疾病、肝炎、肺炎和神经综合征。有必要进一步研究以确定新辅助免疫疗法是否会通过引起粘连或纤维化而影响手术过程,从而使手术变得更加困难。第二,必须克服与抵抗ICIS有关的问题。据报道,对ICIS的抵抗是由于肿瘤特异性T细胞生成不足和记忆受损。此外,肿瘤微环境(TME)也是耐药的另一个原因。TME包含细胞外基质、基质细胞和免疫细胞。TME可以帮助肿瘤细胞避免免疫反应,这是抵抗ICIS的重要机制之一。因此,早期肺癌过早使用免疫疗法可能会导致耐药性。第三个问题是前面提到的新辅助ICIS疗效评估中病理诊断和放射诊断之间的差异。目前的RECIST标准可能不适合进行评估。相反,正电子发射断层扫描(PET)标准摄取值的百分比变化可以作为评估患者对新辅助免疫治疗反应的标准标准,因为它反映了细胞的代谢活动,与病理反应相对应。值得注意的是,肿瘤浸润的免疫相关细胞是ICIS的反应者,可能会上调代谢活性。因此,PET的时机对于评估ICI的反应可能是很重要的。与IRPRC同时,我们可能希望在ICIS新辅助应用后的评估中考虑PET检查结果。对于不太可能对ICIS有反应的肿瘤,新的试验需要一种新的治疗策略。ICIS被认为对非免疫原性环境或冷肿瘤无效。因此,这些环境不仅需要通过化疗来改善,还需要通过放射治疗来增加新的抗原负荷。基于这一理论,人们对新辅助免疫化疗加放疗的兴趣与日俱增。我们还应该注意新出现的生物标志物,循环肿瘤脱氧核糖核酸和外周T细胞扩增,以预测对ICIS的反应。结论ICIS在肺癌中的临床应用多见于晚期或转移性肺癌患者,但其在早期非小细胞肺癌中的应用也引起了人们的兴趣。有希望的结果已经出现,特别是在新的辅助治疗中,尽管结合手术使用ICIS的适当方法仍然存在争议。为了应对ICIS应用于肺癌患者的扩展,JCOG肺癌外科研究组需要通过临床试验的管理,为包括ICIS和外科在内的多种治疗方式的发展做出贡献。编者:
贾卓奇 主治医师 西安交通大学第一附属医院 胸外科1140人已读 - 精选 立体定向放疗(SABR)和外科手术治疗老年I期肺癌患者的生存对比研究
前言肺癌是一种主要影响老年人的疾病是老年男性和女性的主要死因之一。女性、年龄>75岁肺癌患者占确诊肺癌患者的三分之一,平均年龄为75岁,诊断时为71岁。手术切除是医学健康患者I期肺癌的首选治疗方式。然而,由于存在合并症、较高的手术发病率和死亡率以及患者拒绝,老年患者接受根治性切除的可能性较小。因此相当多的老年患者未接受根治性治疗。立体定向放射治疗(SABR)已经在早期或局部晚期肺癌的治疗中显示出前景。实施SABR将减少肺癌患者未治疗的数量老年患者。目前,SABR被推荐为对于不适合手术的病人,如>75岁及肺功能较差者。SABR的适应症可能会随着老年人口预期增长,可手术肺癌的预后越来越好。为老年患者选择适当的治疗方式可能是复杂和具有挑战性的,目前比较SABR和外科手术的证据也非常有限。切除因手术类型、肿瘤分期和患者特点而差异很大,老年本身并不是手术的禁忌症。老年患者在肿瘤决策方面的挑战,临床医生不仅要考虑患者的长期生存率,而且还要考虑他们的生活质量以及特定的风险和收益比率。老年人口尽管存在这些挑战,但老年肺癌的早期患者预计将稳步增加,目前缺乏为这一人群提供最佳治疗方案的支持。本文在European Journal of Cardio-Thoracic Sugery杂志2021年4月刊上的文献,通讯作者是韩国首尔大学医学院的Samina Park教授团队。摘要目的:手术切除是治疗早期肺癌的最佳选择。然而,老年患者接受治疗的可能性较小。因此,我们比较了外科切除和立体定向放疗(SABR)治疗老年患者早期肺癌的长期生存率。方法:从2013年到2016年,272例75岁的临床I期肺癌患者接受了手术切除(n = 191)或SABR (n = 81)。进行倾向评分匹配分析。比较两组患者的总生存率、肿瘤相关死亡的累计发生率和复发情况。结果:在匹配队列中,提取了48对平衡良好的配对。OS与手术相关(手术vs SABR = 65.9% vs 40.3%;P = 0.034);但两组间肿瘤相关死亡累积发生率(P = 0.089)和复发发生率(P = 0.111)差异无统计学意义。远处转移是两组患者进展的主要模式。SABR组的3年累积局部复发发生率明显高于手术组(手术组vs SABR = 0% vs 11.4%, P = 0.046)。结论:与SABR相比,手术切除合并纵隔淋巴结清扫术在老年I期肺癌患者中提供了更好的长期生存率。对于年龄大于75岁的患者,如果条件允许,仍应该考虑首选手术。对于不适合手术的患者,SABR仍然是一种替代治疗,具有可比性的癌症相关死亡和复发。讨论SABR在早期治疗中的使用越来越多,肺癌代表了一种管理范式的转变。对于可手术和不能手术的肺癌患者,有证据表明SABR的安全性和有效性是确定的肺癌的治疗方法。经常有老年患者接受SABR治疗的报道,但很少比较75岁以上的老年患者的长期肿瘤生存。年龄是一个公认的预后因素的短期和长期结果,与具体的疾病或治疗无关。同时,我们可以假设总的存活率和癌症相关死亡和复发的累积发生率在肿瘤大小为2厘米或年龄为80岁的亚群中发现。另外,与肺癌有关死亡比并发死亡更常见。这些结果表明,老年人应采用积极和明确的治疗方法,SABR可以作为替代治疗。此外,我们的研究发现手术组的局部复发率明显较低,考虑与纵隔淋巴结清扫有关。此外,我们执行无组织诊断的SABR占23.5%。同样,手术组中26.7%的患者在术前没有组织诊断的情况下进行了根治性切除。一些病变是部分实性结节,胸部CT高度怀疑为腺癌。作为高风险患者更有可能接受治疗SABR;这可能导致了对长期生存的高估。日益增长的老年人口是异构的,身体健康,从强壮到虚弱。由于缺乏已建立的工具,最常确定的医疗可操作性基于医生收集的主观数据。因此,对病人进行手术或SABR的临床决定高度依赖于外科医生自己的经验和主观印象,即使是在多学科团队的专业知识下。尽管一个有经验的外科医生自己对结果的预测在临床实践中可能经常是正确的,但它不是可重复的,并可能导致高估。因此,需要对高危手术患者进行风险评估,同时认识到主观评价的局限性。老年人群早期肺癌的发生率、老年患者手术风险的客观分层以及对临床分期的精确评估可能会改善整个队列的短期和长期预后。编者:立体定向全身放射治疗(SABR)是一种非侵入性的癌症治疗方法,其中大量小而准确的放射束被用来对颅外部位的肿瘤进行1到5次治疗。多项研究已经表明SABR在大多数不能耐受手术切除的早期肺癌患者中提供了很高的肿瘤控制率,同时避免了严重的毒性反应。虽然外科手术长期以来一直是可手术疾病患者的标准治疗方法,但使用SABR对于不可手术疾病患者治疗的方便、无创和良好的预后,在逻辑上造成了对所有I期肺癌患者使用SABR的兴趣。孰优孰劣,让我们拭目以待更多的高级别研究结果。
贾卓奇 主治医师 西安交通大学第一附属医院 胸外科707人已读 - 精选 一位手汗症病人住院手术的全过程。日间手术早上住院,下午出院。
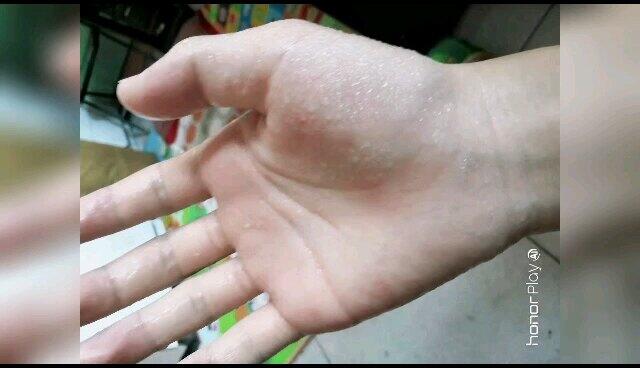 贺海奇 主治医师 西安交通大学第一附属医院 胸外科1259人已观看
贺海奇 主治医师 西安交通大学第一附属医院 胸外科1259人已观看
问诊记录 查看全部
- 发现肺部结节1年半余。。 患者,男性,71岁,2022年6月11日查运城市中心医院
查... 通过2022 2023 2024年三年的肺部ct看一下肺部结节啥情况,需要进一步检查吗?总交流次数6已给处置建议
- 肺结节 2023年9月做了一个外科手术,术前体检排肺部CT发现有肺结... 您好医生,是否需要再拍个CT看看,家住咸阳总交流次数21已给处置建议
- 肺结节2天 患者自述2天前检查发现肺结节,无其他明显不适。未曾用药 我和老婆在西安,希望老妈来西安去咱们医院做手术。希望医生看下目前这个情况是否严重,手术怎么做。安排怎...总交流次数19已给处置建议
- 体检发现肺结节3天。 患者3天前无明显诱因体检发现肺结节,胸部CT示:左肺下叶外基... 希望请医生看看这个报告,因为是体检中心的,看是否需要进一步检查?做什么检查?包括用药,有没有什么建议...总交流次数11已给处置建议
- 多汗20年 患者自述二十年前开始出现手脚、腋窝严重出汗,曾就诊西京医院,... 希望治疗多汗症总交流次数4已给处置建议
总访问量 1,876,940次
在线服务患者 3,414位
科普文章 97篇



