精选内容
-
一例枕下后正中入路切除松果体细胞瘤病例分享
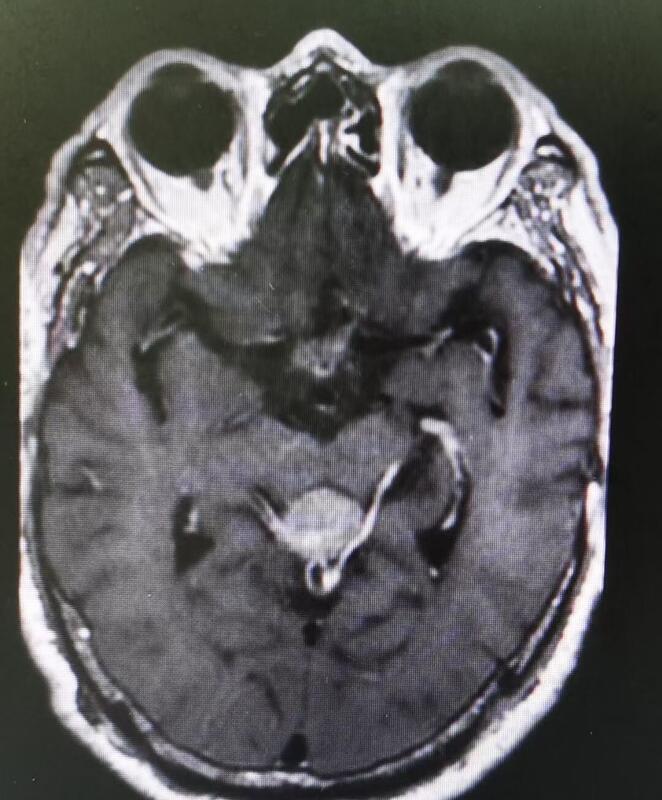
枕下后正中入路切除松果体细胞瘤一例。肿瘤血供非常丰富,主要来自小脑上、大脑后分支和腹侧软脑膜供血。锐性分离,充分烧灼后分块切除。术后患者脑积水缓解,无神经功能损伤。个人感受:显微镜下分离,立体感和出血的控制性好;内镜下,对于如此深部的病变,视野较佳。
 蒋小兵医生的科普号
蒋小兵医生的科普号 2023年11月02日
2023年11月02日 26
26
 0
0
 0
0
-
我是松果体囊肿1cm现在能手术吗 头胀头疼

 冯铭医生的科普号
冯铭医生的科普号 2023年02月11日
2023年02月11日 106
106
 0
0
 3
3
-
松果体区肿瘤β-HCG、和AFP水平有什么意义?
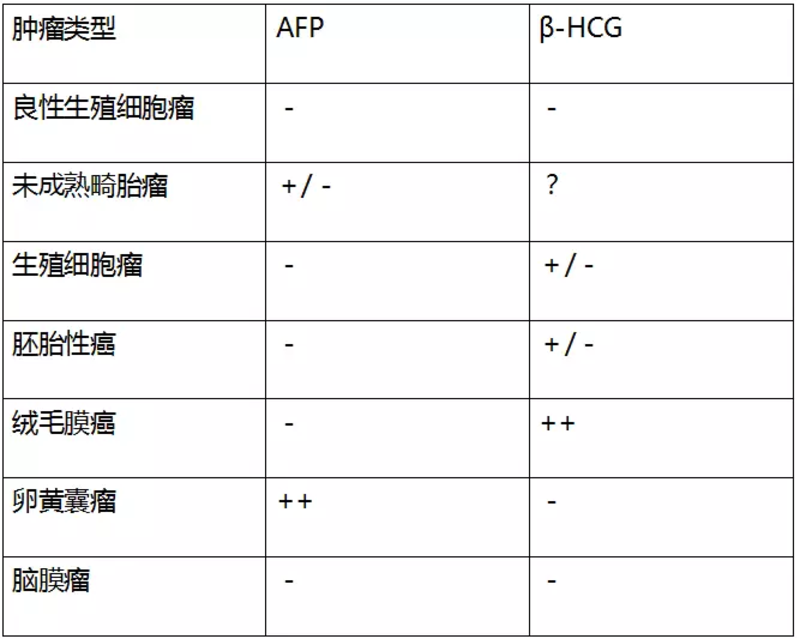
松果体区肿瘤实验室检查包括脑脊液β-HCG、PLAP(胎盘碱性磷酸酶)和AFP水平,有助于鉴别各种生殖细胞肿瘤。当AFP升高时,应怀疑卵黄囊瘤和未成熟畸胎瘤;β-HCG升高提示绒毛膜癌,但胚胎性癌和生殖细胞瘤也可出现β-HCG升高(相对少见)。值得注意的是,当无AFP或β-HCG升高时亦不能完全排除生殖细胞瘤或胚胎性癌;在肿瘤全切前需获得术中冰冻切片病理结果以指导下一步手术。此外,有些混合性生殖细胞瘤可表达多种肿瘤标志物。
 赵帆医生的科普号
赵帆医生的科普号 2022年07月22日
2022年07月22日 393
393
 0
0
 0
0
-
小心松果体区囊肿也有恶性可能
头颅MRI成像显示的松果体区囊肿通常以良性多见,诊断并不复杂。一般不需要积极治疗,只要定期随访即可。松果体囊肿大部分为良性病变;如果MRI上显示病灶体积进行性增大、病灶强化和发生出血卒中,提示为恶性肿瘤;而且后期脑积水的发生率较高,必须引起高度重视。
赵帆医生的科普号 2022年07月22日
2022年07月22日 760
760
 0
0
 0
0
-
松果体区肿瘤有什么症状?
松果体区肿瘤患者最常见的临床表现为梗阻性脑积水引起的颅内压增高症状,包括头痛、视力障碍、认知障碍和步态异常。若为急性脑积水,反应迟钝或意识丧失症状更明显,并且需急诊脑脊液分流或引流。此外,患者可出现脑干或小脑受压表现,包括Parinaud综合征(中脑顶盖综合征),即双眼上视不能、眼睑收缩、集合性眼球震颤以及瞳孔光反射消失但调节反射存在;脑积水影响下丘脑而导致的内分泌功能障碍则罕见;有时,生殖细胞瘤侵犯第三脑室底部可引起尿崩症。1.中脑导水管受压→梗阻性脑积水→颅内压增高2.上丘破坏→双眼上视不能(Parinaud综合征)3.下丘损害→听力障碍4.小脑受压→共济失调5.内分泌症状:性早熟/发育迟缓,尿崩症(肿瘤播散)等
赵帆医生的科普号 2022年07月22日
2022年07月22日 167
167
 0
0
 0
0
-
松果体区肿瘤的类型
松果体区肿瘤是指位于松果体区的占位性病变,病理类型多样,主要包括生殖细胞肿瘤、松果体实质细胞肿瘤、胶质细胞瘤和其他类型细胞肿瘤和囊肿。而且在每一大类中,既有良性肿瘤又有恶性肿瘤,同时也可存在不止一种细胞构成的混合型肿瘤。由于该区域位置深在,空间狭小,器械操作存在困难,该区域手术是对神经外科医生的挑战。1.生殖细胞肿瘤(germcelltumor)生殖细胞瘤(germinoma)畸胎瘤(成熟、未成熟)绒毛膜癌卵黄囊瘤/内胚窦瘤胚胎性癌混合性生殖细胞肿瘤2.松果体实质肿瘤松果体细胞瘤松果体母细胞瘤3.神经胶质肿瘤(星形细胞瘤、少突胶质细胞瘤、室管膜瘤等)4.其他类型肿瘤(脑膜瘤、皮样和表皮样囊肿等)
赵帆医生的科普号 2022年07月22日
2022年07月22日 456
456
 0
0
 2
2
-
松果体囊肿与癫痫
松果体囊肿临床较为少见,一般认为是先天变异或退行性改变,往往于CT、MRI检查中偶然发现。临床上癫痫患者也经常发现松果体囊肿,那么松果体囊肿跟癫痫有关系吗?今天我们来看看松果体囊肿。松果体囊肿属松果体区非肿瘤性病变,无症状的良性松果体囊肿常见,尸检中发现率为21%一40%,MR的检出率为1.4%~4.3%。松果体囊肿常无明显的临床表现,但其中很小一部分由于增大的松果体对周围组织的压迫作用,可能会引起头痛、眼凝视麻痹、视乳头水肿、恶心、呕吐、晕厥、共济失调、脑积水、Parinaud综合征等神经系统症状,推测与松果体囊肿部分压迫中脑导水管致不同程度颅内压增高有关。松果体是内分泌器官,它主要分泌褪黑素,褪黑素的功能有三个方面①抑制性腺活动,防止性早熟②加强中枢抑制,促进睡眠③增强机体免疫力。但是褪黑素可以通过降低兴奋性递质谷氨酸和增强抑制性的GABA能神经递质来调节神经元的电活动,进而对癫痫的发作有一定影响。松果体伴发癫痫的报道较少,2014年Raman等人报道一例松果体囊肿囊内出血伴发癫痫,此外中山医院报道过一例松果体囊肿伴发癫痫的病例,但是未得到证实。2018年ClinNeurolNeurosurg发表了一项前瞻性研究提示2006-2010年期间由于各种神经系统症状而在脑磁共振(MR)上检测到的92名松果体囊肿患者,其中29名患者患有癫痫。但是改文章仅统计了经过抗惊厥药物治疗后的结果,未行手术治疗,并不充分体现松果体囊肿与癫痫的因果关系。因此,松果体囊肿与癫痫的关系仍然需要大宗数据进一步证实或排除。
 叶晓来医生的科普号
叶晓来医生的科普号 2022年07月21日
2022年07月21日 507
507
 0
0
 0
0
-
松果体囊肿是怎么回事?
松果体囊肿一、 概述1. 松果体囊肿是松果体内充满液体的空间。2. 松果体几乎位于大脑的中心,负责与睡眠-觉醒周期相关的激素调节。3. 松果体囊肿很常见,约占人口的1-5%。4. 松果体囊肿是良性的,即不是癌肿。5. 有时磁共振检查需要静脉注射对比剂以区分松果体囊肿和松果体肿瘤。6. 松果体囊肿很少有症状;然而,当确实有症状时,也很难讲是否是松果体囊肿引起。7. 典型症状包括头痛、眼球运动问题、视力障碍和脑积水。二、 松果体囊肿需要手术吗?1. 很少有松果体囊肿需要手术。大多数患有囊肿的患者都进行了MRI检查,多是偶然发现的,不需要治疗。2. 大多数需要手术的患者的囊肿大于2厘米。3. 通常,需要进行MRI以查看是否存在顶盖受压——这是局部压力的迹象。4. 眼科检查有助于确定视力和眼球运动问题,并可以确定这些问题是否与囊肿有关。5. 如果需要进行手术,则可以通过内镜治疗,这是一种微创手术。手术过程中在囊肿上打一个洞,打通囊肿与大脑正常液体空间。另外也可以通过开颅手术切除囊肿。
吴炳山医生的科普号 2022年06月08日
2022年06月08日 972
972
 0
0
 0
0
-
松果体区肿瘤:优先选择伽玛刀治疗
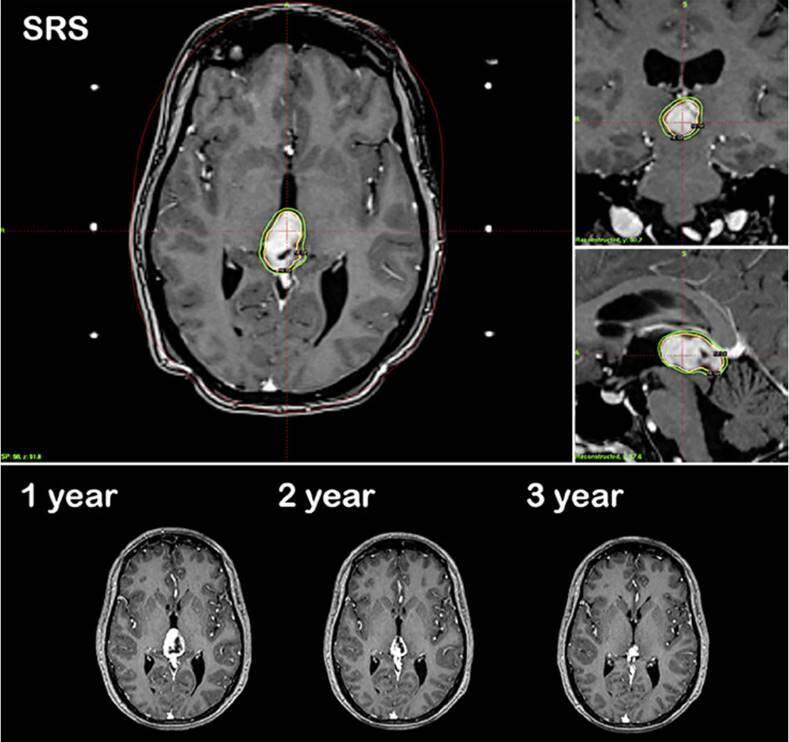
翻译自MathieuD,Iorio-MorinC.StereotacticRadiosurgeryforPinealRegionTumors.ProgNeurolSurg.2019;34:173-183.doi:10.1159/000493062.作者单位加拿大DivisionofNeurosurgery,DepartmentofSurgery,UniversitédeSherbrooke摘要:松果体区肿瘤是一组不同组织学实体的异质性肿瘤,由于其关键部位和频繁的侵袭行为,治疗可能是一个重大挑战。传统的治疗包括手术切除、分次放疗和化疗。立体定向放射外科(SRS)正越来越多地用于这些肿瘤的治疗。它被用作松果体区的松果体细胞瘤和乳头状肿瘤的主要治疗方法,与松果体母细胞瘤和生殖细胞肿瘤的放疗或化疗相结合,或在肿瘤复发的情况下作为辅助放疗增强剂。报告的发病率很低,在大多数情况下包括短暂的动眼神经障碍。作为显微外科切除术的一种非侵入性替代方法,在讨论这些具有挑战性的病例时,应始终考虑SRS。松果体实质肿瘤(PPT)PPT起源于松果体细胞,松果体细胞是松果体分泌褪黑素的特殊细胞。世卫组织将这些肿瘤分为3个亚型,包括松果体细胞瘤(WHOI级)、中分化PPT(PPTID;WHOII、III级)和松果体母细胞瘤(WHOIV级)。正如预期的那样,治疗和预后高度依赖于肿瘤分级。松果体细胞瘤更常见于年轻至中年成年人。它们是良性病变,完全手术切除可能治愈。然而,对于关键部位的其他良性肿瘤,手术与发病风险显著相关。越来越多的文献支持使用SRS作为切除术的微创替代方案。IGKRF系列报告了26名患者,包括24名作为初始治疗一部分的SRS患者和2名复发患者[2]。20年时,累计局部控制率为81%,生存率为76%。Wilson等人[7]对5例次全切除的松果体细胞瘤患者使用SRS(3例为辅助治疗手段,2例为肿瘤进展)。平均随访65个月后,所有患者均显示局部肿瘤控制,无并发症。Mori等人[3]共治疗了6例松果体细胞瘤患者中的13个肿瘤,5年后的PFS为80%。Reyns等人[8]报告了他们对8例松果体细胞瘤患者进行SRS治疗的经验。6名患者最初仅接受SRS治疗,2名患者接受SRS治疗部分切除后的残余疾病。平均随访32个月后,所有患者均存活,肿瘤消退或稳定。在他们的文章中,Lekovic等人[6]报道了8例松果体细胞瘤患者的SRS结果。所有肿瘤均在最后一次影像学随访中得到控制,随访时间为2至56个月。1名患者在SRS后2个月死于无相关原因的肿瘤,该肿瘤在影像学上表现出严重退化。图1描述了一例由原发性SRS治疗的典型松细胞瘤。图1。一名38岁女性患者因松果体区肿瘤继发于脑积水,表现为复视。她接受了内镜下第三脑室造瘘术和肿瘤活检。病理证实为松果体细胞瘤。然后,她让SRS担任主要治疗手段。SRS术后3个月,由于短暂的肿瘤扩张,她的复视暂时恶化。在SRS后的最后36个月随访中,肿瘤逐渐消退,临床上保持稳定。PPTID在2007年修订的WHOCNS肿瘤分类中得到正式认可。它们具有与复发风险增加相关的组织学特征,通常通过手术切除进行治疗。增加分级放射治疗或SRS仍然是一个有争议的问题。在IGKRF系列中,有4名患者在治疗前、3名患者在复发接受SRS治疗[2]。SRS后5年的累计局部控制率和生存率分别为50%和56%。在所有其他研究中,分析没有组织学分层,PPTID的结果与松果体细胞瘤的结果合并在一起,使得比较困难。Park等人[9]报告了9名1级和2级PPT患者的SRS作为主要治疗方法。平均随访79个月后,所有患者均存活,所有肿瘤均显示完全或部分缓解。只有1名2级肿瘤患者最终接受了脑脊液播散。Balossier等人[10]还报告了9例1级或2级松果体细胞瘤患者,作为初始治疗的一部分,他们单独或在部分切除后接受SRS治疗。所有8名接受影像学随访的患者均实现了肿瘤控制,随访时间从5个月到76个月不等。Yianni等人[5]报告了11例PPT患者的SRS治疗结果(包括6例松果体细胞瘤、3例PPTID和2例松果体母细胞瘤)。他们报告SRS后1年PFS为81%,5年PFS为54%。不幸的是,没有按照肿瘤分级进行分析,这使得解释更加困难。据推测,通过包括松果体细胞瘤,这些研究高估了SRS对PPTID的疗效。松果体母细胞瘤是一种高度恶性的肿瘤,通常发生在儿童和年轻人身上。建议的治疗包括最大限度的手术切除,然后分次放疗和化疗。据报道,SRS主要出现在复发的情况下,或作为初级治疗后的局部增强治疗。IGKRF系列包括13名患者,其中8名患者SRS作为一种加强治疗方式,在5例复发时使用SRS。局部控制和生存率较差,5年累计率分别为27%和48%。作为多模式管理的一部分,Mori等人[3]对2例松母细胞瘤患者的4个肿瘤进行了SRS。2名患者分别在SRS后3个月和13个月出现肿瘤进展。在Reyns等人[8]的研究中,5例松果体细胞瘤患者在手术切除、分割放疗和化疗的基础上,还接受了SRS治疗。2例患者的病情仍得到控制,2例患者出现局部肿瘤进展延迟,1例局部肿瘤控制患者出现远处脑播散。2名患者死于肿瘤进展。在他们的系列研究中,Lekovic等人[6]治疗了1例复发性松果体母细胞瘤患者。45个月后,患者仍然活着,在影像学上有一个稳定的肿瘤。图2描述了一名患者的情况,作为多模式初始管理的一部分,她接受了SRS治疗。图2。一名21岁女性患者出现脑积水导致颅内高压综合征。她接受了内镜下第三脑室造瘘术和肿瘤活检。病理结果为松果体母细胞瘤。她接受了伽玛刀放射外科治疗,随后接受了分次放射治疗和化疗。诊断90个月后,她仍无疾病,神经功能正常。松果体区乳头状肿瘤2007年修订版将松果体区乳头状肿瘤(PTPR)纳入WHOCNS肿瘤分类。它们被认为是由亚鳃器官的特殊室管膜细胞产生的。它们可以被归类为WHOII级或III级肿瘤,但这两级肿瘤即使在大体全切除后也有很高的局部复发倾向。最优管理仍然是一个有争议的问题。前期放射治疗或化疗尚未证明能降低复发风险[11]。鉴于局部复发的高风险,许多作者正在研究SRS的作用。IGKRF研究包括6名PTPR患者[2]。5名患者在组织学诊断后接受SRS作为初始治疗的一部分,另1名患者在大体全切除后复发接受治疗。5名患者出现局部复发,导致5年时的累计局部控制率仅为33%。所有这些患者对复发的肿瘤重复SRS,导致4名患者的局部控制时间延长。5年时的累计生存率为100%。Yianni等人[5]的系列研究包括2名PTPR患者。无法进行长期随访,但在SRS后1年,2名患者均显示肿瘤控制。Balossier等人[10]报告了1例部分切除后出现SRS的患者,术后6个月肿瘤稳定。Fauchon等人[11]发表了文献中最大的PTPR回顾性队列,共包括43名患者。只有2名患者在活检和部分切除后接受了SRS检查。2名患者在未指定的时间间隔后均出现肿瘤复发,1名患者最终死亡。Shakir等人[12]报告了1例PTPR患者,在部分切除和替莫唑胺化疗1年后,补充SRS。肿瘤逐渐消退,9年后仍处于控制状态。Riis等人[13]报告的另1名患者在立体定向活检后出现SRS,并在5年后证明肿瘤持续消退。Cardenas等人[14]发表了1例SRS后肿瘤控制7年的患者。当时,他有肿瘤进展,接受了大体全切除术,没有复发。图3显示了一名年轻患者的情况,该患者作为治疗的一部分接受了2次SRS治疗她的PTPR。图3。一名4岁女性患者因松果体区肿瘤继发脑积水。她接受了部分肿瘤切除术,证实了PTPR的诊断。然后她接受SRS作为残余肿瘤的辅助治疗。在接下来的几个月里,肿瘤立即消退。SRS术后18个月,MRI显示无症状局部肿瘤复发。她对复发的肿瘤进行了重复SRS治疗,随后出现完全的肿瘤反应,在最后一次手术后的88个月的最新随访中仍持续稳定。其他肿瘤松果体区可出现脑膜瘤、胶质瘤和转移瘤。由于它们的影像学特征,诊断这些病变通常很简单。SRS通常用于其他部位的肿瘤治疗,具有可预测且众所周知的反应特征。SRS治疗这些肿瘤的主要考虑因素是限制对邻近脑干的剂量,以降低辐射诱发毒性的风险。讨论关于SRS在松果体区肿瘤中的应用的文献仍然有限,并且很难从现有发表的研究中得出有意义的结论。其中一个主要原因是,为了补偿有限的患者数量,作者必须将不同的肿瘤组织学亚组汇总在一起,从而得出可能不适用于所有特定肿瘤的局部控制和生存数据[3,5,6,15]。IGKRF最近发表的研究试图通过组织学分层分析来缓解这一事实,从而提供更好的质量数据来指导患者管理[2]。然而,现有的文献已经证明,SRS对于某些松果体区患者是一种有用的治疗方式肿瘤。对于生殖细胞瘤,SRS的主要兴趣在于它能够为肿瘤床提供适形放射增强,从而允许使用低剂量的分次放射治疗,或在复发时使用。在非生殖细胞瘤的生殖细胞肿瘤(NGGCT)的情况下,SRS可作为局部增强剂,用于切除术后残余肿瘤,结合分次放疗和化疗,或在复发的情况下。这似乎也是松果体母细胞瘤患者的主要适应症。在大多数已发表的研究中,对于松果体细胞瘤,SRS似乎可以诱导长期的肿瘤生长控制。因此,将预先SRS作为肿瘤切除的替代方案作为主要管理方式似乎是合理的。这可能也适用于PPTID,尽管在许多研究中,由于其与WHOI级肿瘤的分组,这些病变的文献很难分析。可以考虑增加分级放射治疗,尤其是在III级肿瘤中。最后,对于PTPR患者,SRS似乎是一种合理的主要治疗选择,因为即使是患有各种组织学肿瘤的患者,SRS也有局部复发的趋势。图4给出了一个建议的SRS整合算法,用于松果体区肿瘤的治疗。图4。针对组织学证实为松果体区肿瘤的患者提出的管理流程。在大多数研究中,与SRS相关的并发症是合理的,与手术切除相比是有利的。在IGKRF研究中,28%的病例出现了影像学上辐射引起的变化[2]。15%的患者出现临床恶化,其中9%出现新的局灶性缺损,7%出现新的Parinaud 综合征,3%出现脑积水。Park等人[9]报告,接受SRS治疗的9名PPT患者中有1名出现暂时性记忆障碍。Yianni等人[5]在他们的44名不同组织学肿瘤患者队列中,只有一例SRS后出现短暂性复视。在使用SRS治疗的13例PPT中,Reyns等人[8]报告了3名患者出现了新的暂时性复视,只有1名患者出现了新的永久性复视。Amendola等人[15]报告,在20名患有各种松果体肿瘤的患者队列中,没有SRS相关的并发症。在另一组17例不同组织学诊断的患者中,未发现与SRS手术相关的并发症[6]。由于事件数量和接受治疗的患者总数较少,没有变量与发病风险增加相关。在大多数研究中,肿瘤的边缘剂量在10-20Gy之间变化。根据有限的可用文献,无法提出正式的剂量建议。由于SRS通常用于辅助治疗或之前的分次放疗后,因此建议相应地调整剂量,并将脑干的剂量保持在可耐受的范围内似乎是合理的。如前所述,松果体区肿瘤的治疗,包括SRS的使用,应根据具体的组织学诊断进行调整。因此,只要可行,应尽一切努力获取肿瘤组织。然而,这可能并非在所有情况下都可行,因为患者共病、拒绝手术或手术后可用组织有限。IGKRF研究包括10名仅基于影像学诊断的SRS患者,无组织学证实[2]。累计局部控制率和5年生存率分别为61%和67%,与整个系列的汇总结果相似。Li等人[16]报道了一个大系列,包括147名仅基于影像学和临床诊断的松果体病变SRS患者。他们报告了69%的病例出现了最初的肿瘤消退,在SRS术后1年、3年和5年仍然存活的患者中,局部控制率分别为97%、94%和91%。1年、3年和5年的生存率分别为80%、72%和67%。这些结果似乎支持在选定的患者中使用SRS,即使没有病理证实。在这些情况下,管理应基于基于所有其他特定患者信息的最有可能的诊断,如果认为必要,应提供适当的辅助治疗(在这种情况下,建议的管理流程见图5)图5。针对组织学未知的松果体区肿瘤患者提出的管理流程结论鉴于松果体区肿瘤的罕见性,可用于指导治疗的证据水平较低。在现有研究的范围内,SRS似乎是一种安全的方式,其有效性和作用取决于组织学。对于松果体细胞瘤和PTPR的主要治疗,SRS可以作为手术的合理替代方案,后者更容易复发。对于生殖细胞肿瘤和松果体母细胞瘤,SRS可以在复发时使用,也可以作为多模式初级治疗的一部分,作为一种辅助手段,减少分次放射治疗的剂量。作为显微外科切除术的一种非侵入性替代方法,在讨论这些具有挑战性的病例时,应始终考虑SRS。(图:山东大学第二医院神经外科配置的 LeksellGammaKnifePerfexion)
 王成伟医生的科普号
王成伟医生的科普号 2022年02月11日
2022年02月11日 825
825
 0
0
 0
0
-
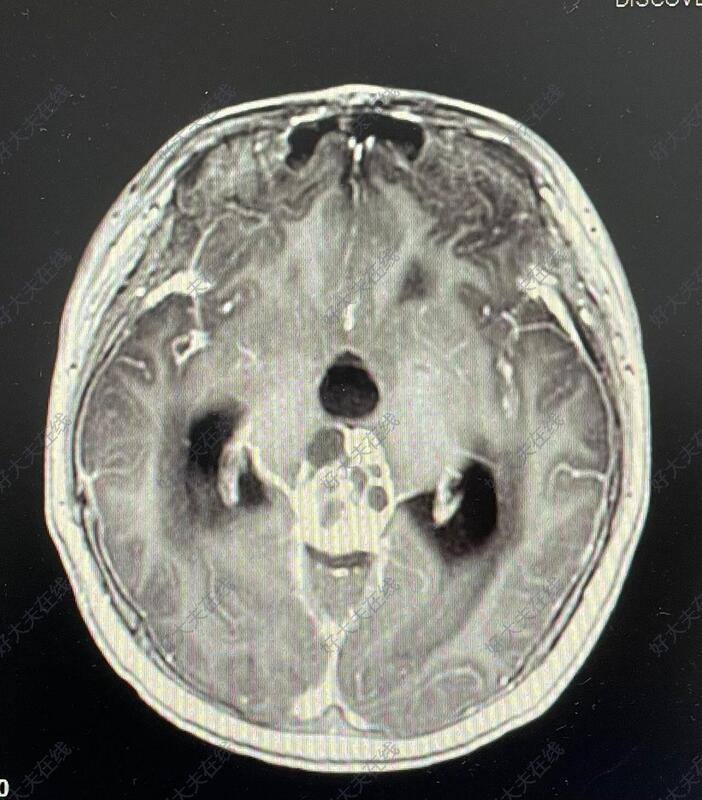
松果体区肿瘤
 赵杰医生的科普号
赵杰医生的科普号 2022年01月14日
2022年01月14日 132
132
 0
0
 0
0
松果体瘤相关科普号

夏成雨医生的科普号
夏成雨 主任医师
中国科学技术大学附属第一医院
神经外科
1.1万粉丝78.8万阅读

赵帆医生的科普号
赵帆 副主任医师
复旦大学附属华山医院
神经外科
688粉丝9.5万阅读

宫剑医生的科普号
宫剑 主任医师
首都医科大学附属北京天坛医院
小儿神经外科
1606粉丝4.3万阅读
-

 推荐热度5.0徐伟 副主任医师复旦大学附属华山医院 神经外科
推荐热度5.0徐伟 副主任医师复旦大学附属华山医院 神经外科脑膜瘤 179票
听神经瘤 73票
脑肿瘤 64票
擅长:颅脑肿瘤(如脑膜瘤、胶质瘤、听神经瘤、垂体瘤等),小脑扁桃体下疝畸形伴脊髓空洞,颅脑外伤,脊髓疾病(高难度的髓内肿瘤、椎管内外沟通肿瘤),脑积水,脑出血,脑寄生虫及枕骨大孔区病变等神经外科疾病的的诊治和手术治疗。 -
 推荐热度4.8牛建星 主任医师航空总医院 神经外科中心
推荐热度4.8牛建星 主任医师航空总医院 神经外科中心脑肿瘤 46票
脑膜瘤 37票
胶质瘤 26票
擅长:擅长领域: 1.脊髓脊柱疾病:脊髓空洞症、脊髓栓系、骶管囊肿、脊髓脊膜膨出及其他脊髓脊柱先天性疾病的微创治疗,颅颈交界区畸形(寰枢椎脱位、颅底凹陷等);椎管内肿瘤:神经鞘瘤、脊膜瘤、神经纤维瘤、室管膜瘤、星型细胞瘤、血管母细胞瘤、转移瘤;脊柱退行性病变:颈椎病、胸椎、腰椎管狭窄退变疾病,擅长椎间盘微创通道手术及微侵袭脊柱手术MISS(微创融合)。 2.颅脑肿瘤及复杂颅底肿瘤(包括胶质瘤、脑膜瘤、垂体瘤、颅咽管瘤、听神经瘤、三叉神经鞘瘤、脑室肿瘤、囊肿、血管母细胞瘤、颈静脉球瘤)显微外科、内镜手术治疗;与北京天坛医院专家合作开展复杂颅底肿瘤、脑干肿瘤和血管性疾病的手术治疗;脑肿瘤活检、中枢神经系统恶性肿瘤(胶质瘤、淋巴瘤、生殖细胞肿瘤、转移瘤)的综合治疗。 3.脑血管病、颅脑损伤的外科手术治疗;复杂脑脊液漏的微创外科手术治疗;脑积水的个性化治疗、昏迷促醒、复杂颅骨缺损修复及整形。 4.选择性脊神经后根切断术及周围神经平衡术治疗痉挛性瘫痪治疗(治疗脑瘫、卒中后遗症痉挛性偏瘫、中枢神经系统损伤后痉挛性瘫痪以及肝性脊髓病引起的双下肢痉挛性瘫痪) 5.小儿神外疾病:小儿颅内及椎管内肿瘤,先天性疾病。 特色:尤其对脊髓空洞症、脊髓栓系、骶管囊肿、神经纤维瘤病的微创手术治疗达国内国际领先水平 -

 推荐热度4.7昝昕 副主任医师华西医院 神经外科
推荐热度4.7昝昕 副主任医师华西医院 神经外科垂体瘤 123票
脑膜瘤 109票
脑肿瘤 46票
擅长:微创和显微手术治疗: · 颅内肿瘤(包括脑膜瘤、垂体瘤、颅咽管瘤、神经鞘瘤、脊索瘤、转移瘤、胶质瘤等) · 颅内外沟通性肿瘤(颅鼻、颅眶、颅颌、颅颈沟通等复杂、疑难肿瘤) · 颅内动脉瘤,血管畸形,海绵状血管瘤 · 脑外伤、脑出血




