典型病例
发表者:刘旻谛 人已读
病史
患者王XX,男,49岁,因“头晕伴右侧肢体乏力、麻木10天”入院。
患者于2019-6-26在蹲在地上干活站起后出现头晕,伴右侧肢体乏力、麻木,持续几小时后肢体麻木逐渐好转,仍有右侧肢体麻木,遂急诊至当地医院检查头颅CT示“左侧顶叶占位伴出血”,后至当地医院保守治疗,进一步检查头颅MRI示“左侧中央后回混杂结节伴出血、瘤周轻度水肿,考虑海绵状血管瘤可能大,胶质瘤不完全除外”。患者为进一步手术治疗至我科,拟“左侧顶叶占位伴出血”收住院治疗。
查体:神志清醒,对答切题,四肢肌力V级,右手背发麻。
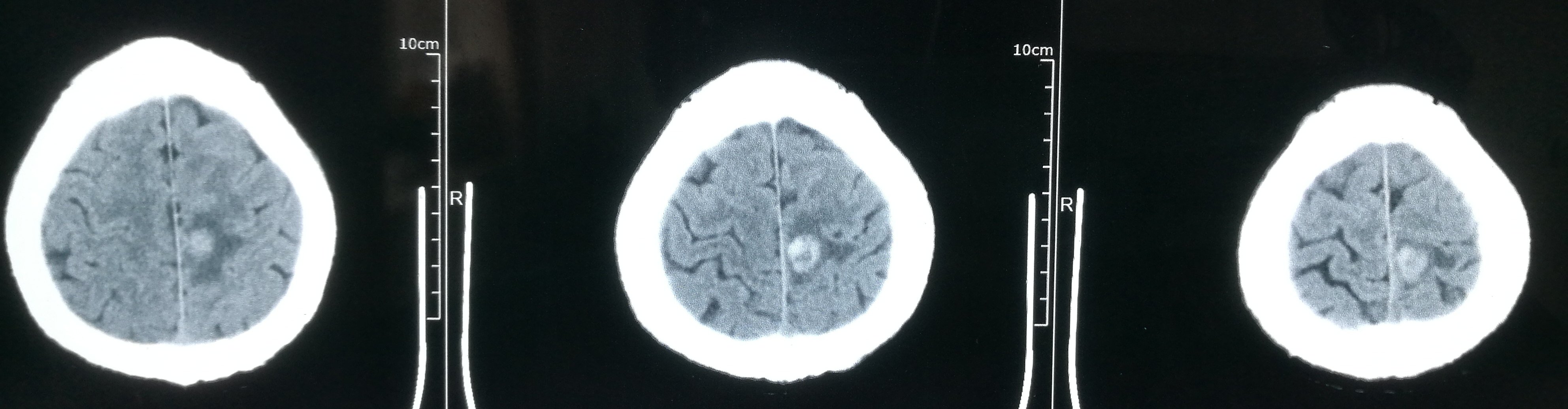
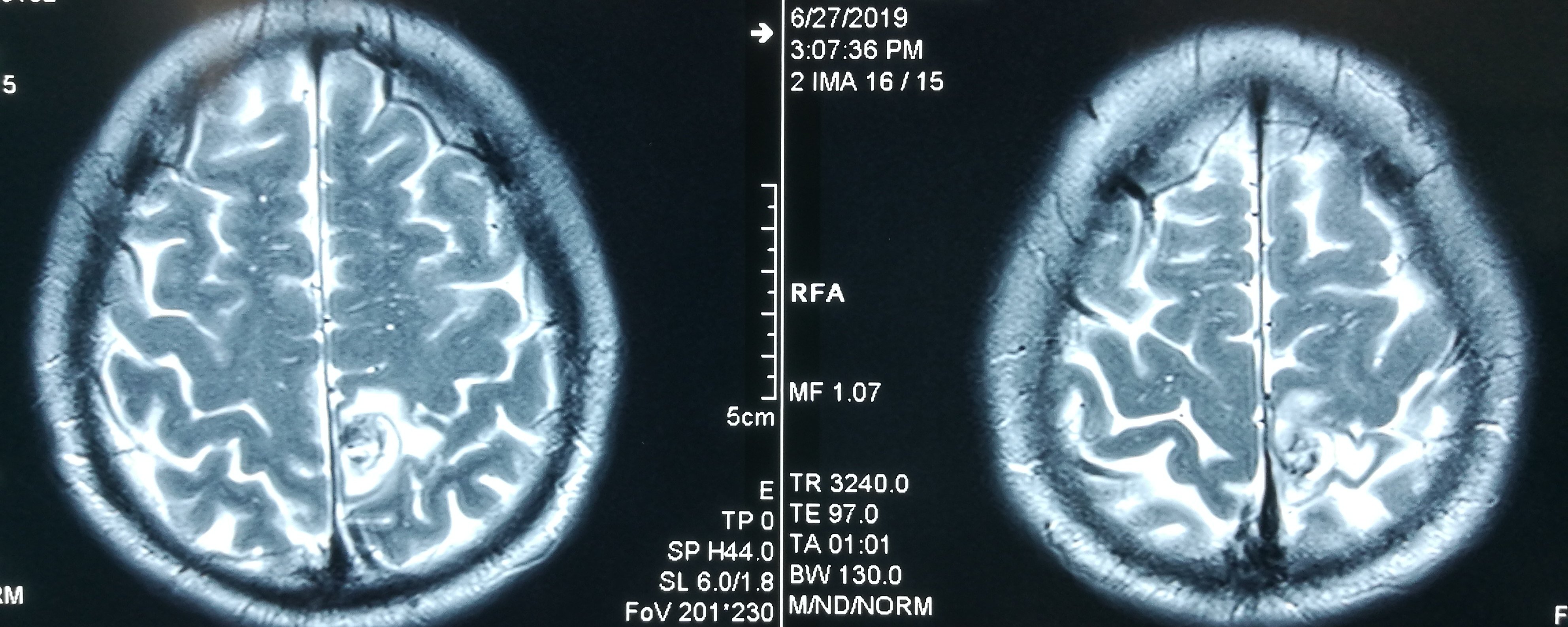
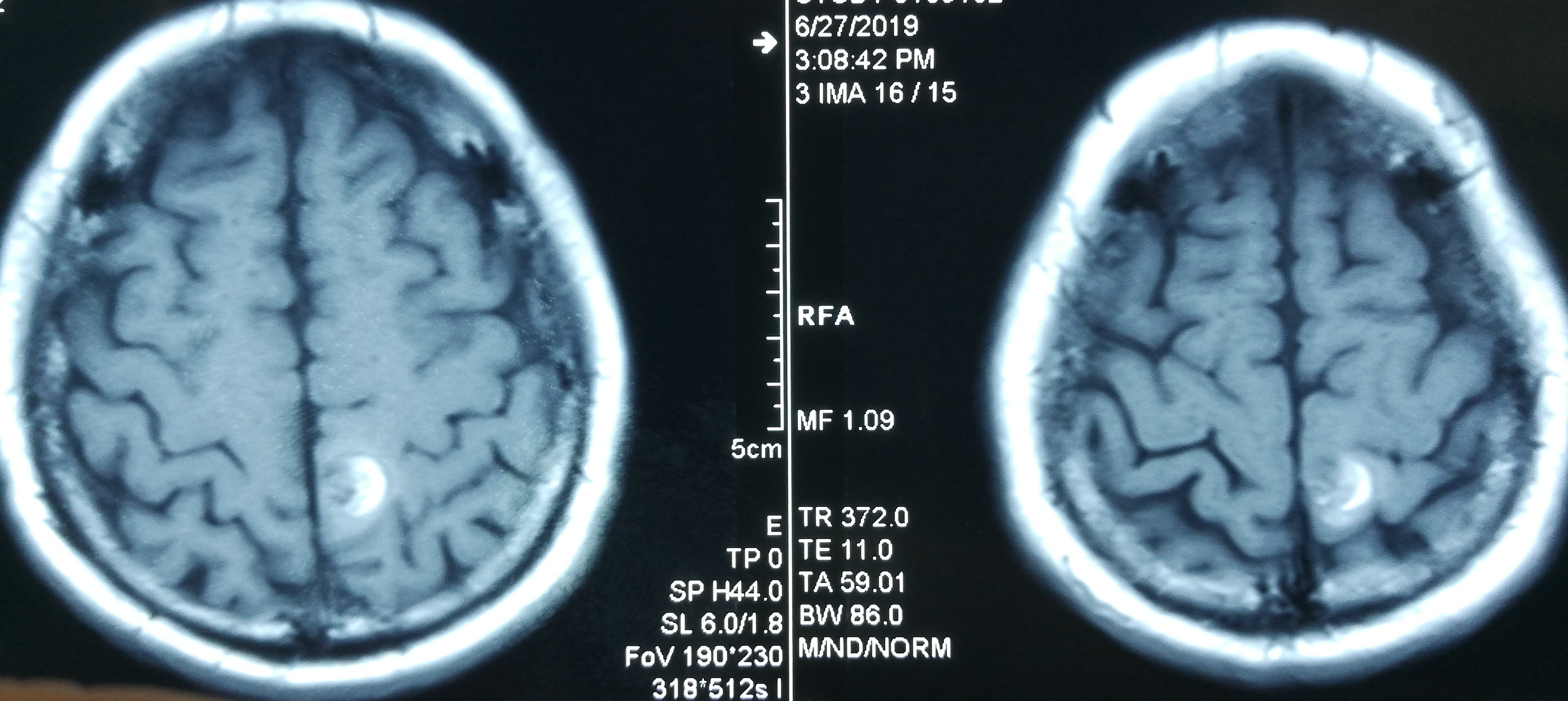

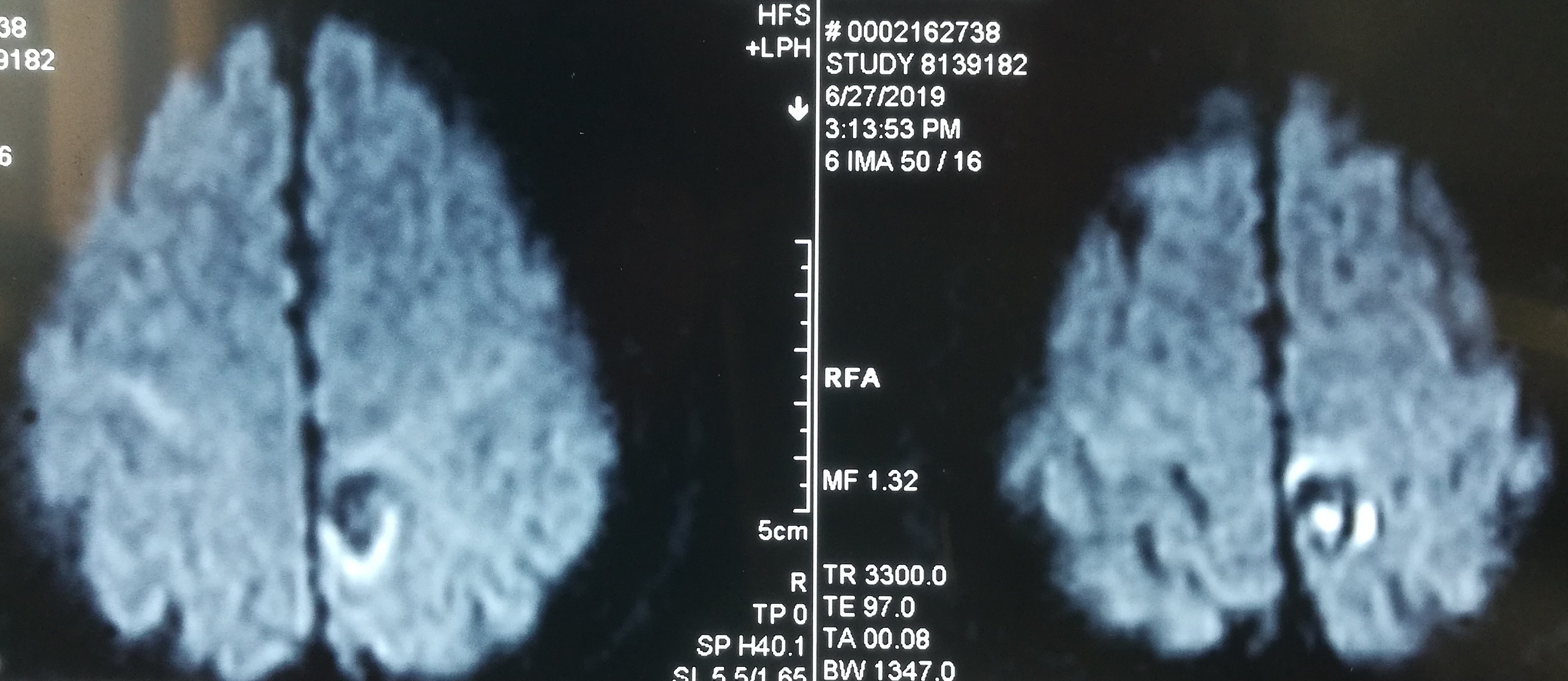
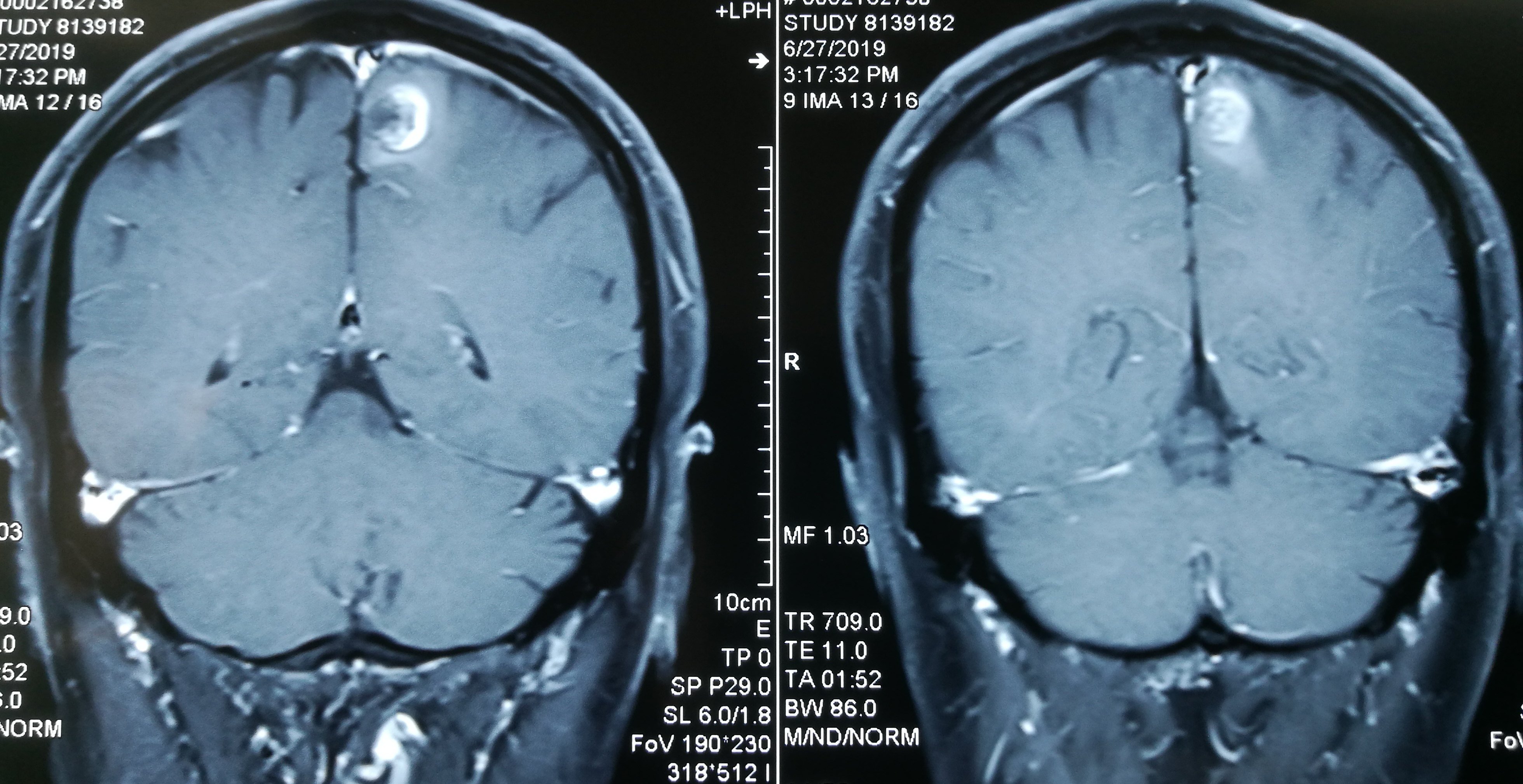

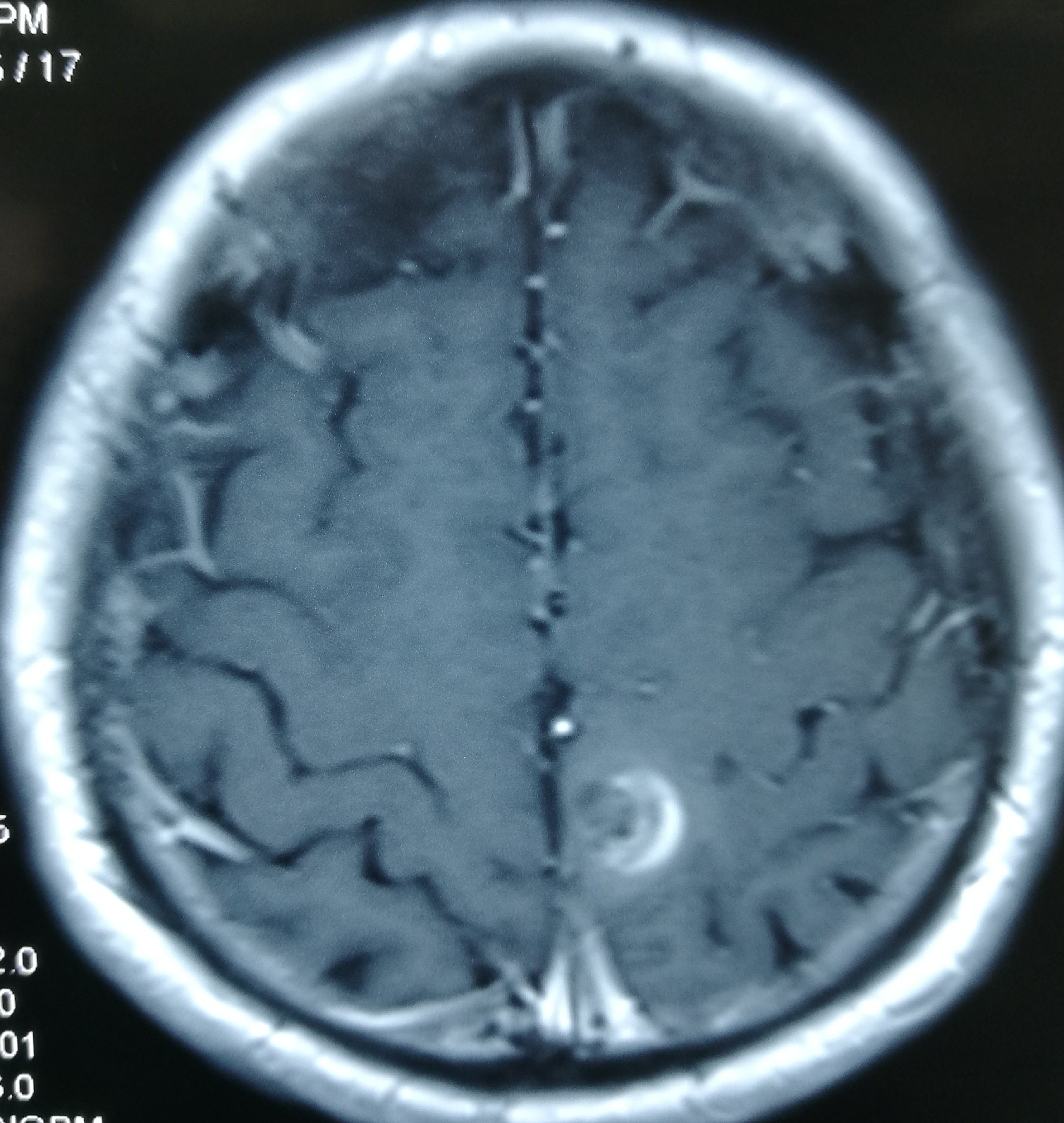
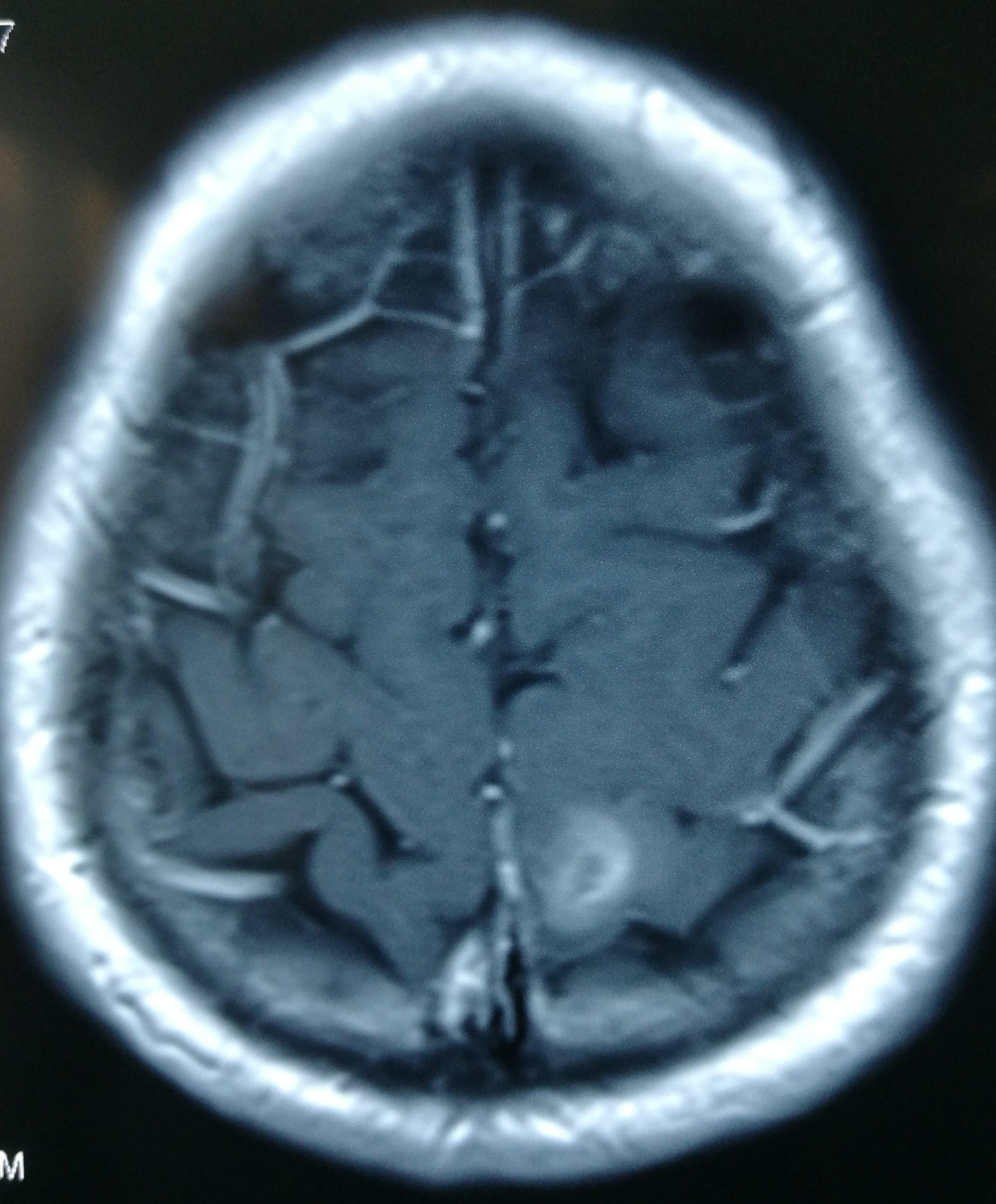
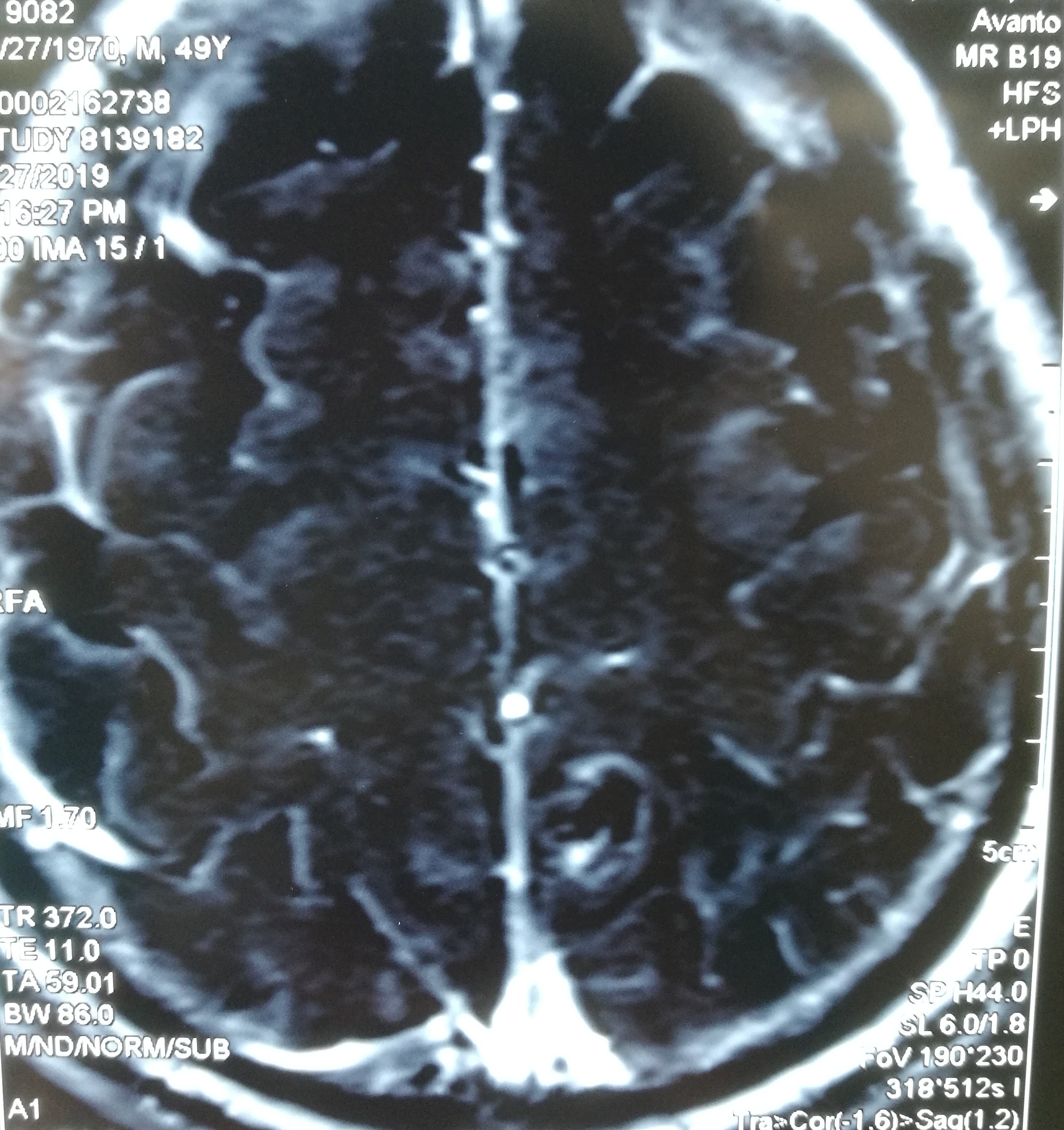
入院诊断
左侧顶叶占位伴出血,考虑海绵状血管瘤出血。
治疗方案
导航下左侧顶叶占位切除。
手术回顾
仰卧位,头架固定,MRI T2导航下定位病灶,标定术区,取左侧顶叶马蹄形切口入路,磨钻钻孔,铣刀游离左侧顶部到中线骨瓣,大小约4cm×3cm。硬膜切开翻向矢状窦,导航下,从纵裂入路,离病灶最近处切口皮层,见病灶周围黄色含铁血黄素沉积,延含铁血黄素带完整切除病灶,术区止血彻底后严密缝合硬膜,骨瓣复位,逐层缝合头皮。
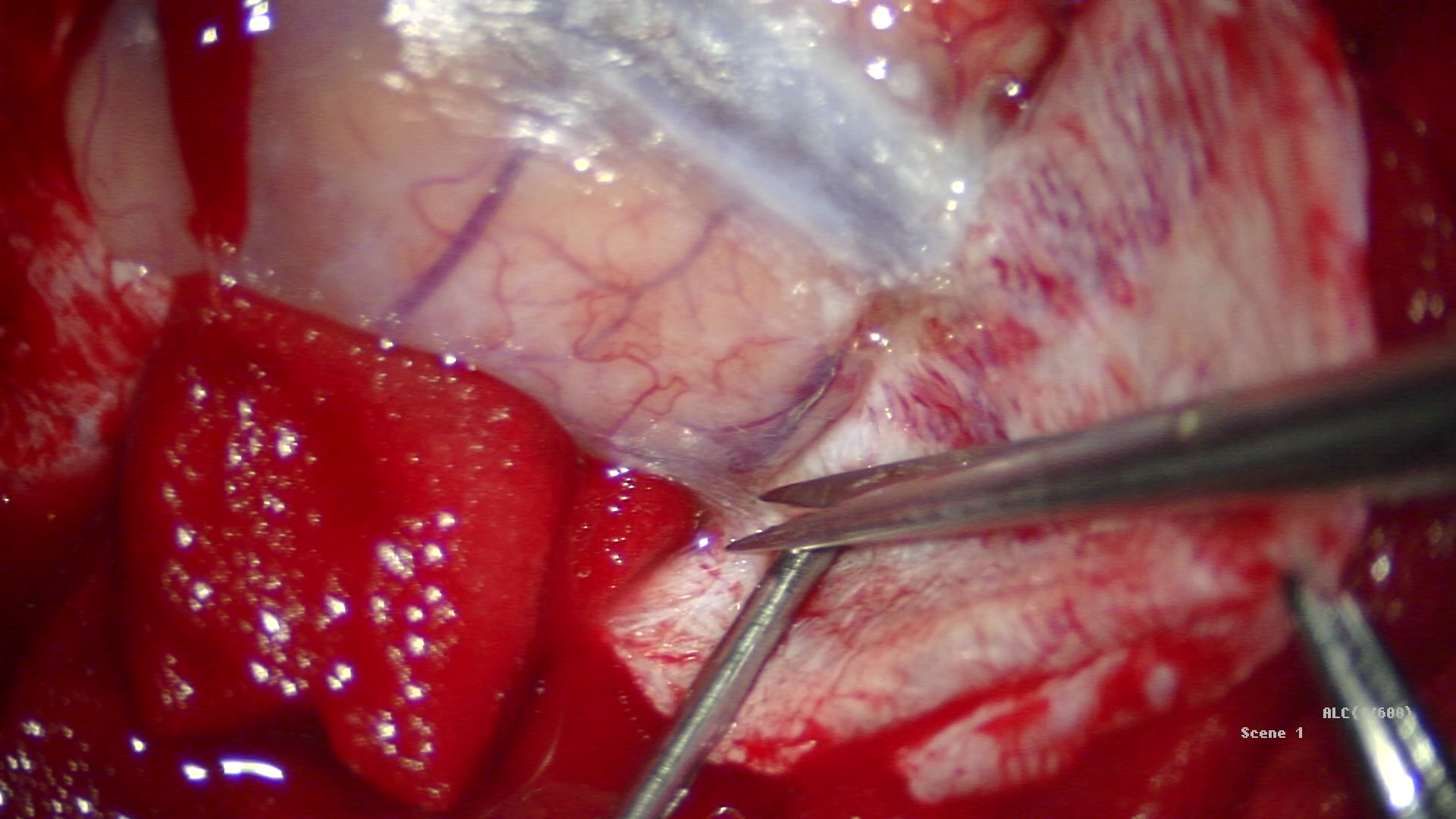

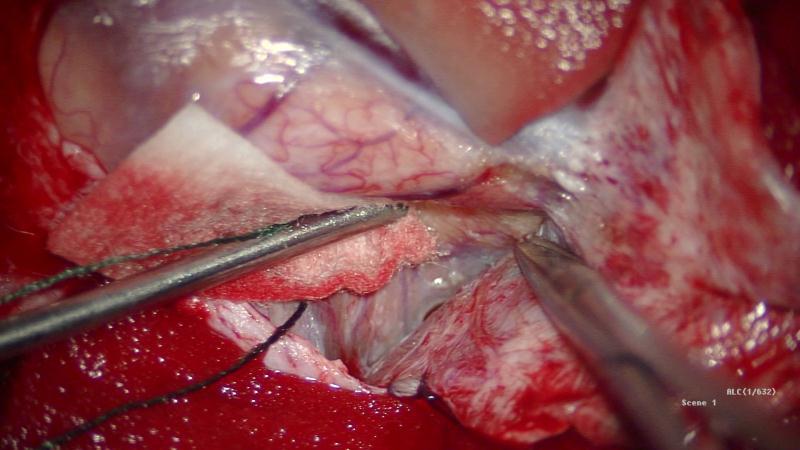
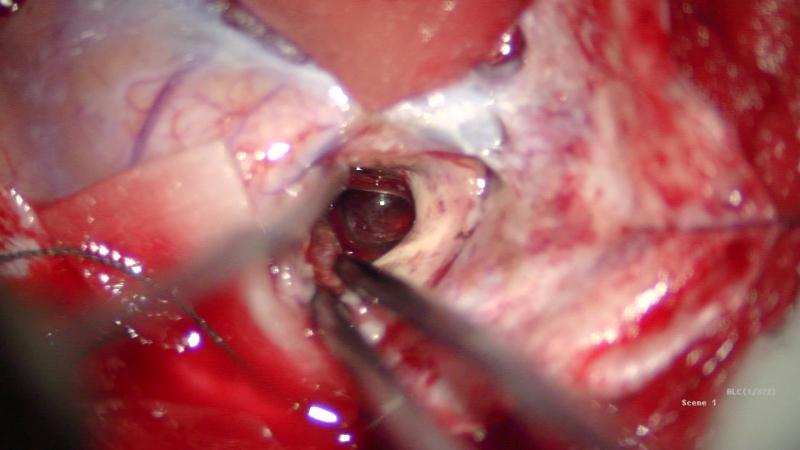
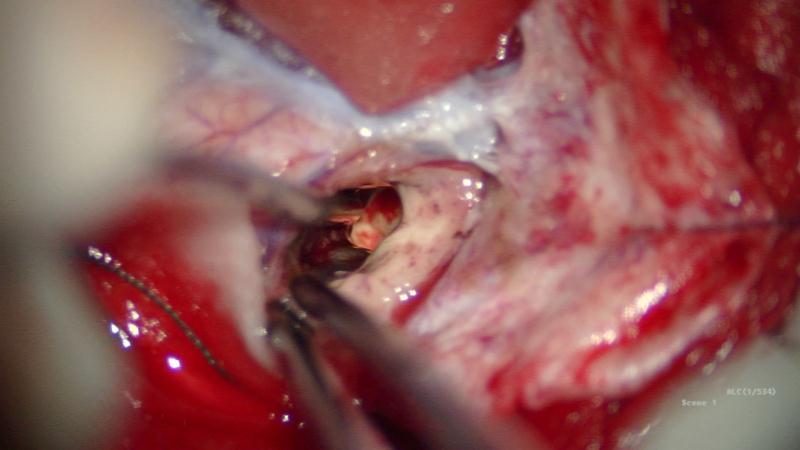
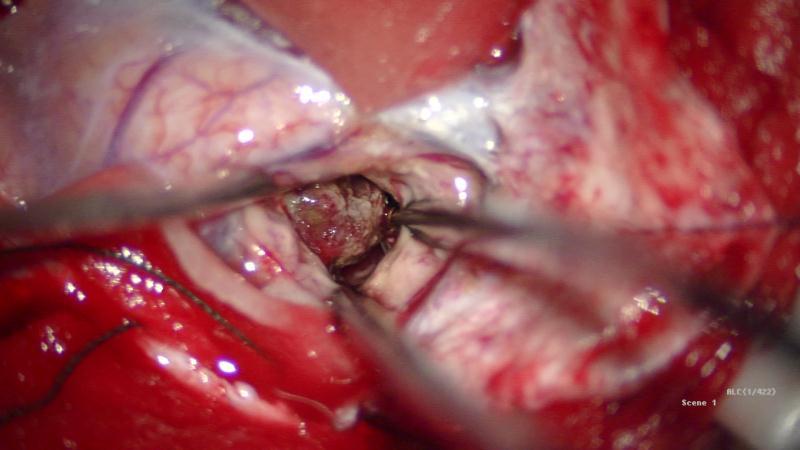
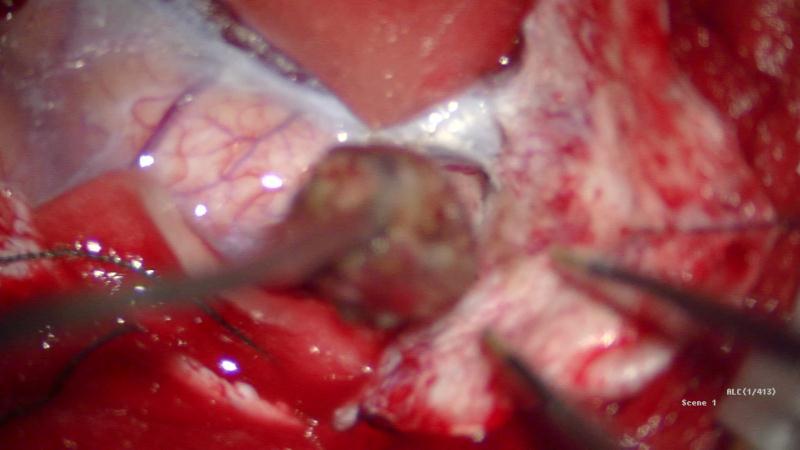
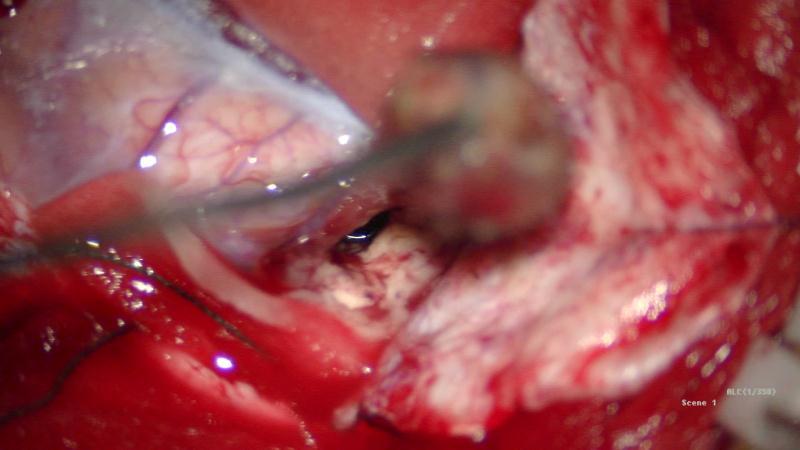
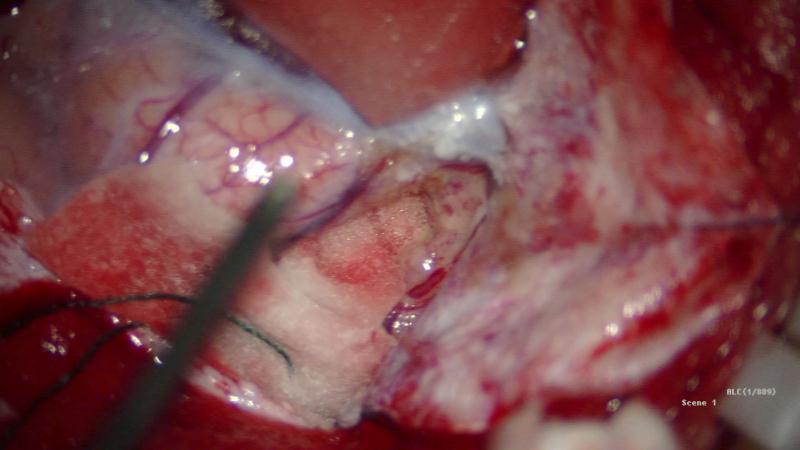
术后麻醉复苏后复查头颅CT未见明显出血,病灶全切除。
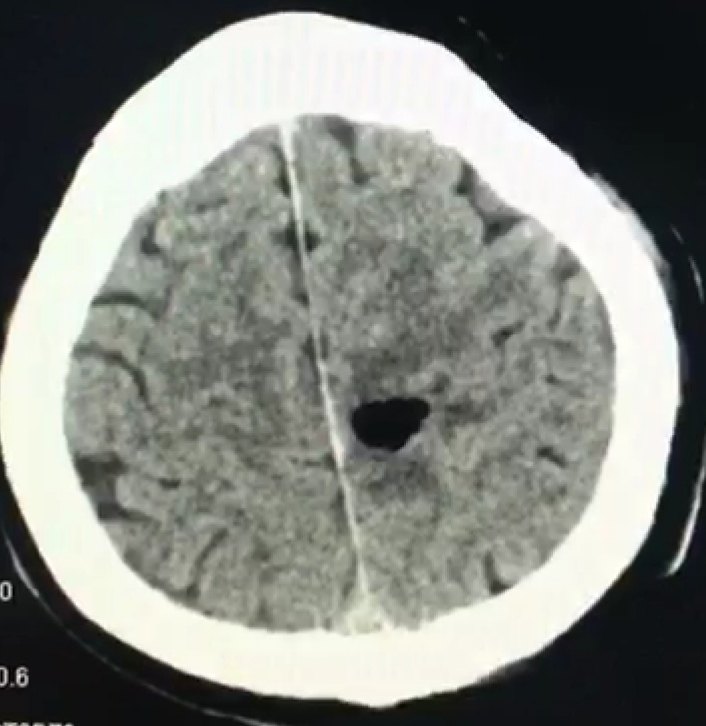
患者术后恢复良好,术后第二天即可下床走路,右侧膝关节以下麻木,逐渐恢复中。
相关科普:颅内海绵状血管瘤
海绵状血管瘤是指由众多薄壁血管组成的海绵状异常血管团,它并非真性肿瘤,按组织学分类属于脑血管畸形。女性发病明显多于男性,男女之比为1:5,且以40~50岁成人多见。
症状体征
1.无症状 占总数的11%~44%,轻微头痛可能是惟一主诉,常因此或体检做影像学检查而发现本病。头痛是否与病灶出血有关还需要进一步研究,但其中40%在6个月~2年内出现下述症状。
2.癫痫 占40%~100%,见于大多数幕上脑内海绵状血管瘤,表现为各种形式的癫痫。海绵状血管瘤比发生于相同部位的其他病灶更易于发生癫痫,原因可能是海绵状血管瘤对邻近脑组织的机械作用(缺血、压迫)及继发于血液漏出等营养障碍,病灶周边脑组织常因含铁血黄素沉着、胶质增生或钙化成为致痫灶。动物实验证实,皮质或皮质下注射含铁离子可制成癫痫动物模型,其中约40%为难治性癫痫。
3.出血 从尸检、手术标本或影像检查常可发现病灶内有不同阶段的出血,而有症状的显性出血占8%~37%。根据计算,病人年出血率为0.25%~3.1%;病灶年出血率为0.7%~2%。大脑半球深部海绵状血管瘤更易出血。与AVM出血不同,海绵状血管瘤的出血一般发生在病灶周围脑组织内,较少进入蛛网膜下腔或脑室。海绵状血管瘤出血预后较AVM好,但首次出血后再次出血的可能性增加。女性病人,尤其是怀孕的女性海绵状血管瘤患者的出血率较高。反复出血可引起病灶增大并加重局部神经功能缺失。
4.局部神经功能缺失 占15.4%~46.6%。急性及进行性局部神经功能缺失常继发于病灶出血,症状取决于病灶部位与体积。可表现为静止性、进行性或混合性。大量出血引起严重急性神经功能症状加重较少见。
治疗
1.保守治疗 基于本病的自然病程,对无症状的或仅有轻微头痛的海绵状血管瘤,可保守治疗,并定期随访。
2.手术治疗 有明显症状如神经功能缺失、显形出血(即使仅有1次)、难治性癫痫、病灶增大或有高颅内压者均应手术治疗。尽管部分癫痫能用药物控制,但手术治疗能有效降低癫痫发作频率,减轻严重程度,病人术后能停用抗癫痫药物。因此对此部分病人也主张手术治疗。由于怀孕能增加病灶出血可能,故对准备妊娠而对明确有海绵状血管瘤的妇女应建议先手术切除海绵状血管瘤,而对怀孕期间诊断为海绵状血管瘤除非反复出血或神经功能症状进行性加重者一般建议先行保守治疗。儿童患者由于病灶出血可能大以及潜在癫痫可能,是手术的强烈指征。手术治疗的目的是全切除病变,消除病灶出血风险,减少或防止癫痫发作,恢复神经功能。
3.放射治疗 常规放疗及立体定向放射外科对海绵状血管瘤的疗效不肯定,而且放射线有诱发海绵状血管瘤的可能。因此仅对位于重要功能区或手术残留的病灶才辅助放疗。目前尚无证据证明放疗对控制癫痫有效。
本文是刘旻谛版权所有,未经授权请勿转载。 本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅
发表于:2019-07-14