 三甲
三甲
儿童鼻内镜手术这些注意事项你该知道?
鼻窦内镜手术(EES)在成人患者中成功使用后,从20世纪80年代开始应用于儿童患者中。从那时起,技术和理论的进步使得内镜手术处理常见和少见病变成为标准的处理手段。时至今日,在进行鼻窦内镜手术时,尤其是对于儿童患者,技术和解剖方面的挑战仍然不断进步和发展。
一、儿童鼻内镜手术指征
对于拟行鼻窦内镜手术的患者,技术方面的考虑固然重要,患者选择也很关键。了解疾病潜在进程能够使术者更好地理解手术指征。对于成人患者,慢性鼻-鼻窦炎(CRS)进一步分为伴有鼻息肉和不伴有鼻息肉。儿童慢性鼻一鼻窦炎(PCRS)理论上认为是起源于频繁反复的上呼吸道病毒感染(URD)。组织学研究已经证实在淋巴细胞为儿童ESS患者病理标本中的主要细胞类型,而在成人患者中主要为嗜酸性粒细胞。基于这点认识,以及学龄前儿童每年6~10次病毒性上呼吸道感染,很重要的是要区分病理学上鼻窦病变和通常的呼吸道感染。
一些学者将儿童ESS指征分为绝对和相对指征。绝对指征包括侵袭性真菌性鼻窦炎、过敏性真菌性鼻窦炎、黏液囊肿/黏液脓囊肿、急性鼻窦炎眶内或颅内并发症、因息肉造成的鼻腔完全堵塞、难治性泪囊炎、一些肿瘤和先天性病变儿童ESS的相对指征争议颇多,包括“充分内科治疗”失败的患者。最大化内科治疗的定义在不同的医生间存在差异,但至少包括使用鼻腔盐水冲洗、鼻喷激素和口服抗生素(21d)治疗无效的患者。对于严重的患者,引发鼻窦炎的系统性全身因素也应评估,包括汗液氯化物检测、纤毛活检、免疫功能检测、常规过敏源实验,甚至特定患者的胃食管反流检测。这些检测措施可以在儿童CRS患者的术前、术中进行,因人而异。
另外在成人和儿童CRS患者病理生理学上的不同是咽扁桃体,通常指腺样体在其中的作用。这些位于儿童鼻咽后上壁的组织处于免疫活性状态,解剖形态及功能一直持续至青春期才退化。研究已证实腺样体是儿童CRS患者的常见细菌来源,有更多鼻鼻窦症状的患者通常在腺样体中具有更高密度的细菌。切除腺样体可提高患儿的黏膜清除率。腺样体作为细菌储藏地,大多数耳鼻咽喉科医生认为儿童CRS患者应先于ESS切除腺样体,这样能使术后缓解率达到60%~100%。一些学者也主张将腺样体切除术和诸如鼻窦球囊扩张和一些ESS手术同期进行。
二、儿童解剖学相关注意事项
在所有的患儿中,基于年龄、鼻窦慢性炎症病变和其他解剖学异常,鼻窦发育差异有统计学意义。在将行ESS的患儿中,仔细审慎阅读近期鼻窦CT尤为重要。一般原则是,只在难治性鼻鼻窦炎,可能发生眶内或颅内并发症,和计划手术治疗的患者中才进行CT扫描(图37-1)。
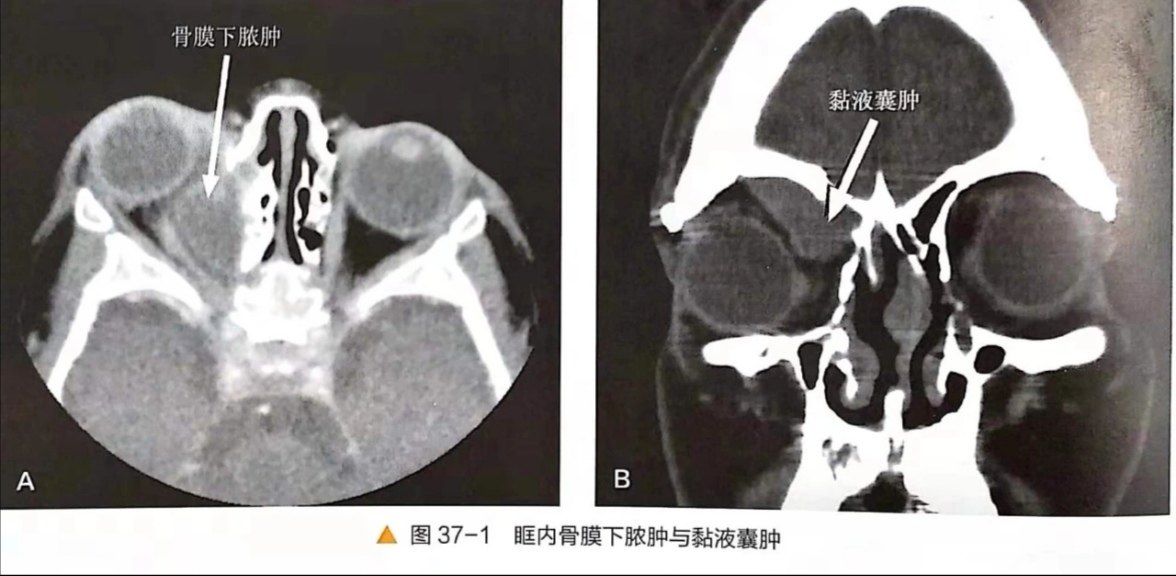
简言之,就是CT扫描不应该用于儿童鼻-鼻窦炎的诊断,而是用于计划手术的患儿。
一旦完成CT扫描,应该阅片确定每一鼻窦发育和气化程度(图37-2)。除了提示炎症的影像学改变,诸如浑浊、黏膜增厚、骨壁改变定要注意每一鼻窦的发育程度。医生应该注意患儿近期上气道炎症病史或咳嗽,他们常有鼻窦影像学异常。
上颌窦和筛窦在出生时即存在,在儿童早期外翻扩展来源于筛窦的蝶窦和额窦才开始发育。额窦的发育差异最大,也是最后完成发育的鼻窦。一定要确定小儿患者某个鼻窦存在或不存在,以及其气化程度,以免误入根本不存在或发育极其不良的鼻窦。对于小儿患者进行内镜颅底手术,也需明确鼻窦发育程度。
在常规CT阅片时也应注意解剖变异。包含泡状鼻甲、 Haler气房、鼻中隔偏曲、下鼻甲肥大、Onodi气房(图37-3)。儿童患者具有解剖变异并不意味着同侧鼻窦炎的发生率增高。尽管儿童鼻-鼻窦炎的病因少因解剖变异所致,在术前计划和术中辨认中仍要注意它们的存在。
三、儿童患者术中注意事项
儿童患者一旦决定进行ESS,除了更加谨慎保守些,大部分手术操作技术和策略与成人手术类似。早期关于ESS的一些顾虑集中在手术影响面部发育上。然而,后续的研究并没有发现任何长期的影响。但既往手术的热情在近年为更保守的手段代替。
由于儿童鼻内空间和结构更小,特制的儿童ESS设备更加有用,包括0°、30°和70°直径2.7mm的硬质内镜。现在也有儿童尺寸的鼻窦器械,对于更小的儿童,耳科器械有时也可备用。
医生具备最基本的儿童尺寸的直头或上翘的咬切钳和非咬切钳就可以完成大部分儿童ESS操作。返咬钳也是基本必需器械,当需要使用该器械时没有其他可以代替。
因手术野狭窄,黏膜收缩尤为重要。在插管后迅速经鼻喷入羟甲唑啉可达到良好的黏膜收缩效果。患者在铺单前进一步准备时,可借助头灯或顶壁光源将1~2根浸有羟甲唑啉的棉条经鼻底塞入鼻腔以收缩下鼻甲。一旦患者铺单完成,可借助硬质内镜将浸有羟甲唑啉的棉条准确地置入中鼻道、蝶筛隐窝、中鼻甲(MT)内侧面,以及近下鼻甲的鼻底。这些内镜下置入的棉条至少保留5min。对于更小的患者,黏膜仔细收缩后形成的更宽广的手术野,对于术者尤其有益。
充分收缩后,进一步的止血措施包括在关键解剖点以含有1:10000肾上腺素的1%利多卡因注射。混有肾上腺素的利多卡因总的用量不要超过7mg/kg,和麻醉师沟通监测注射的累积用量,以保证不发生麻药过量意外。鼻内的钩突、筛泡、蝶腭孔区域、腭大孔经口腔注射能进一步增加止血效果。注射后,在ESS开始前,黏膜注射点以羟甲唑啉棉条再次压迫数分钟以减少渗血。
同成人手术类似,重要的一步是术者初步判定下鼻甲、鼻底、鼻中隔、鼻后孔等解剖参考标识。该阶段术者选择硬质内镜,0°或30°均可。同成人手术类似,如果鼻息肉阻塞影响基本解剖结构的辨认,可使用微切钻切除息肉至从前至后可观察整个鼻腔。
术者定位准确后,可如本书成人手术部分讲述的基本手术步骤一样,内镜下分步逐一开放切除。因为儿童CRS自身黏膜特点,在开放上颌窦口之后需开放前组筛窦。在开放筛泡前需再次阅片,确认筛泡气化发育。开放筛泡后,依据筛窦黏膜炎症和阻塞病变程度继续开放切除。
在儿童ESS中,中鼻甲的处理需特别注意。尽管在成人鼻科学中,切除或保留中鼻甲争议颇多,鉴于在儿童ESS术中保守性手术的特点,一般尽可能保留中鼻甲。如中鼻甲己病变,无功能,形成病理性的泡状中鼻甲,或是因切除其2~3个附着点导致其飘移不稳,则要小心切除中鼻甲。如果保留中鼻甲,因为筛窦开放解剖区域狭小,患儿有术后粘连的风险。另外,因患儿年龄和配合程度,使得术后清理换药存在困难。因此,在儿童ESS中采用些辅助措施填塞中鼻道防止中鼻甲外移。填塞材料包括橡胶指套,折叠的凝胶软片支架或是新近出现的激素药物缓释支架填塞材料。要根据患儿因素和术者经验选择合适的填塞材料。
四、特殊注意事项
即使儿童ESS技术和其手术指征已很好定义阐释,同期行鼻中隔整形的情况依然较低,主要是因为早期在兔和犬等动物实验的结果。进一步动物模型的研究显示,保留鼻中隔的黏软骨膜是防止面中部生长发育畸形的关键。随着时间的过去,在 Lawrence的扼要性总结中,越来越多的证据显示,有限保守的儿童鼻中隔整形是安全的。尽管没有一个统一的大家接受的绝对的鼻中隔整形的最小安全年龄,对于那些轻度鼻塞的患者,有必要待其14-15岁面部生长发育基本完成再行手术。对于因鼻中隔偏曲造成的更加严重的鼻塞患者,一些学者主张年龄低至5-6岁的患儿也可行鼻外鼻整形术。最终,过多切除鼻中隔黏软骨膜造成的影响面中部生长发育风险必须同长期因严重鼻塞和慢性张口呼吸造成的面部发育和咬合的长期影响相均衡。如果施行鼻中隔整形,应该限于那些严重鼻塞的患儿,并且谨慎切除任何阻塞鼻中隔骨或软骨,并保留黏软骨膜,这是获得长期成功手术效果的关键。
五、下鼻甲手术
并存的下鼻甲肥大也很常见,并且进一步加重了鼻塞,尤其是在内鼻阀部位(图37-3A)。如果激素喷鼻药物治疗无效,有多种方法治疗下鼻甲肥大。手术包括更为激进的鼻甲部分切除或黏膜下骨切除和损伤较少的鼻甲射频消融。因为理论上讲,担心影响面部发育,多数小儿鼻科医生倾向选择损伤较少的射频消融,他们也会外移骨折鼻甲骨以便处理下鼻甲软组织和骨性部分。
本文是张亚民版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论