 三甲
三甲
大动脉炎外科综合治疗
大动脉炎( Takayasu’s Arteritis TA) 是以累及主动脉及其分支为主的系统性血管炎性疾病,其临床表现为全身炎性反应及其受累脏器缺血症状。在不同种族、不同性别和不同年龄均有发病,但最好发于内分泌不平衡最显著的青少年和步入成年早期的女性,男性发病时年龄大于女性,出现急性炎症反应的相对较少,病情活动性及严重程度较女性为轻。大动脉炎疾病是目前治疗颇为困难的疾病,此文报告了我们对22例大动脉炎患者进行外科技术治疗的情况。
研究对象及方法
本研究收集了我院血管外科自2006年1月至2008年3月收治的22例大动脉炎患者,具有完整的病史、体检、影像学检查和实验室检查。
方法:主要观察指标: (1)临床表现:肢体偏瘫、头疼、头晕、高血压、无脉、视力障碍等。(2)实验室检查:血沉(Erythrocyte Sedimentation Rate,ESR)、C 反应蛋白(C-reactive protain,CRP)及免疫指标等 。(3)血管造影检查:主动脉弓、全脑动脉、腹主动脉、双肾动脉造影。(4)辅助检查:术前、术后经颅多普勒超声(Transcranial Doppler, TCD)检查或CTA检查。(5)手术治疗或介入治疗的具体方法及并发症,药物治疗方案及病情活动指标监测结果。疗效判定:含主观症状改善和客观检查指标,后者主要是治疗前后组织灌流改善情况确定。
结果:
一般资料: 22例患者,男性5例,女性17例,男:女=1:3.4 ,平均年龄26.3岁,其中30-45 岁10例( 45%),20-30岁7例( 32%),10-20岁4例( 18%),<10岁1例( 5%)。病程10天-22年。
实验室检查:ESR>20mm/h者占27.2%(6/22),CRP>0.8mg/dl占31.8%(7/22),纤维蛋白原(Fibrinogen)>4g/l者占31.8%(7/22),血小板计数(platelet count, PLT)>300G/L占59%(13/22)。
临床分型及病史特征: 全部患者进行了动脉造影检测,临床分型主要根据造影结果,采用Lupi-Herre综合法分型。其中Ⅰ型15例(68%),为主动脉弓及分支受累,Ⅱ型5例(23%),为降主动脉、腹主动脉及分支受累,Ⅲ型2例(9%) ,为兼有Ⅰ型、Ⅱ型病变特点,均为头臂血管和肾动脉受累病例。(表1)
发病特点:所有患者中, 因突发性脑梗塞就诊6例,最终在病史中确定有眩晕、头痛等脑部症状患者共19例;以高血压病就诊6例,最终诊断并发高血压病患者13例,在后期诊断高血压7例患者中,5例为头臂型,双侧锁骨下动脉受累,其余2例为伴有头臂血管病变的混合型。
治疗方案及转归:本组病例全部给以正规的糖皮质激素治疗,同时应用扩血管药物及抗血小板药物作为常规基础治疗,其中7例患者加用免疫抑制剂。本组22例病人全部进行了外科干预治疗,根据病情分别进行介入治疗(15例次)(表2)和手术治疗(9例)。介入治疗的技术成功率为93.3%(14/15),1例患者开通闭塞颈动脉未成功,后接受手术治疗;另有1例患者颈动脉全程狭窄,成功扩张后脑部症状缓解,但术后第3天,出现颈动脉急性血栓闭塞,因经济原因放弃后续治疗。介入治疗前目标动脉管径为1.13±0.63mm,治疗后动脉管径为3.78±2.17mm,治疗后管径狭窄率均<50%。配对t检验统计学分析,管径有显著性改善(P<0.001);常规手术治疗技术成功率100%(9/9),7例患者进行手术后同术前TCD检测比较,无论术式如何,脑血流均有所改善,出院时旁路血管通畅良好。全组病人围手术期无死亡,全部病例治疗后主观症状和客观检查均有不同程度的改善。
病理检查:本组9例常规手术治疗病人中取得组织活检3份,病理报告其中2例符合大动脉炎活动期病理改变。
随访:全组病例中,随访19例,随访率86.3%(19/22),其中有8例手术治疗患者和11例介入治疗患者,随访时间为3月-30月。1例24岁女性患者,接受胸主动脉至左颈总动脉、左锁骨下动脉旁路手术,术后一般情况较好,术后3个月因急性脑出血死亡,其余患者未发现明显并发症,病情较稳定。
讨论:
大动脉炎是我国重要的动脉炎性疾病,常见于年轻女性。大动脉炎是原因不明的非特异性动脉全层炎症,外源性刺激可能激惹局部炎性反应或免疫反应,加重或加快疾病进程,因此治疗困难。该病变最常累及锁骨下动脉、降主动脉、肾动脉、颈动脉、肠系膜动脉、升主动脉、腹主动脉等。临床表现包括头晕、头痛、视力改变、肢体疼痛及间歇跛行、无脉、高血压、血管杂音、肢体血压差异以及全身症状、发热、乏力等。公认DSA是大动脉炎最佳检查标准,能确定受累血管的部位及范围,能显示大动脉及其主要分支的狭窄、阻塞和扩张性改变的程度以及侧支循环的形成情况等,从而有利于临床的早期诊断、准确分型、判断预后及指导治疗[1、2]。本组所有病例全部行主动脉弓、全脑动脉、肾动脉、降主动脉血管DSA检查,结果符合大动脉炎的总体特征,以头臂血管受累为最多(77%,含2例复合型)。
一般认为,大动脉炎治疗以内科药物治疗为主,而外科干预应尽量处于静止期或炎症相对稳定后实施,或者出现严重的组织或脏器缺血后方实施[3]。由于本病的复杂性,临床对疾病是否处于活动期尚无统一判断标准,也缺乏准确的检验指标标定疾病活动程度[4]。组织活检病理检查对是否处于活动期具有权威判断价值,但大多数病人并没有接受手术治疗,或者术中因纤维化明显,为了减少组织损伤,并不强行活检。本组9例手术病人中仅3例进行组织活检,其中2例患者术前根据经验判断已处于大动脉炎静止期,但活检结果显示:血管周围组织有大量的中性粒细胞、单核细胞和淋巴细胞浸润,按病理特征仍应诊断为活动期大动脉炎。本组病例中其他的临床检验结果对是否处于疾病活动期并无特异性作用,不具有指导意义,同部分文献研究所得结论有不同。
无论I型或III型大动脉炎,最突出的表现是脑缺血症状[5]。本组资料中,有6例患者因突发脑梗塞就诊,平均年龄仅28岁。对全组病例仔细检查后发现:有脑部症状的病人占86%(19/22),主要包括口齿不清、头痛、头晕、视物不良等症状,此数值超过了本组中疾病分型中头臂干病变(77%)比例。本组另外一个就诊原因是高血压:其中直接以高血压就诊的病人为6例,而最终发现有高血压的患者达到13例。发现的这7例患者均有不同程度的锁骨下动脉病变,在远离病变部位进行有创血压监测后发现血压增高。我们认为,在相对年轻的患者中发现高血压病变,除了传统理论上肾血管性高血压解释外,头臂干病变引起脑缺血而引起的反应性血压升高,可能也具有重要的意义。而高血压引起的脑部症状可以解释有高达86%的不同分型患者均出现不同的脑部症状。
目前CTA、MRI等无创检查技术发展相对快,但我们仍然认为动脉造影对本疾病的诊断治疗具有无可替代的作用[6]。本组患者全部进行了动脉血管造影检查,对患者的脑血流情况进行评估,这也是本组病例治疗效果较好的一个保障。一些研究认为,大动脉炎是慢性缺血病变,发生脑缺血或直接导致死亡的比例较低,其中仅10%的患者需要外科治疗[3、7、8]。而病死原因主要为心功能衰竭、大动脉炎所致动脉瘤破裂和脑栓塞。我们认为早期诊断和早期治疗,对于大动脉炎患者,尤其是重型头臂型大动脉炎患者有积极作用,在血管未发生完全闭塞前利用介入治疗技术进行单纯的血管扩张、成型,可以在一定程度上减少灾难性缺血症状的发生。如果简单遵循以往的原则,一味等待或因无法判断动脉炎症是否活动期而犹豫,可能贻误了手术治疗的时机,引起不可逆的组织病变,使外科干预的预后不佳,本组患者中有6例年龄平均为28岁患者出现了极为严重的偏瘫,严重干扰了其生活质量。在我们治疗中1名23岁年轻女性,因头痛、头蒙1年就诊,诊断为大动脉炎,血管造影证实:患者仅头臂干血管通畅较好,左颈动脉呈线状同心狭窄,左锁骨下动脉闭塞,右锁骨下动脉椎动脉以远闭塞。我们对患者进行了介入治疗,恢复了包括左颈动脉、左锁骨下动脉、左椎动脉、右锁骨下动脉血管的通畅性,半年后怀疑左颈动脉再狭窄,二次行左颈动脉球囊成形术,同时复查其它病变动脉通畅良好,此患者坚持服用激素药物,目前随访一年,生活工作均正常,而没有出现因严重缺血导致的偏瘫等症状。
我院从上世纪七十年代开始,在国内率先开展了大动脉炎肾动脉狭窄球囊成型手术[1]。随着介入技术的发展,已成为大动脉炎治疗的重要手段[9]。由于此技术的微创和可重复性,适合应用于大动脉炎的慢性病程。根据我们的经验,早期诊断、早期应用介入技术治疗,在标准药物治疗的基础上可以获得较好的疗效。由于本疾病的特点,支架作为异物可引起较为严重的血管炎性反应,因此我们对应用血管内支架极为慎重,除非病变血管具有不可替代的决定性作用。本组病例中有3例进行了血管内支架治疗。1例为24岁女性头臂干型患者,仅无名动脉通畅,伴有重度狭窄,已发生脑栓塞。在成功开通左侧颈动脉1月后,进行了无名动脉的支架成型,保证了脑血供; 1例为32岁女性,大动脉炎肾动脉狭窄球囊成型术后24年,进行肾动脉支架植入治疗,目前两患者随访20月,血管内支架通畅。1例为男性患者,主动脉至右颈动脉和锁骨下动脉搭桥术后2年,病理证实为静止期病变,因左锁骨下动脉狭窄严重,左椎动脉窃血,进行左锁骨下动脉支架成型,术后3个月随访出现明显内膜增生,给与二次球囊成形治疗,维持血管通畅。对于介入治疗失败或预测无法进行介入治疗的患者,逐步控制激素用量,进行动脉旁路手术,同样具有良好的治疗效果[10]。本组病人中有9例患者进行了主动脉向颈动脉或锁骨下动脉搭桥手术,其中1例为介入开通血管失败患者,其余为判断介入手术不能成功病例。手术技术成功率为100%,为手术期患者症状均有不同程度好转。1例患者术后3月,因急性脑出血死亡。相比较而言,介入治疗可重复性高,创伤小,适合早期治疗;而常规手术治疗创伤较大、可以回避主要病变血管,适合晚期患者或静止期患者。
总之,大动脉炎的病情复杂、治疗困难、并发症后果严重。药物治疗是基础,但外科治疗应根据病情实施,特别是微创的介入球囊成型治疗,如早期实施,可以维持病变血管通畅,减少严重并发症,对患者预后较为有利。
|
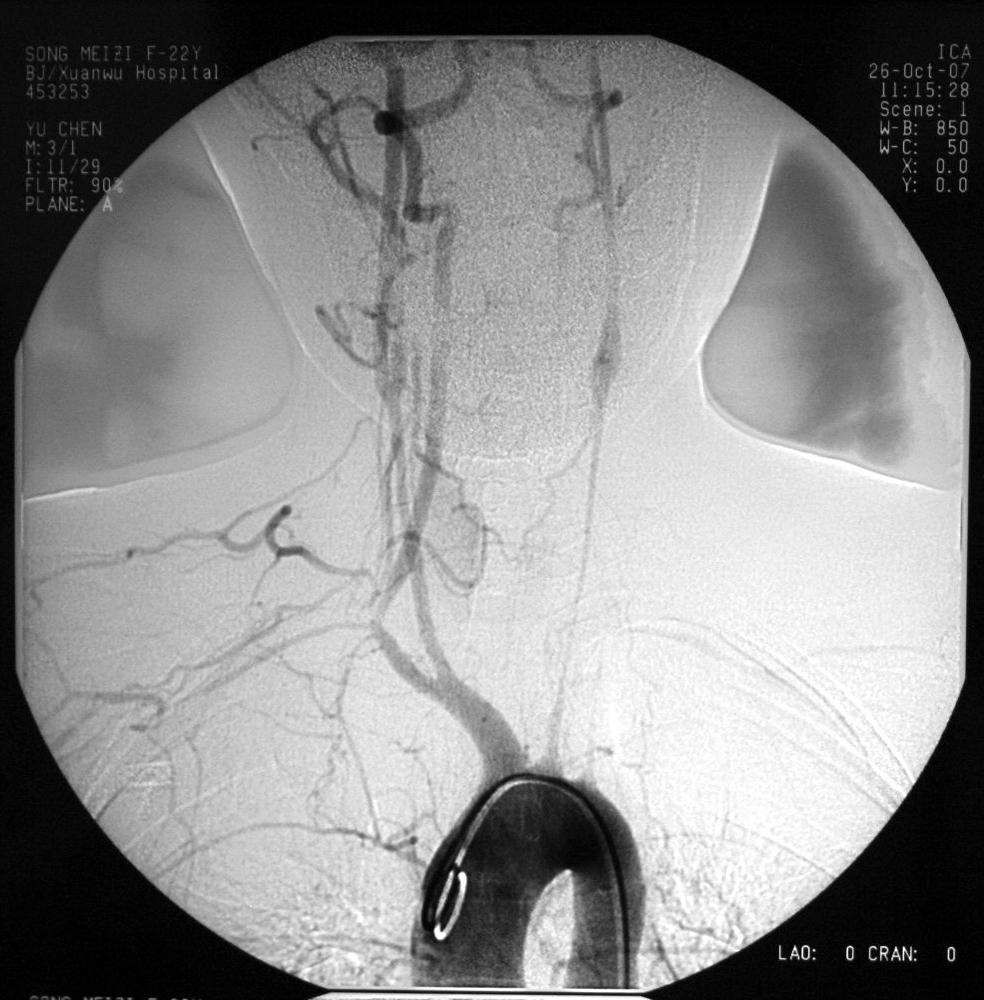
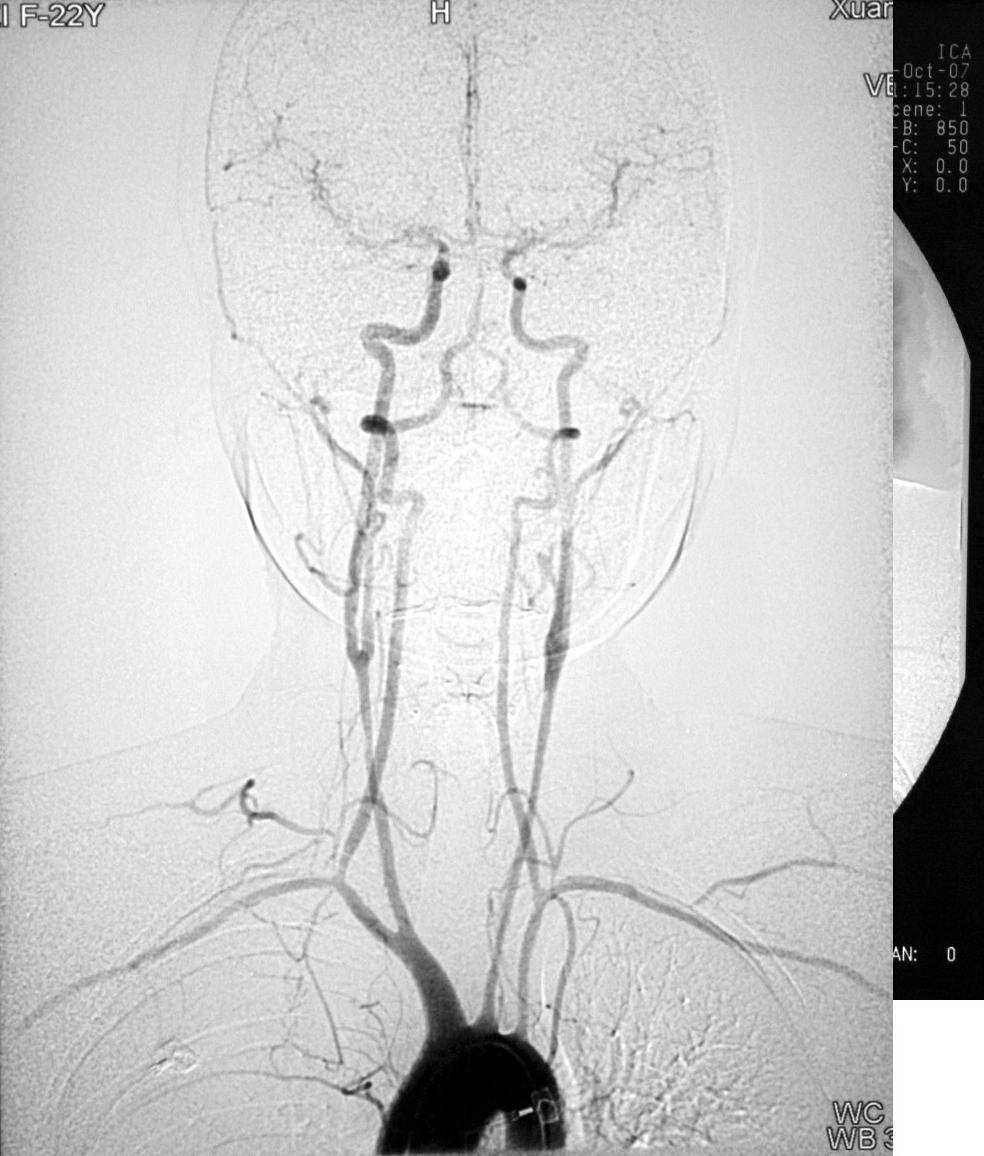
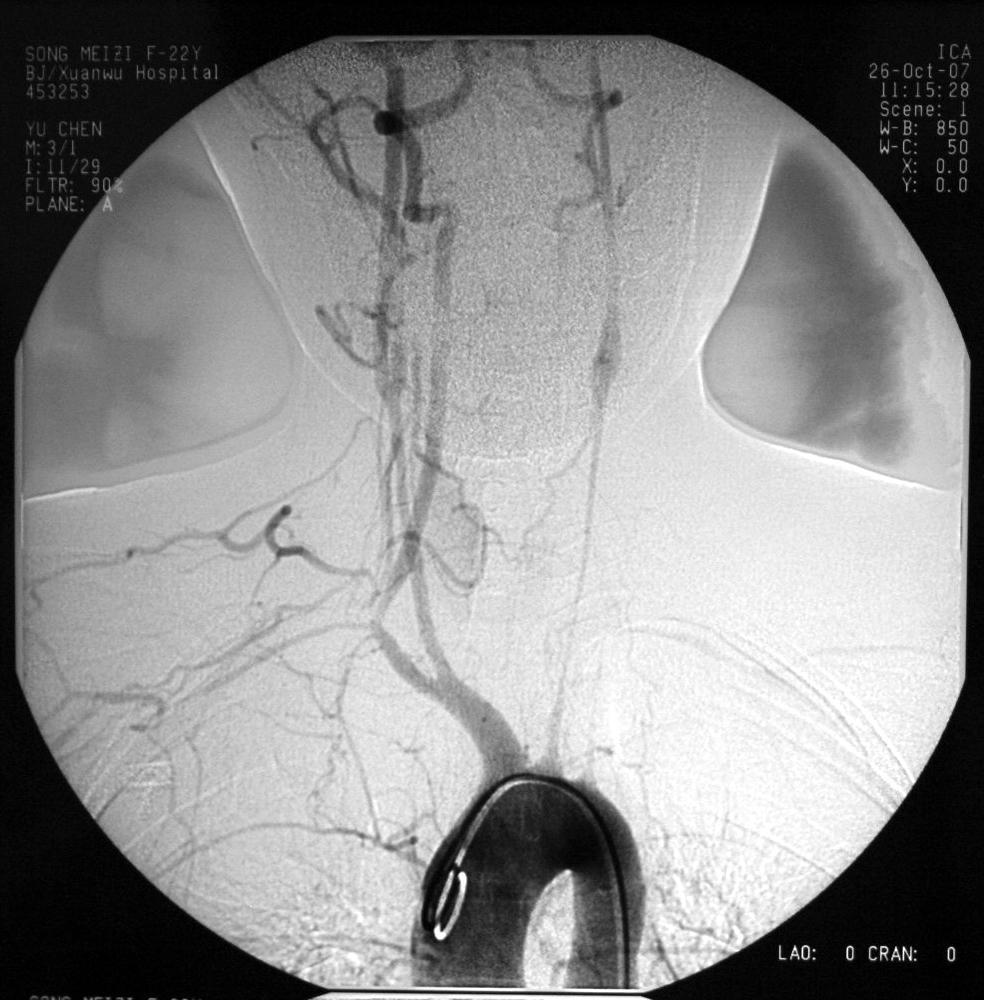
患者:女性,23岁,主因双上肢无脉,头晕1年来诊。诊断为大动脉炎。动脉造影检查示,右侧头臂干内膜尚光滑,右颈内动脉有同心性狭窄,右锁骨下动脉于椎动脉以远全程狭窄至肱动脉,左颈总动脉线状全程狭窄,左锁骨下动脉闭塞。 介入技术开通了左锁骨下动脉和左椎动脉,对双侧颈动脉、右锁骨下动脉行球囊扩张成形术。术后患者症状迅速缓解。 |
本文是陈兵版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅







评论