 三甲
三甲
聊聊淋巴瘤(下)
文章摘要:淋巴瘤是一组起源于淋巴系统的恶性肿瘤,其症状多样化,早期症状不明显时常常容易被忽视或误诊。本文介绍淋巴瘤的症状表现、诊断方法和治疗手段。
一、淋巴瘤的症状表现
淋巴瘤是一组起源于淋巴系统的恶性肿瘤,其临床表现多样化, 早期症状不明显时常常容易被忽视或误诊,淋巴瘤的症状主要包括局部症状和全身症状。局部症状包括:①淋巴结肿大:是淋巴瘤最常见的症状, 一般是不对称、 无痛、 进行性增大。以颈部、 腋下、 腹股沟浅表淋巴结肿大最常见。②淋巴结外的组织器官也可发病:胃肠道、 乳腺、 肺脏、 中枢神经系统和骨骼等。 根据发生淋巴瘤的部位不同, 受到肿大的淋巴结压迫或者侵犯的范围和程度不同, 引起的症状也是不同的,压迫血管/淋巴管时可出现一侧肢体水肿,压迫堵塞呼吸道时可出现胸闷气促、呼吸困难,发生在消化道时可出现吞咽困难、呕吐、腹胀、腹部可触及肿块、腹痛、腹泻或便秘等, 累及神经系统可引起截瘫, 累及骨骼引起骨折、骨痛,累及上呼吸道和鼻腔时可出现鼻塞、流脓涕、异味。
全身症状包括:①发热: 38℃以上,排除其他原因的发热; ②盗汗:夜间大量出汗,需要更换衣服及被褥;③消瘦:6个月内体重减轻10%以上;④皮肤瘙痒; ⑤乏力、头晕;⑥出血。
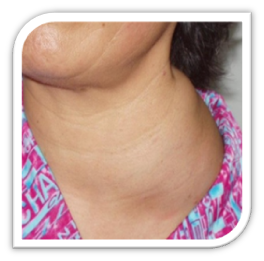
(颈部淋巴结肿大)
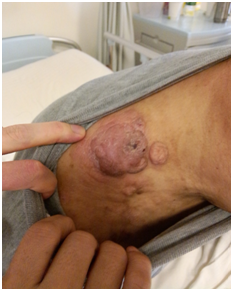
(淋巴瘤侵犯皮肤)
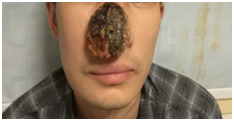
(淋巴瘤侵犯鼻腔)
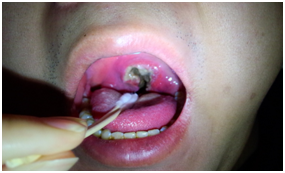
(淋巴瘤侵犯硬腭、扁桃体)
(淋巴瘤侵犯腹腔,图片源自网络)
淋巴瘤侵犯不同部位的表现
二、淋巴瘤的诊断方法
1、体格检查
淋巴瘤的典型症状包括全身各个部位浅表的淋巴结有肿大,结合淋巴结肿大部位的皮肤颜色变化,有没有皮疹、淋巴结的大小、质地、光滑度、与淋巴结旁边的组织是否有粘连、有无触痛等有助于诊断。淋巴瘤患者的肿大淋巴结多数无痛、表面光滑、质韧饱满,早期大小不等、非对称分布、孤立或散在,后期相互融合、与皮肤粘连、固定或破溃。 其次,可以通过触诊和叩诊判断是否存在肝脾肿大、腹腔包块、胸腹腔积液等。
2、实验室检查
①血液和骨髓检查
霍奇金淋巴瘤患者偶有贫血,白细胞增多以粒细胞为主,骨髓病理及免疫组化检查有助于判断是否发生骨髓转移;非霍奇金淋巴瘤白细胞多正常,偶有淋巴细胞相对或绝对增加、血小板显著下降、贫血, 晚期出现白血病样血象和骨髓象。因此,对患者进行血常规和骨髓检查十分必要。
②生化检查
生化检查一般需包含肝肾功能、 乳酸脱氢酶(LDH) 、 碱性磷酸酶、β2-微球蛋白、 血糖、 血脂和电解质等指标。 淋巴瘤活动期会出现血沉加快、 血清乳酸脱氢酶和β2-微球蛋白增高, 其中乳酸脱氢酶或者β2-微球蛋白升高常提示患者预后不良。
③血清病原微生物检查
对诊断为淋巴瘤的患者, 建议进行病原微生物的感染筛查:乙型肝炎病毒(HBV) 、丙型肝炎病毒(HCV)、人类免疫缺陷病毒
(HIV) 、Epstein-Barr病毒(EBV)、巨细胞病毒(CMV)和梅毒等检查。对于怀疑胃淋巴瘤的患者,还应进行幽门螺旋杆菌检查。
④脑脊液相关检查
若存在中枢神经系统受累风险,则需行腰椎穿刺进行脑脊液常规、生化及细胞学检查。
⑤ 影像学检查
最常见的影像学检查是超声、CT和MRI。部分侵袭性的淋巴瘤 还需要做PET-CT(正电子发射计算机体层显像CT) 检查以协助诊断、分期。原发中枢神经系统的淋巴瘤做PET/MRI有助于诊断。
⑥ 胃肠镜、支气管镜等检查
当怀疑胃肠道受侵时,需行胃肠镜检查同时可完成活检,明确病理类型。当怀疑呼吸道受侵时可行支气管镜检查并完成活检,明确病理。
⑦淋巴结活检
淋巴结活检对于淋巴瘤的确诊非常重要,对高度怀疑恶性病变的淋巴结进行穿刺活检或切除活检是最可靠的诊断方法。
⑧病理学检查
病理学检查是诊断淋巴瘤的金标准,是淋巴瘤诊断的主要手段。对于淋巴结病灶,应尽可能切除完整淋巴结。如果淋巴结病灶位
于浅表,一般选择颈部、锁骨上和腋窝淋巴结。对于无法切除或切取病变组织的患者,可通过穿刺获取病变组织进行诊断。
⑨鉴别诊断
淋巴瘤需要与其他淋巴结肿大疾病相鉴别, 淋巴结肿大可发生于任何年龄段人群, 可见于多种疾病, 有良性, 也有恶性,如果肿块无痛且进行性肿大, 需要警惕是否患有淋巴瘤;如果淋巴结红肿是突发性且有触痛, 那可能是感染(EB病毒、细菌、结核)等引起的淋巴结炎症, 包括感冒、 口腔溃疡、 咽部不适、头颈部外伤等情况均可引起淋巴结增大。 此外, 结核性淋巴结炎、 巨大淋巴结增生或者其他恶性肿瘤发生淋巴结转移也可引起淋巴结肿大, 发现淋巴结增大应及时就诊、 确诊, 以免误诊、 漏诊。
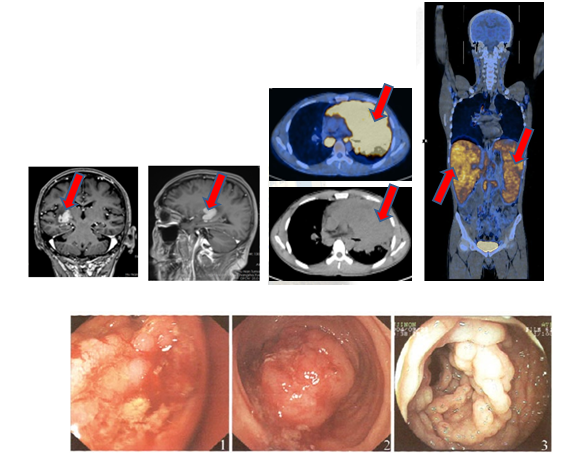
(淋巴瘤侵犯全身不同部位的影像学表现:颅脑受侵、肺部受侵、肝脾受侵、肠道受侵)
三、淋巴瘤的治疗
淋巴瘤的治疗手段和方法包括:化疗、靶向治疗、免疫治疗、放疗、手术、CAR-T细胞治疗、造血干细胞移植治疗。淋巴瘤分型众多, 针对不同分型的淋巴瘤治疗的方式存在差异,有时需要联合多种治疗方法运用。
①霍奇金淋巴瘤:早期患者---化疗联合放疗。晚期患者----以化疗为主的综合治疗,复发难治性患者----化疗、靶向治疗、免疫治疗、自体干细胞移植等
②非霍奇金淋巴瘤:根据不同的类型治疗方案差异很大。 1.惰性NHL:早期患者可根治,一般以局部放疗为主,晚期患者为不可治愈性,有治疗指征时才启动治疗,治疗方法包括免疫化疗、靶向治疗、干细胞移植等 。2.侵袭性NHL:以化疗、靶向治疗为主的综合治疗 。
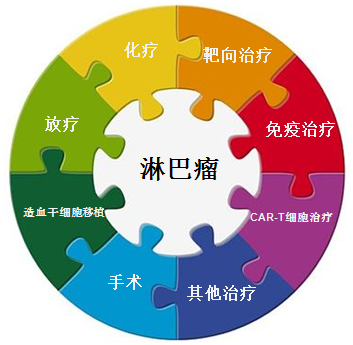
(淋巴瘤治疗方法)
四、淋巴瘤的随访和预后
1、随访频次
在治疗结束的5年中:第1-2年, 每3-6个月复查一次;第3-5年, 每6个月复查一次;之后每年复查一次。 复查结果及时与医生交流, 医生会根据患者复查结果对随访频次进行调整。
2、随访内容
随访内容包括病史、 体格检查、 常规实验室检查、 影像学检查(CT、MRI、彩超等)。 通常不推荐PET-CT作为随访检查手段。
3.预后
淋巴瘤的预后与很多因素有关, 不能一概而论。 部分非霍奇金淋巴瘤可以通过放化疗达到临床治愈;早期霍奇金淋巴瘤采用化疗、放疗等综合治疗, 治愈率可高达90%以上。根据国家癌症中心统计数据,目前全国淋巴瘤患者5年生存率为32.6%,但是在一些大的肿瘤中心,可以达到60%以上,10年生存率可提高到52%。(选择大的肿瘤专科医院就诊尤为重要), 但要注意一点, 临床治愈并非是指疾病痊愈,而是指临床及影像学检查结果显示肿瘤消失,并且5年内无复发。
• 霍奇金淋巴瘤患者比非霍奇金淋巴瘤患者预后要好;
• 早期患者治疗效果较晚期患者预后要好;
• 年轻、身体状况好的患者比年老、体弱的患者预后好;
• 治疗前有巨大肿块的患者预后较差
• 有不良基因突变、蛋白表达等生物学特征的患者预后差
本文是李亚军版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论