周可医生的科普号
- 医学科普 心衰患者如何调养
心衰是由不同病因引起的心脉“气力衰竭”,心体受损,心阳鼓动无力,血液循行不畅,不能濡养周身,逐渐引起脏腑功能失调,甚至脏腑功能衰竭的一类危重症候群。临床上以心悸怔忡、喘促、水肿、瘀血、尿少等为主要表现。 古代中医即有心衰之病名,始见于唐?孙思邈《备急千金药方?心脏门》,该书载“心衰则伏。”宋《圣济总录?心脏门》中有“心衰则健忘”;《医参》中亦有“心主脉,爪甲不华,则心衰矣。”《内经》虽无心衰病名,但有诸多关于心衰临床表现及病机的论述,并名之曰“水”。如《素问?平人气象论》曰:“颈脉动,喘疾咳,曰水……足胫肿曰水。”《素问?逆调论》亦曾问及:“人有逆气不得卧而喘者,有不得卧而息无音者,有起居如故而息有音者,有得卧而息有音者,有不得卧,不能行而喘者,有不得卧,卧而喘者,皆何脏使然?”此文所明心衰呼吸困难的种种表现,与美国心脏学会NYHA的心功能分级有极为相似的描述。 《金匮要略?水气病脉证并治篇》明确提出“心水”之名,从其症候表现看,即是今之心衰。如“心水者,其身重而少气,不得卧,烦而躁,其人阴肿,”又如“心下坚,大如盘,边如旋杯,水饮所作。”另如《丹溪手镜?肿胀》指出:“短气不得卧为心水”。《石室秘录?喘病治法》道:“人有气喘不得卧,吐痰如泉涌者,舌不燥而喘不甚,一卧则喘”是对夜间阵发性呼吸困难的论述;关于心衰心悸怔忡的症状,《杂病源流犀烛》云“怔忡……或由水饮停于心下,水气乘心”。古人对全心衰亦有论述,如《圣济总录》“若患此疾,肿亦不常定,或先手足面目浮肿,或先腰肋微肿,或先手足小肿,其侯或消或甚,三五日稍愈,或三无日再发,亦以小便通涩为侯,积渐变成洪肿……此由肺胀甚,即喘如牛吼,坐卧行立不得,或中夜后气攻胸心,重者一年两年方死,有一月两月死者”,是对肺心病全心衰的症状,发展及预后的论述。
周可 副主任医师 上海市第十人民医院 心血管内科1520人已读 - 医学科普 得了心衰怎么办
得了心衰怎么办? 我的心衰该怎么治疗?能不能吃XXXX药啊?此时,总会听见临床医生说,不同病情,疗法不同,具体情况具体对待。如果按照心脏结构,分为左心衰竭、右心衰竭和全心衰;如果根据病情发展的快慢,分为急性心衰和慢性心衰;如果根据心脏功能,分为收缩性心衰和舒张性心衰。总而言之,根据不同标准,心衰有不同的分法美国心力衰竭分级标准在临床中心衰病人最常用的分级为killip分级和NYHA(美国心脏病学会)分级,这两个分级各有适用之处,比如killip分级适用于AMI引起的急性心力衰竭;而NYHA分级适用于非AMI原因引起的心力衰竭。killip分级Ⅰ级无心力衰竭征象,但PCWP(肺毛细血管楔嵌压)可升高,病死率0-5%。Ⅱ级轻至中度心力衰竭,肺罗音出现范围小于两肺野的50%,可出现第三心音奔马律、持续性窦性心动过速或其它心律失常,静脉压升高,有肺淤血的X线表现,病死率10- 20%。Ⅲ级重度心力衰竭,出现急性肺水肿,肺罗音出现范围大于两肺的50%,病死率35-40%。Ⅳ级出现心源性休克,收缩压小于90mmHg,尿少于每小时 20ml,皮肤湿冷,发绀,呼吸加速,脉率大于100次/分,病死率 85-95%。NYHA分级Ⅰ级患者有心脏病,但日常活动量不受限制,一般体力活动不引起过度疲劳、心悸、气喘或心绞痛。Ⅱ级心脏病患者的体力活动轻度受限制。休息时无自觉症状,一般体力活动引起过度疲劳、心悸、气喘或心绞痛。Ⅲ级患者有心脏病,以致体力活动明显受限制。休息时无症状,但小于一般体力活动即可引起过度疲劳、心悸、气喘或心绞痛。Ⅳ级心脏病患者不能从事任何体力活动,休息状态下也出现心衰症状,体力活动后加重。中国心力衰竭分级标准2014我国心衰诊治指南将心力衰竭的发生发展分为4个阶段:阶段A(前心衰阶段)患者为心衰的高发危险人群,尚无心脏结构或功能异常,也无心衰症状或体征。包括人群:冠心病、高血压、糖尿病患者,肥胖、代谢综合征患者,有应用心脏毒性药物史、酗酒史、风湿热史,或心肌病家族史的患者。阶段B(前临床心衰阶段)患者无心衰的症状或体征,但已发展成结构性心脏病等。包括的人群:心脏左室肥厚、无症状性心脏瓣膜病,以往有心肌梗死病史的患者等。阶段C(临床心衰阶段)患者已有基础的结构性心脏病,以往或目前有心衰的症状或体征。包括有结构性心脏病伴气短、乏力、运动耐量下降者等;阶段D(难治性终末期心衰阶段)有进行性结构性心脏病,虽经积极的内科治疗,休息时仍有症状,且需要特殊干预。包括因心衰反复住院,且不能安全出院;需要长期静脉用药者;等待心脏移植者;应用心脏机械辅助装置者。
周可 副主任医师 上海市第十人民医院 心血管内科1731人已读 - 医学科普 冠心病患者宣教
本病的基本病因是冠状动脉粥样硬化。正常情况下,冠状循环血流具有很大的储备力量,气血流量可随着身体的生理情况有显著的变化,在激烈体力活动、情绪激动等对氧的需求增加时,冠状动脉适当扩张,血流量增加(可增加
 周可 副主任医师 上海市第十人民医院 心血管内科1065人已读
周可 副主任医师 上海市第十人民医院 心血管内科1065人已读 - 医学科普 高血压患者的合理膳食
高血压患者合理膳食重点是限制食盐的用量、限制总热量和均衡营养。 1、限制食盐的用量 1.1 摄盐过多的害处:每天吃少量食盐是人体维持生命所必须,但吃盐过多则对人体有害,最主要的危害是导致血压升高
周可 副主任医师 上海市第十人民医院 心血管内科2297人已读 - 医学科普 在家中如何正确的测量血压
目前国内情况是大多数人长期不测量血压,2/3的高血压患者不知道自己患高血压;大部分高血压患者未定期监测自己的血压,部分高血压患者凭感觉用药。 测量血压的方法包括家庭血压监测、24h动态血压及诊室血压测量。其中家庭血压监测可经常甚至每天进行,因此是观察降压治疗过程中血压控制情况的最佳方法。 家庭血压监测的优势包括重复性较好,比诊室血压对心脑血管事件的预测价值更高,可以评估血压的季节性变异或长期变异。通过自我血压监测还可帮助患者提高降压治疗的依从性。家庭血压监测对于白大衣性高血压和隐匿性高血压也有一定诊断价值, 家庭血压测量方法如下: 测量前准备 受测者:测血压前30min内不喝咖啡或酒,不吸烟,不剧烈运动、心绪平稳。排空膀胱,放松、静坐休息5~10min,测压时受测者不能讲话。 仪器:采用经国际标准验证合格的电子血压计。 测量条件:坐位测量需要准备适合患者手臂高度的桌子,以及有靠背的椅子;卧位测量需准备患者肘部能外展45°的诊疗床。 环境条件:适当空间,适宜温度,环境安静,无噪音。 受测者体位:血压测量最常采用的体位是坐位或仰卧位。有报道,坐位测量的舒张压较仰卧位高5mmHg,收缩压相差不大。部分患者需要测量直立位血压,一般仰卧位的收缩压较直立位高5-8mmHg,舒张压高,4-6mmHg。双腿交叉可使收缩压升高2-8mmHg。 手臂的位置:测量血压时气囊位置应该与右心房水平同高。如果上臂位置低于右心房水平,测得值偏高;如果上臂高于心脏水平,测得值偏低。每高于或低于心脏水平2.5cm,血压相差2mmHg。坐位时,右心房水平位于胸骨中部,第四肋水平。卧位时用小枕支托以使上臂与腋中线同高。 测量要求 常规测量上臂血压;不建议常规测量手腕血压、手指血压。 建议初次测量两侧上臂血压(肱动脉处),以血压高的一侧作为血压测量的上肢。 当两臂血压(收缩压)差值>20mmHg时,建议进行四肢血压测量。 老年人及糖尿病或某些疾病患者易出现体位性低血压,建议测量多种体位血压。 站立位血压测量应在卧位改为站立3min后进行。 家庭测量清晨血压值通常低于诊室血压,其诊断标准为135/85。通常建议每天早晚测量血压,每次测量2-3次,中间间隔1min,取其均值;每周测量3-4d,并长期坚持。对于不能在醒后1h内测量血压的患者(如夜班),也可在醒后超过1h测量,但均需准确记录测量时间。对于少数必须在晚上服用降压药的患者,推荐测量服药前血压,也要记录测量时间。
周可 副主任医师 上海市第十人民医院 心血管内科2450人已读 - 诊后必读 降脂药物首选他汀
我在前面几篇科普文章中已经谈到LDL-C升高会导致动脉粥样硬化。荟萃分析表明LDL-C降幅决定了远期临床获益程度。他汀类药物减少胆固醇合成,能显著降低血清 TC、LDL-C 和 Apo B 水平,也能降低血清TG 水平和轻度升高 HDL-C 水平。他汀类药物适用于高胆固醇血症、混合性高脂血症和ASCVD (动脉硬化性心血管疾病)患者。1987年首个他汀上市应用以来,多项大规模临床试验结果一致显示,他汀类药物在 ASCVD一级、二级预防中均能显著降低心血管事件(包括心肌梗死、冠心病死亡和缺血性卒中等)危险。一级预防:LDL-C每降低1 mmol/L,事件发生率降低1.5% 。二级预防:LDL-C每降低1 mmol/L,事件发生率降低4.6%。 2016年中国成人血脂异常防治指南推荐:他汀类药物为的首选降脂药物。他汀不耐受或胆固醇水平不达标者或严重混合型高脂血症者应考虑调脂药物的联合应用。 他汀临床获益依赖于LDL-C降幅,与他汀种类无关 ,采用何种他汀治疗应取决于他汀的LDL-C降幅是否能够满足患者的治疗目标 。目前国内临床上有洛伐他汀、辛伐他汀、普伐 他汀、氟伐他汀、阿托伐他汀、瑞舒伐他汀和匹伐他汀。不同种类与剂量的他汀降胆固醇幅度有较大差别,他汀类可使 TG 水平降低 7% ~30%,HDL-C 水平升高 5% ~15%。他汀可在任何时间段每天服用 1 次,但在晚上服用时 LDL-C 降低幅度可稍有增多。 绝大多数人对他汀的耐受性良好,其不良反应多见于接受大剂量他汀治疗者,常见表现如下: 肝功能异常:主要表现为转氨酶升高,发生率约 0.5%~3.0%,呈剂量依赖性。血清丙氨酸氨基转移酶(ALT)和(或)天(门)冬氨酸氨基转移酶(AST)升高达正常值上限 3 倍以上及合并总胆红素升高患者,应减量或停药。对于转氨酶升高在正常值上限 3 倍以内者,可在原剂量或减量的基础上进行观察,部分患者经此处理后转氨酶可恢复正常。失代偿性肝硬化及急性肝功能衰竭是他汀类药物应用禁忌证。 他汀类药物相关肌肉不良反应包括肌痛、肌炎和横纹肌溶解。患者有肌肉不适和(或)无力,且连续检测肌酸激酶呈进行性升高时,应减少他汀类剂量或停药。 长期服用他汀有增加新发糖尿病的危险,发生率约12%,属他汀类效应。他汀类对心血管疾病的总体益处远大于新增糖尿病危险,无论是糖尿病高危人群还是糖尿病患者,有他汀类治疗适应证者都应坚持服用此类药物。 他汀治疗可引起认知功能异常,但多为一过性,发生 概率不高。荟萃分析结果显示他汀对肾功能无不良影响。 他汀类药物的其他不良反应还包括头痛、失眠、抑郁以及消化 不良、腹泻、腹痛、恶心等消化道症状。 ASCVD(动脉硬化性心血管疾病)患者包括: 急性冠脉综合征(ACS) 稳定性冠心病 血运重建术后 缺血性心肌病 缺血性卒中 短暂性脑缺血发作 外周动脉粥样硬化病等,均属极高危人群
周可 副主任医师 上海市第十人民医院 心血管内科4465人已读 - 医学科普 合理膳食助力血脂达标
轻微的血脂异常往往可通过饮食习惯的调整得到改善,而需要使用药物调脂的疾患,合理的饮食与药物治疗是相辅相成的。所以想要血脂达标,首先要合理膳食。 高脂血症饮食原则:见表一 膳食中具体注意事项: 一、控制总能量,增加不饱和脂肪酸的摄入,替代饱和脂肪酸及反式脂肪酸 建议每日摄入碳水化合物,占总能量的50到65%。碳水化合物摄入以谷类,薯类和全谷类为主。 控制体重,血脂代谢紊乱与超重,肥胖密切相关。BMI应控制在20~24kg/m2。 单不饱和脂肪酸:有降低血清TC(总胆固醇)和LDL-C(低密度脂蛋白胆固醇)水平,有助提高血清HDL-C,如橄榄油、茶油; 多不饱和脂肪酸: W-6脂肪酸可降低血清TC、LDL-C,并可升高HDL-C,如亚油酸; W-3脂肪酸可降低血清TC、TG(甘油三酯),并可升高HDL-C(高密度脂蛋白胆固醇),如DHA、EPA,深海鱼类。 饱和脂肪酸:可以升高血浆TC和LDL-C水平,
 周可 副主任医师 上海市第十人民医院 心血管内科2128人已读
周可 副主任医师 上海市第十人民医院 心血管内科2128人已读 - 医学科普 你的血脂真的正常吗?
门诊诊疗过程中经常有患者拿着血脂的化验单来咨询。医生:我的化验结果血脂在正常范围内,为什么还要我吃降血脂的药物? 解答这个问题之前,我们应该了解血脂异常的概念。通常我们所讲的血脂异常,主要是指胆固醇TC,低密度脂蛋白LDL-C,高密度脂蛋白HDL-C及甘油三酯TG异常。化验单上所标明的血脂的范围是针对还没有发生动脉粥样硬化的人群而言的合适水平。 参考下面的表格1,我们可以看到,临床上应该根据个体动脉粥样硬化的危险程度来决定血脂控制的范围。不仅要参考化验单上血脂的测量数值,还要考虑是否有致动脉粥样硬化的其他危险因素,是否有高血压等,从而来评估患者发生动脉粥样硬化的危险。 表格2显示对于不同危险分层的人群,低密度脂蛋白(LDL-C)以及非高密度脂蛋白(非HDL-C)应该控制的范围。对于临床评估为极高危的患者,比如:冠脉支架手术后的患者,颅内大动脉严重狭窄的患者,LDL-C应该
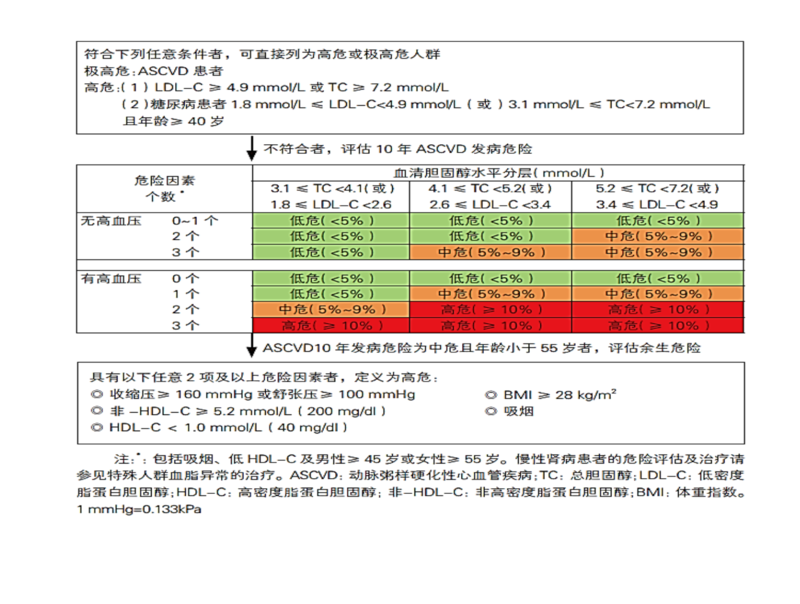 周可 副主任医师 上海市第十人民医院 心血管内科1131人已读
周可 副主任医师 上海市第十人民医院 心血管内科1131人已读 - 医学科普 简谈血脂异常
人体中的血脂包含了胆固醇及甘油三脂。这两者过高,既所谓的高脂血症,对心血管系统有不良影响。但是大家对于胆固醇的认识一般都很负面。其实胆固醇也是维持身体机能正常运作的重要成分。当胆固醇过低(小于140mg/dl )时,患癌症及其它重症疾病的风险就会增加。 所谓胆固醇是一个统称。人体血液经分离后根据密度差异分为不同的胆固醇,如极低密度胆固醇VLDL,低密度胆固醇LDL,中间密度胆固醇IDL,高密度胆固醇HDL。其中低密度胆固醇LDL和高密度胆固醇HDL与心血管疾病的关系密切。 由食物中摄取了过多的胆固醇或清除胆固醇的特异性受体的数目过低时,低密度脂蛋白就会升高,继而引起动脉粥样硬化,故低密度脂蛋白胆固醇,又称为坏胆固醇。而高密度脂蛋白胆固醇可以将组织中的胆固醇运送到肝脏进一步代谢,具有抗动脉粥样硬化的作用,故又称为血管清道夫或好胆固醇。 高胆固醇会危及我们的健康,通过饮食控制或药物治疗可以明显改善。 高脂血症分为原发性及继发性两大类原因。原发性高脂血症常常由于遗传因素或后天饮食习惯,生活方式,以及其他自然环境导致。相当一部分血脂异常是由单一或多个遗传基因缺陷所造成,有明显的遗传倾向,通常称为家族性的高脂血症。继发性血脂异常只某种明确的基础疾病导致的血脂异常。这种血脂异常常常可以被纠正。可治疗基础疾病的同时,进行调整治疗。引起继发性血脂异常常见的基础疾病有:甲状腺功能减退,糖尿病,慢性肾病,肾病综合征,阻塞性肝胆疾病,肝糖原储存疾患,胰腺炎,乙醇中毒,多发性骨髓瘤,红斑狼疮等。另外一些药物如大剂量利尿剂,含女性激素的口服避孕药,甲状腺素,类固醇激素,非选择性β受体阻断剂等均可以导致血脂异常。
周可 副主任医师 上海市第十人民医院 心血管内科1219人已读





