刘锦峰医生的科普号
- 精选 变应性咽炎的临床诊治探讨
二、变应性咽炎的定义、诊断标准及治疗建议(1)变应性咽炎的定义:目前AP尚无公认的定义,借鉴叶京英等[7]对AP发病机理的表述,以及变应性鼻炎的定义[15],同时考虑到咽黏膜损伤后黏膜下神经炎症及敏感性增高等特点[16],结合前期观察[5]。本文初步认为,AP是特应性个体接触致敏原后,由IgE介导的介质释放、并有多种免疫活性细胞和细胞因子等参与的咽黏膜、黏膜淋巴组织及神经纤维的慢性炎症反应性疾病。(2)变应性咽炎的临床特点及诊断标准病史:可以存在季节节律的特点;变应原:与呼吸道其他部位变应性炎症相同,变应原主要有花粉、屋尘蜡、霉菌孢子、动物皮屑等吸入性变应原,来自工作场所的化学物和刺激物、生物制剂(胰岛素、变应原浸液血液制品等)、药物、昆虫蓄伤、动物抗血清、食物变应原等都能引起变态反应[7]。病程:病程与就诊时间及误治时间有关,如同变应性鼻炎,变应性咽炎的病理阶段应该也存在速发相、迟发相及最轻炎症持续状态的分期。因此AP的咳嗽应该是急性发病,阵发性咳嗽,如果变应原持续存在那么咳嗽也会持续存在。此外,变应性炎症所致的黏膜损伤以及黏膜下神经炎症,伴有淋巴上皮系统反应,会导致黏膜炎症持续[6]。因此这一咳嗽可以表现为急性、亚急性和慢性咳嗽。主要症状:咽部发痒,刺激性、阵发性干咳;次要症状:咽部异物感,声音嘶哑,咽肿,咽痛;AP会伴有明显咽痒,但常被咳嗽症状所掩盖,咽痒似有毛刷轻抚或蚁行感,部分患者能明确指出咽痒的部位,喉咽、鼻咽及口咽均可出现[5]。主要体征:咽部黏膜色淡;表面洒水样、湿润;咽后壁淋巴滤泡增生轻,咽侧索增粗,悬雍垂水肿,舌体侧缘牙齿压痕(舌体肿胀)。咽后壁淋巴滤泡增生是大多数慢性咽炎所共有,但由变态反应引起者咽部黏膜广泛性肿胀,黏膜颜色偏淡,且有多数患者舌体侧缘牙齿压痕明显。特应性体质:伴随或曾患变应性鼻炎、变应性哮喘、荨麻疹、变应性结膜炎。辅助检查:皮肤变应原点刺试验、血清特异性IgE检测、咽黏膜变应原激发试验(目前尚无变应性咽炎激发试验可参考的标准及文献,基于支气管激发试验、鼻粘膜激发试验和结膜激发试验,理论上咽黏膜激发试验可行,但是需要制定与完善)。参照变应性鼻炎的诊断标准[15],以及以往文献报道[2,4,8],本文对AP的临床特点做了以下归纳[5](1)主要症状:咽喉发痒,刺激性、阵发性干咳;(2)主要体征:咽部黏膜色淡;表面洒水样、湿润;咽后壁淋巴滤泡增生轻,咽侧索增粗,舌体(肿胀)侧缘牙齿压痕;(3)实验室检查:皮肤点刺试验(skinprickteat,SPT)(+)或特异性IgE(+)。诊断标准:对于满足以上(1)+(3)或者(1)+(2)+(3)者诊断可以确立。如果只有(1)+(2)者考虑为疑似诊断。在确定诊断之前需要排除以下疾病:A.喉部异物、肿瘤。B.哮喘患者的哮喘发作期。(注:考虑到AP、变应性哮喘会出现共患情况,因此,当哮喘控制之后仍有咽痒、咳嗽者则考虑为共患有AP)C.胸部影像学检查发现与咳嗽相关的疾病。(注:需常规行胸片检查排除下气道疾患)。D.鼻-鼻窦有现患变应性或非变应性炎症者(注:要考虑和排除鼻-鼻窦炎所致的鼻后滴漏)。E.胃-食管-咽反流病(注:多有反流性食管炎,咽部烧灼感异物感、胸骨后烧灼感者要求监测食管入口的pH值,并主要由消化科制酸治疗)。F.感染后咳嗽(发病初有上呼吸道感染病史,急性期症状消失后咳嗽仍迁延不愈,为呼吸道感染时咳嗽的延续)。.(3)变应性咽炎症状评分及分度鉴于AP影响生活质量及健康的主要不适是咽痒及咳嗽,因此患病程度则组要依据咽痒和咳嗽严重程度的视觉模拟评分(Visualanaloguescale,VAS)[5]。咽痒程度:012345678910(最重10无为0)咳嗽程度:012345678910(最重10无为0)分度:依据前期临床观察研究结果[5],建议分度的标准为:轻度(VAS:1-3分)中度(VAS:4-6分)、重度(VAS:7-10)。实质上就医者多为中重度患者,治疗达到轻度时患者多能耐受,不再就医。(注:分度的评分依据两个症状得分中的高的一个为准,比如咽痒为3分,咳嗽为4分,则为中度。)(4)变应性咽炎治疗原则及分级治疗AP在临床上常被误诊误治。目前对于AP尚缺乏规范统一治疗标准,不同文献之间治疗方法也不尽相同[2,4]。吴建平等[4]将鼻用激素(雷诺考特或辅舒良)直接应用与咽部是否合适有待商榷。本文结合文献提到的治疗用药[5]、I型变态反应的病理机制、变应性鼻炎的用药原则[15]、程雷[17]变应性喉炎的治疗方案及感染后咳嗽治疗建议[18],提议AP使用联合用药,分阶梯治疗。药物内容如下:A.H1抗组胺药:选用第二代无镇静作用的口服H1抗组胺药。特别是抗变态反应作用较强的新型H1抗组胺药(左西替利嗪、地氯雷他定、奥洛他定等),可作为本病的首选用药,疗程一般≥3周。B.抗白三烯药:白三烯受体拮抗剂(孟鲁司特、普仑司特等)可作为本病的首选用药,疗程一般≥3周。C.糖皮质激素:糖皮质激素可从多个环节阻断变态反应的发生、发展,具有强力的抗炎和抗水肿作用。采用局部(普米克令舒)雾化吸入疗法。不建议全身给药。D.蜂蜜和咖啡:蜂蜜与咖啡适当比例(70g速溶咖啡加入500g蜂蜜)溶配,每次20.8g蜂蜜和2.9g咖啡,饮用,每日三次[18],文献显示与糖皮质激素效果类似[18]。E.肥大细胞稳定剂:色酮类药可阻止肥大细胞脱颗粒,减少组胺等炎性介质的释放,但起效较慢,最好作为预防性治疗。F.特异性免疫治疗:类似与变应性鼻炎,舌下特异性免疫治疗能改善螨过敏咽炎治疗的有效率[19]。G.镇咳药:中枢性和外周性镇咳药对本病的咳嗽症状疗效还需评价,不推荐应用。H.中药治疗:根据中医辨证理论施治,具体见中医文献[20]。治疗原则:本文结合前期研究结果,建议使用联合用药的方式,分阶梯治疗:轻度:单纯抗组胺或抗白三烯或蜂蜜加咖啡;中度:单纯抗组胺+抗白三烯;或联合蜂蜜加咖啡;重度:单纯抗组胺+抗白三烯+糖皮质激素(普米克令舒)雾化吸入,或者联合蜂蜜加咖啡;注:当孟鲁司特与抗组胺药物联合使用时,总体抗炎效应优于任何一类药物的单独使用[21]。变应性咽炎的临床诊治探讨
刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科4939人已读 - 精选 牙源性鼻窦炎诊疗的现状与挑战
 刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科126人已读
刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科126人已读 - 精选 结构性鼻塞的病因学及机制研究进展
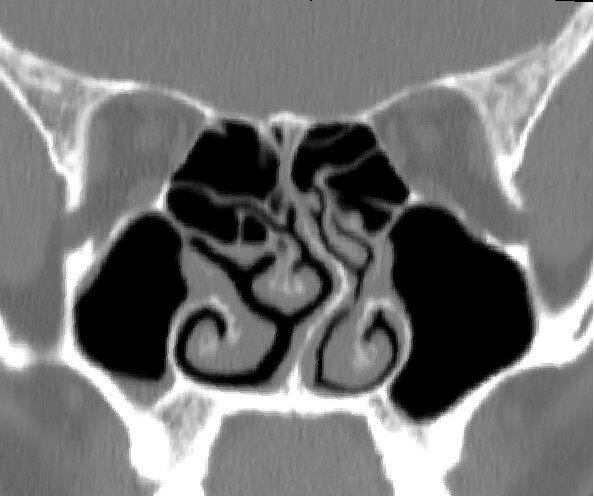 刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科56人已读
刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科56人已读 - 精选 下外侧型蝶筛气房(Jinfeng cell)的影像解剖学研究刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科1382人已读
- 学术前沿 疫期读书会(二):EPOS2020:关于一些术语的表述(局部过敏性鼻炎)
疫期读书会(二):EPOS2020:关于一些术语的统一表述 前言:目前内镜鼻窦手术(Endoscopic sinus surgery,ESS)的名称确实存在一些表述的混乱。目前常用的表述有功能性内镜鼻窦手术(Functional endoscopic sinus surgery,FESS)、去除炎症负载的轮廓化的鼻窦手术(Radical sinus surgery RSS)、RSS手术的基础上完全或部分切除鼻窦黏膜的完全或部分重启术(Reboot approach)等。事实上,上述分类内涵和范围在限定上存在不足,也导致学术交流和临床使用中存在一些混乱。EPOS2020对其内涵进行了统一限定。此外,EPOS2020指导小组对EPOS2012控制标准(Control of disease)进行了修订,我们以后的CRS临床研究中,需要跟进使用新的评估方式,便于不同研究之间的可比性。一、EPOS2020对ESS内涵的限定(1)息肉切除术(Polypectomy):在不改变骨解剖的情况下,从鼻腔或术腔去除息肉;(2)微侵袭或最小化(Minimal)的FESS:用最小的组织去除来达到临床症状的改善,同时兼顾黏膜保护 (3)FESS意味着恢复生理功能,虽然不是完全适用于内镜鼻窦手术。它可以是单独一个鼻窦或几个鼻窦的内镜手术。FESS它应符合下列标准:形成一个包含自然口的窦腔;鼻窦能获得足够的通气;有利于黏液纤毛清除;有利于局部治疗的灌输;(4)Full FESS的标准:Full FESS(全组鼻窦的功能性开放)定义为完整的鼻窦开放,包括前后筛窦切除术、中鼻道上颌窦造口(可能很大)、蝶窦开放和额窦开口(如Draf II a)。意思是全组鼻窦的功能性的鼻窦开放。(5)扩大内镜手术(Extended endoscopic surgery EES)扩展内镜手术在与“full”相同的情况下使用 (如Draf III),但也可以包括超出鼻窦范围的手术,即颅底、眼眶、翼腭和颞下窝等区域的手术。(6)轮廓化内镜手术(Radical endoscopic surgery)还包括极大的去除炎症黏膜/无功能的黏膜。二、EPOS2020指南关于疾病控制(Control of disease)的表述任何治疗,特别是慢性病的治疗,其首要目标是实现并保持临床的控制,这可以定义为患者没有症状,或者症状不影响生活质量的一种疾病状态。基于一些验证性的研究结果,EPOS2020指导小组认为,当前使用的EPOS2012控制标准可能高估了未控制患者的比例。 为了研究的目的,建议对所有症状使用VAS量表:“无不适(not bothersome)”可以用“VAS≤5”代替,“存在不适/受损(present / impaired)”可以用“VAS>5”代替。 此外,EPOS2020希望确保包含在表中的症状与CRS有关。例如,在评估CRS的控制时,不应考虑典型的偏头痛。 验证研究的结果还需要进一步的心理验证(包括内部一致性、响应性和已知的群体差异)(Figure 1.2.3)。鉴于疾病控制概念的重要性,从临床和研究的角度来看,仍然需要一个金标准来评估CRS的疾病控制。三、局部变应性鼻炎(local allergic rhinitis,LAR):是变应性鼻炎的一种表型,是仅局限在鼻腔的过敏反应。对吸入性变应原的皮肤点刺试验为阴性的患者和检测不到血清特异性IgE抗体的患者,鼻腔局部的存在过敏反应。诊断是基于对鼻过敏原激发实验阳性。【要注意】局部变应性鼻炎是变应性鼻炎的一种比较新的表型,常误诊为非过敏性鼻炎,它是在非特应性体质的情况下,鼻腔产生特异性IgE。并经常与结膜炎和哮喘有关。尽管其患病率尚不清楚,但最近的一份报告表明,它可能影响47%的非过敏性鼻炎患者。这个疾病或许能够解释很多患者具有过敏性鼻炎的全部症状特征,但是皮肤点刺和特异性IgE却是阴性。这一疾病的证据主要是临床症状、鼻腔局部产生slgE、暴露于空气过敏原时鼻腔分泌物具有Th2型炎症特征。
刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科2978人已读 - 精选 疫期读书会(一):EPOS2020:鼻窦炎的分型
疫期读书会(一):EPOS指南:鼻窦炎的分型 前言:2020年欧洲鼻科学会再次发布了《欧洲关于鼻窦炎和鼻息肉的立场文件,2020》,距离上一次发布过去八年之久。EPOS2020立场文件是对2005年、2007年和2012年发表的立场文件的更新。虽然慢性鼻窦炎(CRS)尤其是伴有鼻息肉慢性鼻窦炎(CRSwNP)的仍然是一个难以治愈的疾病。但是经过八年的积累,我们对于CRS的认识上有了很多更新。作为鼻科学指南性的文件认识,我们抱以谦卑的心态跟进学习、之后再试图为疾病认识贴砖加瓦。因为学、跟之后才能引领。今天读书会的内容是鼻窦炎的分类,我们主要关注成人,未对儿童鼻窦炎复习。一、鼻窦炎的临床定义 (Clinical definition of rhinosinusitis)(1)成人鼻鼻窦炎(Rhinosinusitis, RS)定义为:鼻及鼻窦的炎症表现为两种或两种以上的症状,其中一种应为鼻塞或流鼻涕(前/后滴鼻),并伴有面部疼痛/胀或者/和嗅觉减退或丧失。内镜征象:鼻息肉和/或主要来自中鼻道的粘液脓性分泌物和/或中鼻道的水肿/粘膜阻塞 CT改变:OMC(ostiomeatal complex)窦口鼻道复合体或鼻窦内粘膜改变。(2)成人急性鼻窦炎(Acute rhinosinusitis in adults)定义为:突然发作的两种或两种以上症状,其中一种应是鼻阻塞或流鼻涕(前/后滴鼻);并伴有面部疼痛/胀或者和嗅觉减退或丧失;时间在12周内。如果症状复发,要通过电话或面诊来验证有无症状间隔。 急性鼻窦炎(ARS)包括:(a)病毒性ARS(viral ARS)(普通感冒)和(b)病毒后ARS(post-viral ARS);一小部分病毒后ARS患者会出现(c)急性细菌性鼻-鼻窦炎 (acute bacterial rhinosinusitis ABRS)。EBOS2020对可识别急性病毒、急性病毒后和急性细菌性鼻-鼻窦炎的鉴别(a)急性病毒性鼻窦炎:症状持续时间<10天。(b)病毒后ARS:症状加重>5天或持续症状>10天,且持续时间<12周。(c)急性细菌性鼻-鼻窦炎 (acute bacterial rhinosinusitis ABRS)由至少三个症状/体征定义:黏液变色(鼻涕变色)严重局部疼痛 severe local pain;体温 >38°C;CRP/ESR(C反应蛋白/血沉)升高;double sickening(最初病情较轻,后病情加重)有人指出,在许多急性细菌性鼻窦炎病例中,是单侧发病。急性鼻-鼻窦炎的分类标准EBOS2020取消了亚急性鼻窦炎的分类:一般来说,急性鼻窦炎通常会持续几个星期。在过去,“亚急性”一词用来填补急性与慢性鼻-鼻窦炎之间的空白。EBOS2020专家组认为,没有必要单独用一个术语来描述急性鼻窦炎病程延长的情况,因为ARS病程长的患者数量很少,而且目前也缺乏管理这些患者的研究数据。(3)复发性急性鼻-鼻窦炎(Recurrent acute rhinosinusitis,RARS)的定义:在定义的时间段内,ARS可以发生一次或多次。通常表示为发作次数/年,而且是完全缓解症状之间的发作。复发性ARS(RARS)定义为每年≥4次,具有无症状间隔期。易感因素或诱因:解剖异常可能容易诱发复发性急性鼻窦炎 (RARS);主动和被动吸烟易患ARS,有证据表明伴随的慢性疾病可能会增加流感感染后患ARS的机会;目前指南只有明确的说明你解剖异常是诱发因素,其他的过敏、胃食管反流、主动被动吸烟等证据都不足。(4)成人慢性鼻窦炎(Chronic rhinosinusitis in adults)(伴有或不伴鼻息肉)的定义:存在两种或两种以上症状,其中一种应是鼻塞或鼻涕(前/后鼻滴水);伴有±面部疼痛/胀或者/和嗅觉减退或丧失;病程超过≥12周。通过电话或面诊进行验证。关注的症状应包括过敏症状的问题(即打喷嚏、流鼻水、鼻痒和眼睛发痒)。CRS传统上分CRS伴有鼻息肉(CRSwNP)和CRS不伴鼻息肉(CRSsNP)两型。CRSwNP=CRS+内镜所见双侧中鼻道可见息肉;CRSsNP=CRS+内镜在中鼻道未见息肉(如果必要可在使用减充血剂后检查)。这一定义包含了CRS中包括鼻窦和/或中鼻道息肉样改变的一系列疾病(类似于系统性疾病的鼻窦表现)。但也排除了一些鼻息肉为表现的疾病,以避免重叠(类似于鼻腔鼻窦占位的表现)。 (5)难治性鼻窦炎(Difficult-to-treat rhinosinusitis)的定义: 患者有持续的鼻窦炎症状,尽管进行了适当(推荐的药物和手术)治疗。虽然大多数症状可以获得有效控制,但有些患者即使给与最大医学干预情况下症状也不能改善。尽管有足够的手术、鼻内激素治疗和近1年多达两个短疗程的抗生素或全身激素的治疗,症状仍未达到可接受的控制水平,这部分CRS患者可被认为是难治性鼻窦炎。 (6)慢性鼻窦炎急性加重/发作(Acute exacerbation of chronic rhinosinusitis, AECRS) 被定义为:症状程度恶化,并返回到基线(治疗初的水平)时CRS症状程度,通常是在糖皮质激素和/或抗生素干预后。CRS急性加重的确切病因尚不清楚,可能于多种因素有关。(a)过去可能过分强调了细菌感染的作用。当然,在大多数恶化的患者中,我们也没有对气道的细菌病原体进行识别;(b)可能是因为许多患者经历过鼻窦手术,术后微生物群出现了变化,形成了一个新的微生物环境;(c)其他病原体也可能在发挥作用。微生物失调的形式是改变细菌菌群的平衡,而不是单一的病原体,可能会引起宿主的炎症反应;(d)病毒感染也许更有可能成为CRS恶化的一个关键原因,越来越多的证据表明鼻病毒感染可以驱动嗜酸性炎症,并且病毒感染的预防和管理可能比使用抗生素和糖皮质激素治疗继发感染和嗜酸性炎症更有效。然而,这还有待进一步研究。二、慢性鼻窦炎的分类 EPOS2020指导小组选择从原发和继发两个方面来看CRS。根据解剖分布将每一种疾病分为局限性和弥漫性疾病。在原发性CRS中,考虑到疾病的内型优势,分为2型(type 2)或非2型(non-type 2)。临床局限性的原发性CRS细分为两种表型-过敏性真菌性鼻窦炎(AFRS)或孤立性鼻窦炎。对于弥漫性CRS,临床表型主要是eCRS和非eCRs,由嗜酸性粒细胞数量的组织学量化决定。EPOS专家组同意是(细胞数/高倍镜视野)10个/hpf(400x)或更高作为诊断eCRS的依据。【注】本人觉得原发与继发的分类非常好,把系统性疾病的鼻鼻窦表现分开来,因为治疗处理完全不同。图1.原发性CRS的分类(Classification of primary CRS)AFRS:过敏性真菌性鼻-鼻窦炎; CCAD, central compartment allergic disease; CRSwNP:慢性鼻-鼻窦炎伴鼻息肉; eCRS, 嗜酸细胞 CRS。图2. 继发性CRS的分类 (Classification of secondary CRS)CF:囊性纤维化;EGPA:嗜酸性肉芽肿性多发性血管炎 (Churg-Strauss disease); GPA:肉芽肿性多发性血管炎 (Wegener‘s disease); PCD:原发性纤毛运动障碍。今天读书会先到此,下次为《关于一些术语的统一表述》和《不同鼻窦炎的治疗推荐》
刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科4910人已读 - 就诊指南 上颌窦副口的准确识别刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科1591人已读
- 精选 筛上颌窦的CT观察及临床意义-一个不应忽视的解剖变异刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科1595人已读
- 论文精选 异位牙多生牙形成过程的随访观察刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科1739人已读
- 论文精选 单侧聋与单侧听觉剥夺的声源定位能力康复困境刘锦峰 主任医师 北京朝阳医院 耳鼻咽喉头颈外科2365人已读





