吴小材医生的科普号
- 精选 反复发作的骶前囊肿竟然发生了癌变!
61岁的俞大爷天性乐观,总是笑呵呵的。 然而最近俞大爷觉得高兴不起来了,因为他自己摸到肛门附近有一个硬块,越来越大,他明白可能是他的老毛病:“骶前囊肿”又复发了。说起这个难言之隐,竟然已经困扰俞大爷10余年之久。10余年来,俞大爷在家乡医院曾经诊断为:“骶前囊肿”在家乡医院反复开刀2次。 俞大爷这次被孝顺的子女送到上海市第十人民医院腹部外科,经过完善的术前准备,由尹路教授亲自主刀为俞大爷行后路骶前肿瘤切除+尾骨切除术。术后病理回报竟然是:鳞状细胞癌!俞大爷手术后恢复顺利,术后推荐至十院放疗科及化疗科行辅助放化疗,目前已完成辅助治疗,随访各项指标良好,未见肿瘤复发迹象。 据吴医生检索文献得知,这是到目前为止已知的第二例骶前囊肿发生恶性转变为鳞状细胞癌的病例。第一例为一韩国女性,韩国医生经过腹会阴联合切除将肿瘤切除。本病例肿瘤大小为7*6*3cm,相比于韩国医生报道的15*10*10cm的肿瘤要小,故仅经会阴入路就能将肿瘤完整切除。 通过本病例,我们得出,骶前囊肿有生长增大趋势,将会引起疼痛,排便困难等压迫症状,一经诊断,需行手术切除。术前需充分评估,做鉴别诊断。因其不排除恶性转变的风险,术中应力求完整切除。
吴小材 主治医师 上海市第十人民医院 普通外科2002人已读 - 精选 BI-RADS分类意义
I-RADS是乳腺影像报告和数据系统(Brest Imaging-Reporting and Data System)的简称,最初是一种应用于评价乳腺放射检查的工具。此工具的目的在于使乳腺的影像报告标准化,用于评估乳腺发展成为乳腺癌的危险性。最初用于X片,进而推广适用于磁共振和彩超。很多女性朋友拿到体检报告后,常常会对报告中的BI-RADS评分感到困惑,甚至害怕。其实,弄清楚分数代表的意思后,做到心里有数,就不那么慌乱了。BI-RADS分类意义:BI-RADS 1分:阴性BI-RADS 2分:良性BI-RADS 3分:可能是良性BI-RADS 4分:可疑恶性BI-RADS 5分:恶性可能性大BI-RADS 6分:经过病理证实是恶性所以当BI-RADS 评分为1~3分时,大可不必担心,每年定期复查就是了。当4~5分时,就要进一步做检查,比如说钼靶或者磁共振,而钼靶和磁共振结果又印证恶性可能,则考虑手术活检,切除后送快速冰冻病理检查,根据快速病理结果进行进一步治疗。6分就不用考虑了,手术治疗吧。
吴小材 主治医师 上海市第十人民医院 普通外科2605人已读 - 典型病例 年轻的肠穿孔患者曲折求医路
患者为31岁男性,2月余前因腹痛于外院就诊,当时诊断为升结肠穿孔,遂行结肠穿孔修补术。术后10天给予患者拆线时发现:其正中切口愈合不佳,有黄色透明样液体流出;右侧引流管口红肿热痛,切开引流见黄色肠液样
 吴小材 主治医师 上海市第十人民医院 普通外科104人已读
吴小材 主治医师 上海市第十人民医院 普通外科104人已读 - 典型病例 肠癌术后转移至卵巢--库肯勃肿瘤(Krukenberg tumors)腹腔镜辅助微创手术治疗一例
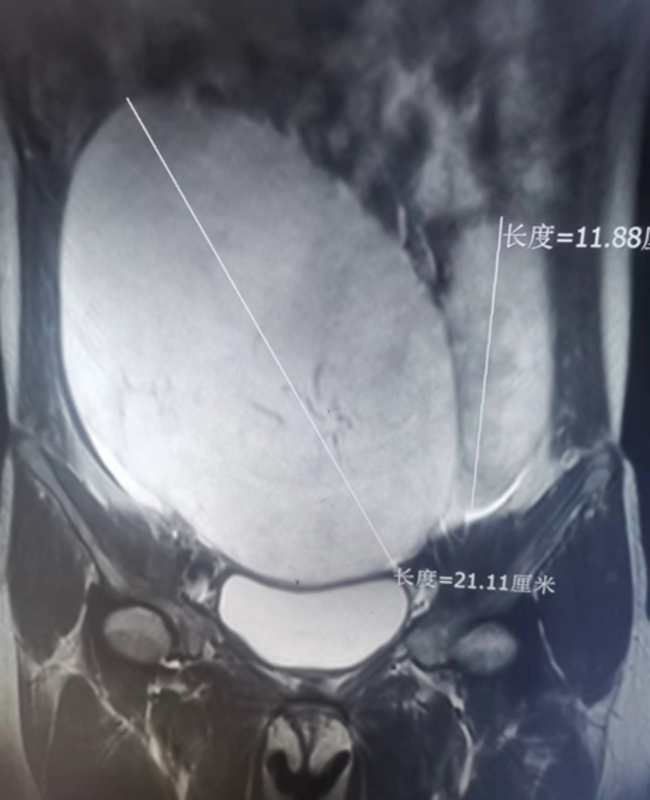
病例资料患者为25岁女性,入院前半年于确诊为乙状结肠癌伴腹腔转移,于当地医院行乙状结肠癌姑息切除+降结肠造口术。术后病理为“印戒细胞癌”。术后行辅助化疗4次,末次化疗方案为贝伐单抗+奥沙利铂+伊利替康+雷替曲塞。化疗期间复查发现盆腔肿瘤逐渐长大,引起下腹部疼痛。遂转诊至我院。入院ECOG评分1分。入院完善检查,Ca125,Ca199等均升高。下腹部增强CT提示盆腔内囊实性占位2枚,右侧21cm15cm,左侧11cm6cm(图1)。胃镜及上腹部增强CT排除胃部病变,肝胆胰未见明显占位性病变。胸部CT未见异常。患者术后辅助化疗效果评价为PD。MDT讨论认为患者断为库肯勃肿瘤可能,目前肿瘤负荷大,虽然不排除腹膜转移,但积极手术减瘤仍有意义,可缓解患者腹部症状,况且库肯勃肿瘤的放化疗效果均不佳。遂拟行腹腔镜探查+盆腔肿瘤切除(备造口回纳)。图1手术过程首先进行腹腔镜探查,通过左上腹开放法建立大小约1.5cm小切口置入Trocar,建立气腹并进行腹腔镜探查,腹腔有少量清亮腹水,未见上腹部器官(肝脏等)转移,下腹左右各见包膜完整库肯勃肿瘤2枚,左侧结肠旁沟见肿瘤种植,部分大网膜粘连于盆腔。首先将大网膜粘连自盆腔分离,切除部分大网膜并将其送快速冰冻检查报告提示肿瘤侵润。决定按计划进行盆腔肿瘤切除+腹腔减瘤术+造口回纳。虽然下腹部2枚巨大肿瘤占据了大部分大空间,但2枚库肯勃肿瘤均有完整包膜,未与其他器官或腹壁粘连。腹腔镜下离断生殖血管后,分别于子宫角离断两侧输卵管,至此使2枚肿瘤完全游离。原下腹部旧切口进腹后,取出2枚标本,同时扪及douglas窝、盆壁结节,左侧结肠旁沟结节,均予以一一切除,并切除阑尾,将造口回纳(术后标本见图2)。图2预后及随访库肯勃肿瘤的诊治对于专科医生是一个挑战。对于明确原发肿瘤的库肯勃肿瘤,Ca125监测有助于其早期诊断。该年轻患者原发疾病为结肠,据文献报道,原发于结肠的库肯勃肿瘤患者中位OS为21.5个月。目前并没有治疗库肯勃肿瘤的最佳方案。首先我们必须认识到对于同时合并腹膜转移的库肯勃肿瘤,无论是放化疗还是手术治疗,均未能有益于患者预后。然而对于部分仅有卵巢转移的患者,手术是有助于提高总体生存期的。手术方式的选择当然以尽量减瘤为手术目的。一项回顾性研究结果提示无论是单侧、双侧附件切除或者合并全子宫切除,中位OS达17个月。患者减瘤术后,行贝伐单抗+CapOX方案辅助化疗8个疗程结束并继续以贝伐单抗+卡培他滨口服维持治疗。术后随访近一年期间,患者生活质量较高,回到工作岗位。腹部CT检查、胃肠镜等均未见明确复发证据,肿瘤指标也恢复正常。更令人振奋的消息是该患者肿瘤标本基因检测提示KRASG12C突变,BRAF为野生型。就在患者接受减瘤手术的当月,索托拉西布(Sotorasib)成为全球首个获得FDA批准的KRASG12C抑制剂。另外一款口服KRASG12C抑制剂Adagrasib在这类结直肠癌患者的一期临床已经完成一期临床,其有效性和安全性良好,进一步的临床试验正在进行当中。虽然该患者未能获得进入索托拉西布国内临床试验的机会,但我们始终相信,随着越来越多新药的研发及上市,患者及医生将来都将会有更多的选择。参考文献:1.TanKL,TanWS,LimJF,EuKW.Krukenbergtumorsofcolorectalorigin:adismaloutcome--experienceofatertiarycenter.IntJColorectalDis.2010Feb;25(2):233-8.2.KubečekO,LacoJ,ŠpačekJ,PeteraJ,KopeckýJ,KubečkováA,FilipS.Thepathogenesis,diagnosis,andmanagementofmetastatictumorstotheovary:acomprehensivereview.ClinExpMetastasis.2017Jun;34(5):295-307.3.Seow-EnI,HwarngG,TanGHC,HoLML,TeoMCC.PalliativesurgeryforKrukenbergtumors-12-yearexperienceandreviewoftheliterature.WorldJClinOncol.2018Feb10;9(1):13-19.4.JohnsonM,OuSI,BarveM,etal.KRYSTAL-1:activityandsafetyofadagrasib(MRTX849)inpatientswithcolorectalcancer(CRC)andothersolidtumorsharboringaKRASG12Cmutation.EurJCancer2020;138:Suppl2:S2-S2.5.WeissJ,YaegerR,JohnsonML,etal.KRYSTAL-1:adagrasib(MRTX849)asmonotherapyofincombinationwithcetuximabinpatientswithcolorectalcancerharboringaKRASG12Cmutation.In:ProceedingsandAbstractsofthe2021AnnualMeetingoftheEuropeanSocietyofMedicalOncology,2021.September16–21,2021.Lugano,Switzerland:EuropeanSocietyforMedicalOncology.abstract.
 吴小材 主治医师 上海市第十人民医院 普通外科599人已读
吴小材 主治医师 上海市第十人民医院 普通外科599人已读 - 医学科普 肠镜息肉病理意外癌变,下一步该怎么办?
 吴小材 主治医师 上海市第十人民医院 普通外科83人已读
吴小材 主治医师 上海市第十人民医院 普通外科83人已读 - 典型病例 车祸骨折住院做手术,却意外发现肠套叠?
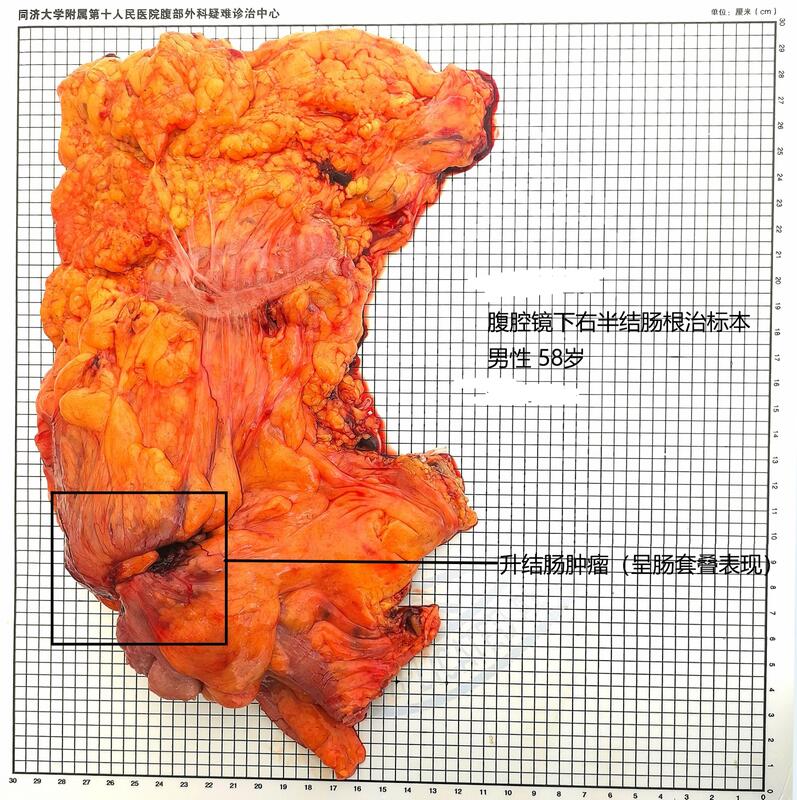
当你的手术病人不能站立,还能不能做胃肠道手术? 最近从外地转诊来了一个特殊病人,3周前因车祸多发伤,行腰椎骨折内固定,来的时候是躺在救护车的车床上进来的。不幸的是,除了暂时不能站起来,在做骨科手术前的CT发现升结肠居然还有一个6cm的肿块,引起了结肠-结肠套叠。 当地骨科住院期间也请了普外会诊,并做了肠镜,发现升结肠巨大肿瘤,堵塞肠腔,肠镜不能通过,病理证实是腺癌。 转入我科后,经术前讨论,认为患者为中年男性,既往无特殊病史,而卧床不是手术禁忌,患者诊断为升结肠癌明确,可行手术治疗。由吴小材医师对其进行腹腔镜下右半结肠根治性切除术,术后标本及病理如下。 术后病理提示:结肠粘液腺癌,侵润肠壁肌层外纤维脂肪组织(浆膜下),脉管见癌栓,肠旁淋巴结(2/33),203淋巴结(0/1),213(0/2),病理分期pT3N1bMx。 患者术后恢复顺利,术后1天排气,口服流质,术后6天出院,患者出院前正好为腰椎术后1月,经我院骨科医师会诊,认为可以进行康复锻炼,于是走着出院。 成年人肠套叠非常少见,大多数是恶性肿瘤引起,主要以肠梗阻相关症状起病,此患者虽然已产生肠套叠,但仍有排气,不至于造成完全性肠梗阻,算是因“车祸”得福了。
 吴小材 主治医师 上海市第十人民医院 普通外科347人已读
吴小材 主治医师 上海市第十人民医院 普通外科347人已读 - 语音文章 肠癌便血有什么特点?1段语音 共1分钟吴小材 主治医师 上海市第十人民医院 普通外科1.9万人已收听
- 语音文章 肝腺瘤如何治疗?1段语音 共1分钟吴小材 主治医师 上海市第十人民医院 普通外科2962人已收听
- 语音文章 胃可以全部切除吗1段语音 共1分钟吴小材 主治医师 上海市第十人民医院 普通外科2.2万人已收听
- 医学科普 胆囊切除发展简史
外科大夫在1880s年代末开始做胆囊切除,而在这之前,无论是医学界还是普通民众,对切除身体一部分(或一个器官)有巨大的误会,认为人一旦这么做人会活不了,因此产的恐惧导致外科进展缓慢。国内情况更有意思,直到最近,国内仍然不少人都笃信胆囊给人以勇气,切除了可能会使一个果敢的男子汉会变得懦弱。其实胆囊并不是人胆子大的原因,是否勇敢主要是与各人的性格有关。19世纪末一个叫Carl(和卡尔马克思同名不同姓,图1)的德国医生站在前辈知识的肩膀上,率先在一具尸体中进行了胆囊切除。Carl随后于1882年对一个43岁的胆石症病人成功进行了胆囊切除手术,经过六周住院,病人平安出院。Carl把这个病例写成文章发表,但是并没有得到重视。Carl利用其作为外科主任的优势,收治了大量胆石症病人,一举奠定及规范开腹胆囊切除的手术方式。越来越多的外科医生被Carl的手术效果说服,胆囊切除治疗胆囊疾病的手术方式逐渐推广开来。这个故事说明即使你不是第一个吃螃蟹的人,但是把螃蟹吃出了姿势,是同样可以留名青史的。 图1 Carl langenbuchCarl的开腹胆囊切除手术在全世界推广了100年后,胆囊切除迎来其黄金时代。1985年德国帅医生Erich muhe(图2)利用他自己发明的腹腔镜器械成功进行了胆囊切除,并将这一成功经验在次年德国外科大会上报道。然而德国外科学界认为腹腔镜切除胆囊只是:“米老鼠的把戏”,并未进入主流大佬们的法眼。Muhe医生默默进行他的创新手术,这期间有一名患者因此种手术方式死亡,Muhe医生被指控谋杀,而当他终于在1990年取得这场焦头烂额的诉讼中胜利之时,腹腔镜胆囊切除手术已经在全球各地广泛开展,遍地开花了。长久以来,无论是教科书还是主流媒体,把第一例腹腔镜胆囊切除的功劳归功于法国妇科医生Mouret,这实在令人费解。图2 实施史上第一例腹腔镜胆囊切除的德国医生Erich muhe且不论医学史的发展如何崎岖,外科学的前辈以何种勇气和决心推动了医学的进步。总之腹腔镜胆囊切除已经成为治疗胆囊疾病的金标准。我们感谢外科学前辈们的探索和贡献,腹腔镜胆囊切除目前已经成为最为常见的胆囊外科手术方式,甚至是全世界每年开展手术当中排名第二多的手术方式。200余年的经验和科学结论告诉我们,胆囊切除治疗胆囊疾病是安全可靠并且久经考验的。
吴小材 主治医师 上海市第十人民医院 普通外科7084人已读





