黎思毅医生的科普号
- 精选 甲状腺结节(二)
甲状腺结节是多种甲状腺疾病的体征之一,常见的疾病有结节性甲状腺肿、甲状腺腺瘤、甲状腺囊肿、亚急性甲状腺炎、慢性淋巴细胞性甲状腺炎和甲状腺癌。不同性质的结节其处理原则不同。炎性结节和单纯的结节性甲状腺肿多不需要手术治疗,甲状腺肿瘤则应手术治疗。因此,判断结节的性质是十分重要的。 发现了甲状腺结节,应收集患者的完整病史并对甲状腺及邻近的颈部淋巴结做详细检查。一些相关病史,如因骨髓移植接受头颈部或全身放射线照射史、一级亲属 甲状腺癌家族史、肿块快速生长造成气管等临近器官的压迫,出现呼吸不畅、吞咽困难、声音嘶哑等病史均提示结节可能恶性。儿童甲状腺结节50%为恶性,青年男性的单发结节也应警惕恶性的可能。声带麻痹、结节同侧颈部淋巴结肿大并与周围组织相对固定等检查结果也提示结节可能为恶性。 其次需进行一些必要的辅助检查,因为病史和体检对于判断结节良恶性能提供的信息有限,而另一些不可触及的甲状腺结节则更需要进行超声或其他可显示解剖结构的影像学分析。 B超有理想的分辨率,可检出直径2mm的微小结节,提高了甲状腺结节检出的灵敏度。B超不仅能提供结节的大小、形态、质地、边界、钙化情况和血流信号等重要的信息,而且无创、快捷,价廉,因此既可以作为结节的诊断依据,也可用来随访结节的生长情况。超声发现微钙化者、低回声和结节间丰富的血供应进一步检查,以排除恶性。 CT和MRI对于甲状腺结节良恶性的诊断价值并不优于B超。它们可以提供较精确地定位信息及周围脏器毗邻关系,对于需要接受手术的患者,提供了更详细的术前放射线核素甲状腺扫描可以确定结节为功能性结节、等功能结节(“温结节”)或无功能结节。恶性肿瘤一般不吸收碘,所以低功能结节是恶性的可能性一般比功能性结节高。低功能性结节20%可能是恶性,所以通常需要手术治疗。功能性结节极少为恶性, 因此,无需对这类结节作细胞学评估。 血清甲状腺球蛋白水平在多数甲状腺疾病时均会升高,这项指标对甲状腺癌既不敏感,也不特 异。血清降钙素是一项有意义的指标,常规检测血清降钙素可早期检出甲状腺旁细胞增生和甲状腺髓样癌,从而改善这类患者的总体生存率。在未经刺激的情况下, 血清降钙素>100 pg/ml,则提示可能存在甲状腺髓样癌。 FNA是评估甲状腺结节效价比最高的方法。传统上,FNA活检结果可分为4类:无法确诊、恶性、不确定 (或可疑新生物)和良性。无法确诊是指活检结果不符合现有特定诊断标准,此时需在超声引导下再行活检。FNA诊断乳头状癌、髓样癌和未分化癌一般有90%以上的准确率,因为滤泡状癌的诊断依赖组织学上的侵犯度,所以FNA下不易诊断。对于多发甲状腺结节,如仅对“优势”结节或最大的结节做针吸活检,则可能漏诊甲状腺癌。一个满意的FNA结果需要足够的组织量和有经验的细胞学家,大于4cm的病灶可能有取样误差,而小于1cm的病灶不易吸取。FNA诊断为良性的结节必须定期接受FNA检查,因为有10%的假阴性率,这部分患者虽少,但不可忽视。良性结节的直径会越来越小,而恶性结节则会增大,尽管增大的速度很慢。结节生长本身不是恶性病变的指征,但这是再行 活组织检查的适应证。一些在反复活检过程中始终无法根据细胞学检查结果确诊的囊性结节很可能在手术时被确诊为恶性。 结合病史、体检及辅助检查结果,基本排除甲状腺结节恶性可能。可随访观察或行甲状腺素抑制治疗。3~6个月后复查B超,了解肿块的变化。如果肿块变小了,可以继续服用半年后慢慢减量。但这种方法对超过2个厘米的肿瘤通常效果较差,而且停药后容易复发。对于服药无效,肿块呈持续性增长的,则建议手术治疗。鉴于甲状腺乳头状癌的恶性程度相对较低,3个月的观察期限不会影响远期疗效。需要强调的是,在观察期间无论是否服用药物,甲状腺结节都有恶变的可能,因此不能掉以轻心。过分紧张和“无所谓”都是不可取的。
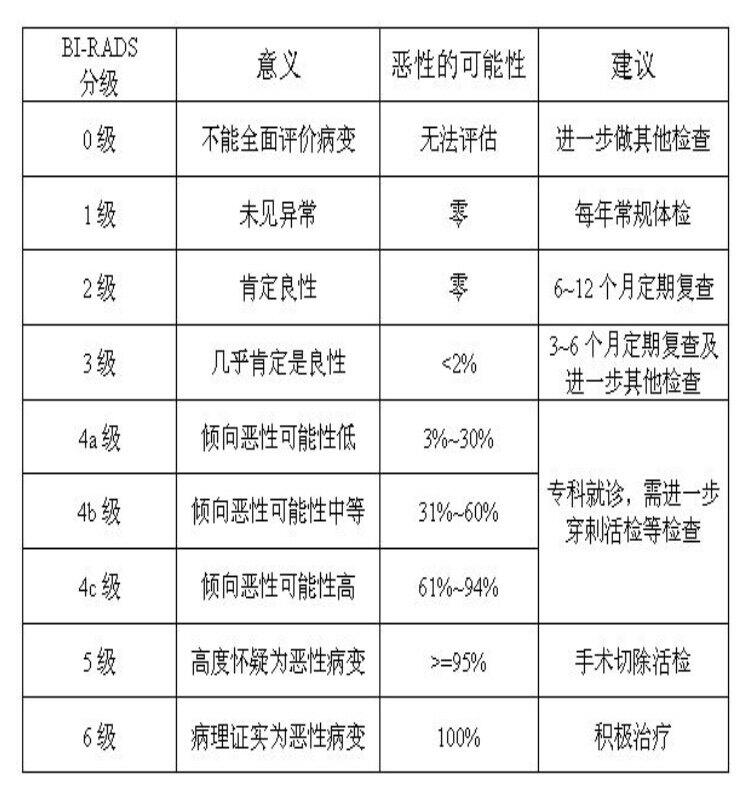
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科1321人已读 - 精选 1分钟读懂乳腺彩超BI-RADS分级
 黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科6227人已读
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科6227人已读 - 精选 乳腺科普001—乳腺增生
一 什么是乳腺增生?乳腺增生,是指乳腺组织导管和乳小叶在结构上的退行性病变,及进行性结缔组织的生长,其发病的原因主要是由于体内激素分泌失调。不良的生活习惯,饮食,药物,情绪等种种因素引起机体激素水平分泌紊乱 ,失衡,对乳腺腺体长期的慢性刺激,引起乳腺组织增生,胀大,造成乳房不同程度的刺痛。乳腺增生是一种既非炎症又非肿瘤的疾病。 二 乳腺增生发生的原因?据不完全统计,我国约有50%的女性,在不同时期,患有过不同程度的乳腺增生。乳腺是女性性激素的靶器官。乳腺增生的发生与以下几种因素密切有关: 1,多次的人工流产,不育,不哺乳或者哺乳期过短,性生活不和谐甚至无性生活,长期口服避孕药等种种因素破坏了乳腺正常的周期性生理活动,造成内分泌紊乱,激素水平失衡,出现乳腺增生等一系列乳腺疾病。 2,工作节奏加快,生活的压力增加,不良的生活习惯,熬夜,容易造成女性(尤其是都市女性)情绪不畅,烦躁易怒,多愁善感,甚至抑郁失眠,造成体内丘脑-垂体-卵巢轴功能紊乱,雌激素水平分泌高,黄体酮分泌不足,引起乳腺增生。 3,饮食方面:大量高脂高糖饮食,反季节性的蔬菜水果,以及含大量雌激素类的保健品,长期的浓茶浓咖啡等等,造成体内雌,孕激素水平失衡,反复的刺激乳腺组织造成乳腺增生以及乳痛症。 4,不合适的过紧的内衣,(如挤沟内衣),不恰当的睡眠姿势,会压迫乳腺组织,造成乳腺淋巴回流不畅,引起乳腺增生,乳腺疼痛等一系列乳腺疾病。 三 乳腺增生的症状体征:乳腺增生的患者在乳腺体检时,触诊可发现乳腺有弥漫性增厚,增生腺体可呈颗粒状,结节状或者片状,严重者结节可融合成团,聚集成大块,质地韧而不硬。许多患者伴有乳房刺痛,月经前加重,经后疼痛缓解甚至消失;部分患者疼痛持续整个月经周期,疼痛程度轻重不一,严重者可影响正常的工作,生活及睡眠。乳腺超声检查可提示,乳腺腺体增厚,部分可发现增生样低回声结节,一般结节均小于1cm。乳腺x片检查,可发现局部或大片乳腺组织密度增高影。 四 乳腺增生如何预防及治疗?乳腺增生,乳房疼痛无疑是乳腺科门诊最常见的疾病。患者最关心的问题比如:乳腺增生了怎么办?会不会癌变?要注意什么,该怎么预防?首先我们要改掉不良的生活习惯,尽可能按时作息,少熬夜,少玩电子产品;学会控制自己的情绪,修身养性,多阅读,适度运动,避免肥胖;饮食上,要低脂低糖低激素类饮食,少饮浓茶咖啡,少食雌激素类的饮食,少吃动物脂肪(荤油)及冷冻肉类(如冷冻鸡腿鸡翅等);不吃避孕药物,不吃含雌激素类的保健品,不建议乳腺精油等保健按摩;建议选择宽松适度的内衣。一般情况下,乳腺增生症不建议药物治疗,如果疼痛严重,可选择药物干预。目前尚没有明确的循证医学证据表明乳腺增生症与乳腺癌有明确关系。 五 乳腺增生要定期体检吗?个人建议女性每6个月—1年需到正规医院的乳腺专科门诊行乳腺体检一次。35岁以下建议每年一次乳腺超声检查一次,40岁以上女性建议1-2年行一次乳腺x片检查。 本文系韩涛医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载
韩涛 副主任医师 芜湖市第一人民医院 乳腺外科1.2万人已读 - 精选 甲状腺结节
1. 什么是甲状腺结节? 甲状腺结节是指在甲状腺腺体内的肿块,是甲状腺疾病最常见的表现形式。可由多种病因引起,如碘的过少或过多摄入、甲状腺自身的炎症改变、甲状腺良性或恶性肿瘤、甲状腺退行性变等都可以导致甲状腺结节的产生。甲状腺结节可以单发,也可以多发,多发结节比单发结节的发病率高。 2. 为什么甲状腺结节的发病率逐年升高? 这与现代生活方式、夜生活增多、精神压力增大、过量碘盐摄入相关,同时也与彩超分辨率越来越高有很大关系,因为超声下 2-3mm 的病变都能看到了。 3.甲状腺结节恶变率高吗?如何判定良恶性? 临床中只有 5% ~15% 的甲状腺结节为恶性,即甲状腺癌。甲状腺结节的良恶性的鉴定在临床主要看彩超结果,根据彩超结果上结节是否有砂砾状钙化、界限是否清楚、周围血流是否丰富来判断。一般来讲,如果彩超报告单上出现以下描述: 单一结节、结节内有砂砾样钙化、结节的 BIRADS 血流分级大于 Ⅳ 级,符合上述一条就高度怀疑恶性结节了。反之, 甲状腺结节在彩超上没有上述几条表现,一般都是良性的,但还是要半年左右复查甲状腺彩超。另外强调一点,结节大小不是良恶性鉴别的标准,临床上 3 mm ~ 4 mm 的甲状腺癌也不少见。 结节的良、恶性与结节的大小无关;与结节是否可触及无关;与结节单发或多发无关;与结节是否合并囊性变无关。 4. 颈部增粗的原因都是甲状腺结节吗? 颈部增粗的原因很多,肥胖、局部炎症导致淋巴结肿大、青春期甲状腺代偿性增大、甲状舌骨囊肿、皮下纤维瘤、脂肪瘤等都可以导致颈部增粗。真正的甲状腺结节,一般体积较小,只有直径大于 1.0 cm,且体型较瘦的人才有明显表现,大部分人还需到医院查甲状腺彩超,以协助明确颈部增粗是否是由于甲状腺引起。 5. 筛查甲状腺结节什么设备最准确? 彩超检查最准确。99.9% 以上的结节都可以被彩超发现,前提是你得到正规医院去检查。CT 可以做,但不作为首选。普通的 X 光片,无法明确甲状腺的情况,但是可以判断甲状腺周围的器官,如气管等有没有受压移位,是甲状腺手术前必要的检查。
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科1776人已读 - 精选 经腋窝腔镜甲状腺手术,兼顾治疗效果与美观
此为甲状腺乳头状癌患者,手术经腋窝入路完成甲状腺癌根治术,兼顾疗效与美观
 黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科780人已读
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科780人已读 - 精选 乳房提前发育与乳房发育不良
最近门诊看了几个乳房提前发育或乳房发育不良的患者,刚好一个朋友的女儿也面临这个问题,查了下资料,转载些资料,做个科普。 乳腺发育是指青春期从性发育到成熟之间的一段时间,一般为 3-5年,乳腺发育开始的早晚在一定程度上与种族,生活条件,营养状况等因素有关,白种女性一般在9-13岁开始乳腺发育;黑种人迟1-2年,我国女性乳腺发育时间为12-15岁。而乳房的发育大小亦与人种,家族遗传,地理环境,生活习惯密切相关 (一)乳房提前发育 近年来,由于生活水平提高、饮食结构变化和大量影像不良刺激等造成青春期提前,我国女孩的乳房发育有所逐渐提前,有的甚至于五六岁就开始出现乳房发育征象,表现为乳晕颜色变深,乳头变大,乳腺组织增厚,特别是在乳晕后可触及硬块,双侧乳房可同时发生,也可一侧先发生或伴有疼痛。 造成内分泌失调而导致青春期提前的主要因素:1.、过早地给孩子吃一些含有过多的激素残留物的所谓保健品、补品以及洋快餐和垃圾食品;2、日常生活中接触到过于亲密的男女图片、影视片等频频进行视觉刺激,影响了正常孩子内分泌分泌过程;3、外部生活环境中的一些污染物。 女孩在8岁前出现明显的第二性征或9岁前出现月经初潮,男孩在9岁前出现第二性征或一侧睾丸过大,就被认为是性早熟。而单纯性乳房早发育是指女孩仅有乳房发育提前。一般来说,单纯性乳房早发育会自然消退,不会对儿童的生长发育造成不良影响,所以不需要治疗。 总之,乳腺的发育随着物质生活水平的提高而相应地提前,家人无需特别紧张惶恐。很多女孩在例假来临之前乳房就开始发育,故家长一定要多注意孩子的身体变化。一般幼儿乳房提前发育或有肿块,排除乳腺疾病等原因后,可能是饮食不当引起的,特别是一些垃圾食品易使儿童外源性雌激素水平过高,导致孩子过早出现乳房发育。一旦发现婴幼儿乳房提前发育或出现肿块应及时就医,并调整好饮食,让孩子远离激素高的食品。特别需要注意,当单侧乳腺先发育时,切不可将开始发育不均衡或单侧先发育的乳腺误作为肿瘤而切除,这种处理极端的方式会使她的乳房再也不可能继续发育了。 同时必须提醒家长注意,有少部分在最初诊断为单纯性乳房早发育患者也有可能同时有潜在病因,若此种病因不及时去除而长期存在,乳房持续不消退抑或继续增大,有可能会继发真性性早熟。如果发生了真性性早熟,则会影响儿童的最终身高和心理健康。故应定期复诊,复查骨龄、子宫和卵巢等,及时发现真性性早熟,并治疗潜在疾病。 (二)乳房发育不良 乳房的发育与人种,家族遗传,地理环境,生活习惯密切相关。营养丰富,体力劳动,喜好运动的女性,比孱弱,压抑内向,脑力劳动的女性乳房发育好。 其病因:先天遗传因素是主要原因,后天乳房发育不良原因:如营养不良,厌食,素食,偏食,消瘦或减肥过度,青春发育期性格内向,束胸,精神抑郁,不好运动等均可导致乳房发育不良。 乳腺发育不良治疗:乳房发育不良使不少女性大为苦恼。但目前国内外尚无最佳丰乳良策,人工丰乳隆胸仍需慎重。根据研究结果,要使发育期的乳房丰满起来,需要遵循以下四个原则: 一是多吃肉,避免素食,偏食,保证动物蛋白,动物脂肪的摄入量。 二是多运动,尤其是上肢运动和扩胸运动。 三是乳房按摩。 四是内服外用天然中药,或吃对丰乳有利的食品,例如,核桃仁,木瓜,葛根粉,牛奶,豆浆,红枣,花生,腰果等。最好不用激素类药物,尽管市面上很多种丰乳产品,说不含雌激素类物质,但还是慎用为好。
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科2803人已读 - 精选 广东医科大学附属医院预约攻略
一、广东医科大学附属医院预约 1、现场、电话预约 服务地点:门诊十一楼客户服务部 预约热线:0759-2369336 服务时间:8:00-12:00,14:30-17:30 周一至周五 2、网上预约 广东医科大学附属医院官网:http://www.gdmuah.com 服务时间:全天24小时 3、诊间预约 就诊后直接在诊室预约复诊时间 服务时间:开诊时间 4、自助机预约 门诊各楼层自助服务机办理诊疗卡、预约、挂号、缴费、充值、查询等业务。 服务时间:7:00-19:00 5、微信预约 扫描微信二维码或者在微信公众号中搜索“广东医科大学附属医院”公众号
 黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科8641人已读
黎思毅 副主任医师 广东医科大学附属医院 血管甲状腺乳腺外科8641人已读 - 精选 2017 版 WHO 甲状腺肿瘤分类解读
甲状腺书院 2018-05-17转载自中华病理学杂志 2018 年 4 月第 47 卷第 4 期作者:刘志艳 周庚寅 Kennichi Kakudo Alfred KY Lam引 言 2017 版 WHO 内分泌肿瘤分类根据肿瘤的病理、临床及基因学特点, 对内分泌肿瘤的分类进行了全面的更新 [1]新版 WHO 中甲状腺肿瘤分类总体可分为上皮性肿瘤非上皮肿瘤和继发肿瘤三大类 (表 1),其中最重要的进展在于甲状腺滤泡上皮细胞起源的高分化肿瘤,乳头和滤泡良性和恶性分类的更新 [1], 并新增加了一组甲状腺交界性肿瘤 嗜酸细胞肿瘤从滤泡性肿瘤中剔除,成为一组独立的病变 低分化癌诊断标准进一步明确间变和鳞状细胞癌之间的相关性,其他如涎腺胸腺和腮弓衍生物罕见肿瘤等也有描述本文就甲状腺滤泡上皮细胞起源的肿瘤分类的重要变化做一简要介绍【一】甲状腺交界性肿瘤 (新增)新版 WHO 引入了甲状腺交界性 ( intermediate,borderline) 肿瘤的概念,使甲状腺肿瘤谱系得以完善 [1-2] 原甲状腺透明变梁状肿瘤被重新归类为交界性肿瘤,此外还包括以下两组病变 [2]1. 恶性潜能未定的肿瘤 (新增):恶性潜能未定 (uncertain malignant potential,UMP) 的甲状腺肿瘤,为伴有可疑包膜或脉管浸润的包裹性或境界清楚的甲状腺滤泡生长模式的肿瘤 [3],不关注甲状腺乳头状癌 ( papillary thyroid carcinoma, PTC) 细胞核特点 并根据是否具有 PTC 细胞核特点, 将其进一步分为两类:(1) 恶性潜能未定的滤泡性肿瘤 (follicular tumor,uncertain malignant potential,FTUMP),指缺乏 PTC 细胞核特点的 UMP(2) 恶性潜能未定的高分化肿瘤 ( well differentiated tumor,uncertain malignant potential,WTUMP),指具有明确或者不确定性 PTC 细胞核特点的 UMP除外了包膜脉管浸润的 WTUMP 为具有乳头样核特征的非浸润性甲状腺滤泡性肿瘤 ( noninvasive follicular thyroid neoplasm with papillarylike nuclear features,NIFTP)可疑包膜浸润为肿瘤细胞浸润包膜但未穿透 (有或无蘑菇样; 图 1) 当包膜厚且不规则时更有意义, 但必须除外细针穿刺假象图 1 恶性潜能未定的高分化肿瘤,可疑包膜浸润 HE 低倍放大新版中将广基范围内肿瘤细胞顶起纤维结缔组织被膜 (穹顶样) 时, 同样定义为可疑包膜浸润 当血管间隙内肿瘤细胞巢缺乏内皮细胞被覆和相关血栓、纤维结缔组织内肿瘤细胞巢与血管接触,考虑到底是早期血管浸润还是纯粹肿瘤细胞巢和血管时, 为可疑脉管浸润 (图 2 )图 2 恶性潜能未定的滤泡性肿瘤,可疑脉管浸润,血管内肿瘤细胞巢表面未见血管内皮被覆 HE 中倍放大 右上角为中间方框放大图WTUMP 的免疫组织化学表达谱类似滤泡型 PTC,提示两者可能有关 [4] 而 FTUMP 则往往被诊断为可疑滤泡性肿瘤UMP 预后很好, 目前仅有 2 例 FTUMP 发生远处转移的报道 [4-5]2.NIFTP(新增):定义为具有 PTC 细胞核特点的非浸润性滤泡生长模式的甲状腺滤泡性肿瘤,具有极低度恶性潜能 在欧洲和北美国家,NIFTP 约占所有甲状腺癌的 10%~20%[6], 而在亚洲发病率相对较低 [4,7],男女比例约为 1:3 ~1:4,发病年龄跨度较大,多数在 40~60 岁之间 [8-9] 临床表现为无症状、可移动的包块,肿瘤较大的话可引起局部压迫症状,B 超示界清的均匀低回声结节大体上,NIFTP 为具有完整包膜或界清的肿瘤,切面灰白质韧,出血囊性变等少见,通常直径 2~4 cm 组织学上, 诊断 NIFTP 必须满足以下 4 条:(1) 包膜完整,或界限清楚;(2) 缺乏浸润;(3) 滤泡状生长模式;(4) PTC 细胞核特点,细胞核评分主要依据以下 3 点:细胞核大小和形状;核膜不规则度;核染色质特点 [10]诊断 NIFTP 细胞核评分必须 ≥ 2 分 (图 3,4) [8,10] 除此之外,NIFTP 必须除外>1% 真性乳头、沙砾体、肿瘤性坏死高核分裂象 (≥ 3 / 10 HPF) 及其他细胞特点 (如>30% 实性/梁状/ 岛状生长方式) 等 [10]NIFTP 常见的基因学改变是 RAS 突变、PPARG 和 THADH 基因融合, 偶见 BRAF V601E 突变,但一般无 BRAF V600E 突变 生物学行为上 NIFTP 类似于滤泡腺瘤,完整切除肿瘤后 15 年内复发和转移率低于 1%[8],但若切缘阳性可致肿瘤复发 [11]图 3 具有乳头样核特征的非浸润性甲状腺滤泡性肿瘤 (NIFTP) 低倍镜所见,包膜完整,或界限清楚,缺乏浸润,滤泡状生长模式 HE 低倍放大图 4 NIFTP 高倍镜所见,甲状腺乳头状癌细胞核特点,细胞核增大,拥挤,核膜不规则,染色质透明,毛玻璃核,细胞核评分为 3 分 HE 高倍放大【二】PTC 的更新旧版 WHO 对 PTC 的定义为显示向滤泡细胞分化的证据,并具有明确 PTC 细胞核特点的恶性上皮性肿瘤 新版 WHO 在此概念的基础上,强调 PTC 通常为浸润性,诊断 PTC 需具备乳头浸润或 PTC 细胞核特点新版 WHO 在旧版的基础上对 PTC 组织学类型进行了较大幅度的更新,新增了包裹型、鞋钉型 更新了微小乳头状癌、滤泡型、弥漫硬化型、高细胞型、柱状细胞型、嗜酸细胞型、透明细胞型、Warthin 样型等,其中对滤泡型和高细胞型更新较大 原实性型改为实性/梁状型,原筛状型改为筛状/桑葚型;原 PTC 伴结节性筋膜炎样间质改为结节性筋膜炎样型 原 PTC 伴梭形细胞和巨细胞改为梭形细胞型 去掉了 PTC 伴鳞状细胞癌或黏液表皮样癌(1) 包裹型:新版 WHO 增加了包裹型,是指具有典型 PTC 细胞学特点,具有完整的纤维包膜、也可有局灶浸润的 PTC(图 5),约占所有 PTC 的 10%[12], 预后良好,可出现局部淋巴结转移,但血道转移罕见,5 年生存率几近 100%[13],需与滤泡腺瘤伴乳头状增生鉴别,后者无 PTC 细胞核特点图 5 包裹型甲状腺乳头状癌低倍镜所见,典型乳头状癌,完整的纤维包膜 HE 低倍放大(2) 鞋钉型 ( hobnail variant):新版 WHO 新增了鞋钉型 PTC[5,14-15],定义为超过 30% 的肿瘤细胞具有鞋钉细胞特点 该型仅占所有 PTC 的不到 2%,为侵袭型[16-17] 组织学上表现为复杂的乳头或微乳头结构 (图 6),嗜酸性胞质的细胞围绕在乳头周边,核位于顶端而非基底部,核质比不高,细胞黏附性消失,沙砾体不常见[18],坏死、核分裂象、脉管侵犯及腺外侵犯、复发和远处转移常见 [16,19] 免疫组织化学显示不同程度的甲状腺球蛋白 (Tg)CK7CK19HBME1 阳性,甲状腺转录因子 (TTF) 1 阳性,超过 25% 的细胞核 p53 阳性,Ki67 阳性指数平均 10% BRAF V600E 突变最常见,其次是 TP53 突变 [20-22]图 6 鞋钉型甲状腺乳头状癌,组织学上表现为复杂的乳头或微乳头结构,嗜酸性胞质的细胞围绕在乳头周边,核位于顶端而非基底部,核质比不高, 细胞黏附性消失 HE 中倍放大(3) 甲状腺微小乳头状癌 ( papillary microcarcinoma):新版中尽管提到曾有提议将之命名为「微小乳头状肿瘤 ( papillary microtumour)」[23],但仍沿用微小乳头状癌的概念,特指直径<1 cm 的 PTC 总体预后良好,无病生存率为 93% 尸体解剖中的发现率约 5.6%~35.6% 但也有报道称微小乳头状癌可表现为恶性生物学行为,尤其伴有 BRAF 基因突变者(4) 滤泡型 (follicular variant):新版 WHO 将滤泡型 PTC 主要分为两个亚型:浸润型 (非包裹性) 和浸润性包裹型,其中浸润型最常见,与经典型 PTC 特征多有类似将非包裹型滤泡型 PTC 归类为浸润型滤泡型 PTC 的原因为:① 其中某些肿瘤在甲状腺内存在多发病灶、具有经典型 PTC 特点;② 其生物学行为与经典型 PTC 接近,以颈部淋巴结转移率高最为明显;③ 淋巴结转移经常有乳头结构;④ 肿瘤细胞角蛋白的表达与乳头状癌而非滤泡腺癌相似浸润性包裹型 PTC 包膜和脉管浸润的判定标准参见甲状腺滤泡腺癌 (follicular thyroid carcinoma,FTC) 判定标准 [10]另外尚有 2 种罕见亚型,一是旧版 WHO 中巨滤泡型 PTC 不再是独立的一型,而归类为滤泡性甲状腺乳头状癌的罕见亚型之一另一种为弥漫或多结节型,在该型中,整个甲状腺被肿瘤弥漫浸润,不形成明显肉眼可见的结节,该型侵袭性强,预后较经典型 PTC 略差(5) 高细胞型 (tall cell variant):旧版 WHO 将超过 50% 的肿瘤细胞高度 3 倍于宽度的 PTC 定义为高细胞型,新版中主要有两点更新,一是将高细胞特点肿瘤细胞的比例降为 30%;二是肿瘤细胞高度定为 2 到 3 倍于宽度,将高细胞亚型标准放宽 (图 7) 肿瘤好发于中老年 (平均 50~57 岁),体积较大 (直径常> 5 cm),易腺外播散 (42%)、局部复发 (58%)、远处转移 (17%) 和较高病死率 (25%) [24] 组织学上癌细胞单行排列,核位于基底,胞质丰富,常呈嗜酸性 即使没有腺外侵犯 [25]、高细胞的比例不足 30%,预后仍较经典型 PTC 差,故应该在诊断中注明其比例该型 BRAF 和 TERT 基因突变比率均较高图 7 高细胞型甲状腺乳头状癌,肿瘤细胞高度定为 2 到 3 倍于宽度 HE 中倍放大(6) 梭形细胞型 (spindle cell variant):用于 PTC 伴有 5%~95% 梭形细胞化生者 这些梭形细胞本质上为上皮,可以表达 CK 和 TTF1 梭形细胞与出血和含铁血黄素无关、非甲状腺细针穿刺部位的反应性改变 该型与间变性癌的鉴别诊断包括细胞温和、缺乏核分裂象和坏死【三】甲状腺滤泡性肿瘤对 FTC 进行重新分组 原甲状腺滤泡性肿瘤中的嗜酸细胞肿瘤,因具有独特的基因谱、临床治疗反应等而作为独立的分类1. 甲状腺滤泡腺癌:新版 WHO 中将 FTC 分为 3 组:微小浸润型包裹性血管浸润型和弥漫浸润型 有关包膜浸润,新版中明确指出,肿瘤细胞/滤泡浸润至邻近正常甲状腺组织时,常可见到少许反应性纤维带 (图 8),以避免漏诊图 8 甲状腺滤泡腺癌包膜浸润,肿瘤细胞/滤泡浸润至邻近正常甲状腺组织时,常可见到少许反应性纤维带 HE 低倍放大FTC 血管浸润的范围和预后相关,同时,新版中强调,FTC 很少侵犯淋巴管,淋巴结转移同样罕见 因此包裹性滤泡型肿瘤诊断中如查见淋巴管侵犯,应重新考虑滤泡型 PTC、而非 FTC 的诊断 该结论提示,原本诊断为 FTC 伴淋巴管侵犯和/或淋巴结转移的病例,应为浸润性包裹性滤泡型 PTC<4 个血管浸润的预后要好于广泛浸润者 弥漫浸润型 FTC 弥漫浸润至整个甲状腺和甲状腺外软组织 并强调单纯血管浸润并非「弥漫浸润」,但广泛血管浸润者预后差新版 WHO 保留了旧版 FTC 的透明细胞型,新增了印戒细胞型、黏液型、肾小球样生长方式的 FTC、梭形细胞型类似腺样囊性癌的 FTC、腺脂肪瘤、梭形细胞型;并将旧版嗜酸细胞型 FTC 归入到嗜酸细胞肿瘤中 其中 TERT 基因突变者预后差 FTC 放射性碘治疗有效2. 甲状腺滤泡腺瘤:甲状腺滤泡腺瘤的定义无明显修订,约 30% 伴有 RAS 基因突变,以 NRAS 外显子 61 最为常见 PTEN 错构肿瘤综合征患者和 Carney 综合征患者易患滤泡腺瘤 新版 WHO 保留了伴乳头状增生的腺瘤、伴怪异核的腺瘤、透明细胞腺瘤、印戒细胞腺瘤;原毒性 (高功能) 腺瘤改为高功能 (毒性、热) 腺瘤、原脂肪腺瘤新增腺脂肪瘤的同名词 新增了其他滤泡腺瘤,包括:富于脂质的滤泡腺瘤因服用四环素导致的黑色腺瘤,以梭形细胞为主的腺瘤等 去除胚胎性腺瘤 去除嗜酸细胞腺瘤并归入嗜酸细胞肿瘤分类中【四】嗜酸细胞肿瘤嗜酸细胞肿瘤指滤泡上皮细胞起源的包裹性肿瘤,包括嗜酸细胞腺瘤和嗜酸细胞癌,两者均要求嗜酸细胞占 75% 以上 包膜和脉管浸润的判定标准与滤泡性肿瘤一致 嗜酸细胞肿瘤中可伴有钙化,通常位于滤泡腔内,非同心圆层状,更多见于嗜酸细胞腺瘤嗜酸细胞癌与 FTC 不同,除血道转移外,可转移至颈部淋巴结 有时颈部血道转移可呈多结节状 实性/梁状生长模式、滤泡结构少见、灶性小细胞,提示恶性可能 直径>4 cm 的肿瘤,出现灶性肿瘤性坏死、核分裂象增加、灶性小细胞,被认为是低分化嗜酸细胞癌,此时肿瘤往往不表达 Tg 和 TTF1嗜酸细胞肿瘤线粒体性 DNA 突变较 FTC 多见,其基因图谱不同于其他类型甲状腺癌,RAS 基因突变和 PAX8 /PPARG 基因重排发生率低 部分遗传综合征,如 Cowden 综合征患者嗜酸细胞肿瘤患病风险增加嗜酸细胞癌对抗放射性碘治疗【五】低分化癌新版 WHO 低分化癌的诊断标准依据 2007 年都灵共识 [26],包括:(1) 滤泡上皮细胞起源的癌(2) 实性、梁状、岛屿状生长模式(3) 缺乏 PTC 细胞核特点(4) 具有以下 3 条中至少 1 条:扭曲核 (即 PTC 细胞核去分化)、10 个高倍镜视野 ≥ 3 个核分裂象、肿瘤性坏死该标准同样适合低分化嗜酸细胞癌的诊断 新版强调侵袭性 PTC 和 FTC 如具有典型分化特征 (PTC 细胞核特点、乳头或者滤泡),不应诊断为低分化癌 低分化癌的分子生物学改变包括 RASBRAFALKTP53TERT 等 5 年生存率约 60%~70% 放射性碘治疗反应差以上是新版 WHO 组织学分类中甲状腺肿瘤分类的主要变化,最重要的是提出了甲状腺交界性肿瘤的概念,并进一步明确了分化型甲状腺癌中的一些侵袭型和非侵袭型,对甲状腺肿瘤的基因图谱更为明确 肿瘤诊断标准的更新,对病理医师提出了更高的要求,我们应该及时了解新的分类及其临床意义,立足临床、并不断发现新问题、善于总结,以更好的服务于临床实践为促进甲状腺疾病患者身心健康,促进患友之间的交流,王培松主治医师创建“甲状腺疾病患友会”,因目前群里人数较多,需要首先扫描下方二维码添加“群管理员”,之后由王培松博士的手下工作人员即“群管理员”手动将您添加到群里面。注意:“群管理员”不是王培松医生本人,群里不提供病情咨询。王培松医生公众号开通啦,诚邀您关注我的公众号,与您一同分享甲状腺诊治最新进展。扫描二维码或者长按下方二维码加关注。谢谢!王培松医生网上工作站二维码
王培松 副主任医师 吉林大学第一医院 甲状腺外科6774人已读 - 精选 急性下肢动脉栓塞治疗决策探讨
一、引言:急性下肢动脉缺血(Acute Limb Ischemia,ALI)主要包括动脉栓塞(Arterial Embolism,AE)和动脉血栓形成(Arterial Thrombosis,ATE)。两种病理过程相辅相成,密不可分的,临床表现为动脉栓塞或血栓形成的远端组织缺血。栓塞栓子通常来源于心脏和主动脉附壁血栓的脱落,动脉栓塞后会导致栓塞远端血栓形成。所以,治疗急性下肢动脉栓塞必须从栓子脱落和血栓形成的两方面入手,缺一不可。二、历史:1628年,Harvey作了有关动脉阻塞的文献报道;1854年Virchow命名为Embolus;1895年Sabanyer实施了动脉栓子切除术;1911年Lahey报道动脉栓子切除术获得成功;1916年肝素出现;1936年肝素应用于临床;1963年Fogarty医师首次应用球囊导管取栓,此球囊导管命名为Fogarty取栓导管,使得动脉栓塞手术得以推广;2000年后出现了腔内治疗急性下肢动脉缺血的报道,包括血管腔内超声溶栓、腔内吸栓及微导管溶栓法等(1)。三、现况:1、心血管源性的栓子仍是急性下肢动脉栓塞的主要来源,但医源性栓塞的发病率在逐年升高。复习文献,心血管源性的下肢动脉栓塞率为86%-91%, 其中随着动脉硬化患者发病率的增高,由冠心病导致的动脉栓塞比例在上升,由其并发症所导致的栓子脱落已升至首位,约60-70%。据Panetta T报道:20%的急性下肢缺血患者是急性心肌梗塞引起,且在3-28天(平均14天)前有心脏症状出现;另有报道动脉栓塞患者中64%有心电图的改变(2)。 随着心脏血管手术和介入治疗的广泛开展,医源性栓塞的发病率也在逐年上升。Sharma报道:45%动脉粥样硬化斑块脱落的栓子是由医源性引起的。在一组7621例行冠脉介入手术的患者中,有0.5%的患者出现肉眼可见的动脉血栓样碎屑(3);Lin等回顾性研究了493例病人置入565枚主髂动脉支架,发现动脉粥样栓塞的发生率在1.6%(4);1957年Thurlbeck和Castleman第一次认识到大血管手术后发生的动脉粥样硬化斑块栓塞,他们研究发现主动脉瘤手术后死亡的病人中,75%尸检发现有动脉粥样栓塞,其中一半的病人死于动脉粥样栓塞或者是死亡的主要原因(5);Doty等回顾性分析18402例心脏手术的病人,发现尸检中0.2%的病人有动脉粥样栓塞。其中急性动脉栓塞发生在股总动脉的约为34%。(6)2、应用Fogarty球囊取栓仍是当前治疗急性下肢动脉栓塞的主要方式,手术成功率显著提高,但患者术后存活率并无明显改善。自从1963年Fogarty首先采用了球囊导管经股动脉施行腹主动脉和髂动脉栓子取栓术后,这种明显简化和微创的手术方法就被广泛的使用。据汪忠镐院士报道:他在1969年至1974年起使用自制球囊导管和Fogarty动脉取栓导管取栓,使治疗急性动脉栓塞的救肢率由37%提高到90%以上,其中发病6小时内取栓者均获成功(7)。但因许多因素会影响取栓术的结果,使得患者术后存活率并无显著提高。Blaisdell曾复习35篇文献,其中报道的死亡率:14篇为15-24%;10篇为25-29%;11篇为30-48%;平均死亡率38%(8)。上海中山医院总结1963年12月至1984年12月,收治周围动脉栓塞43例,死亡率27.9%。吴庆华教授指出:我国自20世纪70年代就开始使用此项技术,但高危患者的死亡率未见明显下降,仍高达10%-25%(9)。3、手术干预结合抗凝溶栓的综合性治疗已成共识。美国对周围动脉闭塞性疾病的抗栓治疗指南建议:a、患者患有急性动脉栓塞或血栓形成,建议立即全身抗凝与肝素使用。患者在接受手术取栓,建议长期抗凝,服用维生素K拮抗剂全身抗凝与肝素使用。b、小于14天血栓形成或栓塞性疾病的患者,建议动脉内溶栓治疗期间的时间,实现血运重建。但此方法对于有心肌坏死和缺血性神经损害的患者存在风险。 这个指南建议倾向于减少单纯的手术干预治疗,而采用小手术干预+抗凝溶栓综合性治疗,来避免急性下肢动脉栓塞治疗中主要并发症的发生(10)。这与汪忠镐院士提出的KISS( Keep it simple and safe) 原则,即“选取治疗方法时既要简单又要安全”,是一致的。四、建议:1、明确病因:鉴别是血栓形成,还是栓子脱落导致血管阻塞后继发的血栓形成。鉴别血栓形成还是栓子栓塞,对于是否采用取栓手术干预至关重要。因为单纯的血栓形成特别是新鲜血栓,用球囊导管取栓往往不尽如人意,而栓子用球囊导管的效果很确切(11)。一般而言,急性动脉栓塞和血栓形成在病因和临床上都有明显的区别:动脉栓塞在发病前没有动脉机能不全的症状,有明确的栓子来源(心房纤颤、心肌梗塞等),突然发生组织缺血临床表现,常常对侧肢体脉搏正常,没有慢性缺血的体征;血栓形成在发病前有间歇性跛行史或静息痛,没有明确的栓子来源,发病缓慢,病史长达数日或数周,缺血较严重,常伴有对侧肢体脉搏消失,具有慢性缺血的阳性体征(12)。栓塞的栓子总是堵塞在与其直径相匹配口径血管部位,然而先后在栓子的远端和近端继发血栓形成,由于栓子和继发血栓的密度不同,应用B型超声,术前辨别血栓与栓子,评估动脉阻塞的部位和干预的程度,术中评判栓子去除是否完全的标准(13、14)。2、评估分级:为手术干预提供决策依据。 缺血严重程度对选择处理策略是最重要的因素,也影响治疗的结果。必须在病人住院或进行影像学检查前对缺血程度进行分类。持续性疼痛、感觉缺失、足趾肌肉无力都是判断病人肢体是否处于丧失危险中的最重要特征。肌肉僵直、痛觉异常、被动运动疼痛都是严重缺血的晚期征象,预示组织坏死。(表-1)分类感觉肌力动脉Doppler静脉Doppler描述/预后I.正常5级可闻及 >30mmHg可闻及无即刻危险II足趾正常或减退5-4级通常不可闻及可闻及迅速治疗可挽救III减退不仅限于足趾2-3级通常不可闻及可闻及血管再通救肢,组织再灌注不可避免IV广泛感觉丧失1-0级通常不可闻及不可闻及组织坏死、神经永久损伤,需截肢表-1 急性肢体缺血的临床分类a、缺血严重程度的评估:I、II级下肢缺血:下肢皮肤没有发绀,足趾可自由活动。 评估急性肢体缺血时,使用连续多普勒主要是检测踝部血流压力指标,多普勒血流信号的定性分析很少有用,ABI是一个很重要的指标。III、IV级下肢缺血与I、II级下肢缺血的区别在于感觉受损及检测不到踝部血流压力。肢体可以通过正常运动功能的存在与否划分为II级临界危险和III级非常危险。其与IV级不可逆性坏死的区别在于静脉多普勒检查结果的性质不同。在不可逆性坏死的区域,通常检测不到静脉血流信号(15、16、17)。b、处理对策:I级的下肢缺血不需要立即手术,可以进一步观察。II、III级的下肢缺血需要紧急手术或溶栓治疗。后者更费时且推荐用于临界危险状态。肢体处于非常危险时必须尽可能快地手术治疗,常常施行取栓术。IV级不可逆坏死则暗示患肢不可挽救,应直接截肢而不要尝试恢复血流。腓肠肌及足部肌肉运动功能丧失是急诊外科治疗的指证(18、19、20)。3、及早及时干预:对于急性下肢动脉栓塞而言,6小时内是干预的最佳时机。 Shumacker等分析腹主、髂、股和腘动脉栓塞后,下肢总存活率75-82.5%,其中发病14-24小时内,肢体存活率67%,12小时以内手术者,肢体存活率81%,6小时以内手术者,肢体存活率95%(21)。 急性下肢动脉栓塞的栓子是由血栓、血小板纤维素样物质、或者胆固醇结晶组成。成分单一或者联合组成。滞留在动脉内的栓子会立即引起炎性反应,导致多形核白细胞和嗜酸性白细胞浸润。开始发病时只是缺血性阻塞这种机械现象,这种病理改变造成动脉间的炎症反应。初始阶段持续几天到几周,随后多形核白细胞、粒细胞、巨噬细胞和多核巨细胞的炎症浸润。炎性细胞的浸润导致动脉壁的增厚和纤维化的发生(22、23、24)。在此种状态下施行手术干预,虽可以使得血管再通,但由于血管内膜已经损坏,容易发生继发血栓,导致新的缺血开始,更何况靶器官已经存在不可逆的损伤。汪忠镐院士早先的建议:对于急性下肢动脉栓塞而言,一旦明确干预指证,越快越好,6小时内是干预的最佳时机。4、最小损伤:中小动脉结构和敏感度的不同导致干预程度方法的不同。 栓子是顺着大动脉血流到达与其直径相同的动脉处导致栓塞,栓塞的部位最为常见的是中小动脉。中小动脉中层的主要结构是平滑肌故又称为平滑肌动脉,血管平滑肌细胞的活动受外来神经支配或受扩散到各细胞的激素影响,事实上,中小动脉平滑肌细胞数目的不同,针对各种原因导致的神经体液刺激敏感度也不同。膝下动脉更易因各种外界刺激而导致动脉痉挛,远端组织有效血液灌注量进一步降低,加重组织缺血(25)。 我们的建议是,对于急性下肢动脉栓塞取栓范围为股浅动脉至腘动脉近端为宜,只要疏通了股浅动脉对环关节网的血供,即可认为达到了手术的目的。膝下动脉取栓需持谨慎态度,血管极易发生痉挛和机械性损伤动脉内膜,一旦引起炎症刺激导致的动脉痉挛和血栓形成,后果是灾难性的。Sadek等评估了从2002年11月至2008年2月85例膝下型急性动脉栓塞的患者,采取单纯手术取栓与非取栓手术腔内治疗的结果比较,结果表明:膝下动脉栓塞多层次腔内治疗的通畅率及肢体救助率高于单纯取栓手术治疗,取栓次数少和时间短的病例疗效好于取栓次数多和时间长的病例(26)。5、综合治疗: 手术只是应急措施,避免肢体的急性缺血坏死,治愈率及生存率的提高要靠综合治疗。 Zatevakhin等分析了499例主动脉和下肢动脉急性血栓形成的病例:第一组患者在住院的24小时内行血运重建(n=146),第二组则是保守治疗以及24小时后手术的患者(n =353)。在第一组中,缺血程度I级保留肢体存活率为91.5%,IIA, IIB,IIIA期的保留肢体存活率分别为48.5%,76.5%和12.5%。第二组中单独使用保守措施的患者中,I级和Ⅱ级患者的治疗有效率仅有38%,剩下的患者需要进一步施行血运重建手术或截肢,其手术结果疗效和第一组患者比较要糟糕得多,截肢的数目相差2倍。因此,紧急血供重建手术是治疗下肢动脉急性血栓形成的首选(27)。但同时,Baláz等研究表明:球囊导管取栓手术可以使得急性缺血患者的血运重建,是否能完全彻底取出血栓仍存在不确定性,残留在血管内的血栓往往会导致血运重建远期疗效不佳和相关组织损失的风险增加。如果还有证据表明仍有残余血栓,可以选择溶栓术等综合措施进一步治疗。结果表明:溶栓术结合使用机械血栓清除后急性血管闭塞的患者是安全和有效的方法(28)。Limtungturakul S等也有同样的研究,他们回顾66例急性肢体缺血溶栓治疗,用溶栓导管直接在闭塞动脉里溶栓治疗急性肢体缺血或旁路移植血栓形成,成功率为92%的,但在70岁以上老年患者中出血性中风的发病率较高(4.5%)(29)。 Rutherford RB提出了针对急性下肢动脉栓塞处理三个建议:(1)血栓清除、导管溶栓或不经皮机械粉碎去除血栓,(2)清除潜在的动脉病变导致的血栓,(3)继续抗凝治疗和观察(30)。作者认为,急性下肢动脉缺血可发生于任何年龄,任何部位,根据病史,发病情况和常规临床检查,基本可确定患者缺血的病因主要是栓子栓塞还是动脉血栓形成。急性下肢动脉缺血后患者症状的轻重,取决于动脉栓塞(血栓形成)的位置、程度、包括继发血栓形成的多少,栓塞部位周围的侧支循环多寡以及对全身影响等因素有关。对急性下肢动脉栓塞患者而言,一般选用去除血栓的方法包括球囊取栓,抽吸血栓等机械方法而不需要常规使用溶栓药物;对动脉血栓形成的患者,通常需要采用综合措施和各种有效的方法包括纤溶溶栓,机械粉碎血栓,超声消融血栓,支架移植术或球囊成形术等技术。数年前曾遇一例老年房颤患者,急性下肢动脉栓塞后15天来医院就诊,高热伴心脏衰竭,下肢组织广泛性缺血坏死,经积极治疗和综合判断认为,患者已失去截肢保命的机会。总之,急性下肢动脉缺血的早期诊断和治疗是降低致残率和病死率关键之关键。参考文献1、Ouriel K. Acute limb ischemia. In “Vascular Surgery”. 5th Edi. RB Rutherford WB Saunders Company New York, 2000: 813-8212、Panetta T, Thompson J, Talkington C, et al. Arterial embolectomy: A 34 year experience with 400 cases. Surg Clin North Am, 1986,66: 3393、Eggebrecht H, Oldenburg O, Dirsch O, et al. Potential embolization by atherosclerotic debris dislodged from aortic wall during cardiac catheterization: histological and clinical findings in 7,621 patients. Catheter Cardiovasc Interv. 2000;49:389-394.4、Lin PH, Bush RL, Conklin BS, et al. Late complication of aortoiliac stent placement—atheroembolization of the lower extremities. J Surg Res. 2002;103:153-159.5、 Thurlbeck WM, Castleman B. Atheromatous emboli to the kidneys after aortic surgery. N Engl J Med. 1957;257:442-447.6、 Scolari F, Bracchi M, Valzorio B, et al. Cholesterol atheromatous embolism: an increasingly recognized cause of acute renal failure. Nephrol Dial Transplant. 1996;11:1607-1612.7、汪忠镐。《黄家驷外科学(第46章:周围动脉疾病)》。人民卫生出版社。2008年10月第7版:11968、Blaisdell FW, Steele M, Allen RE. Management of acute lower extremity arterial ischemia due to embolism and thrombosis. Surgery. 1978 Dec; 84(6):822-8349、吴庆华。急性肢体动脉栓塞的手术治疗和注意事项。中国中西医结合外科杂志。2007,13(5):430-43310、Antithrombotic therapy for peripheral artery occlusive disease. American College of Chest Physicians evidence-based clinical practice guidelines (8th edition).Guideline Summary NGC-666911 、褚光平,蔡敬铭,肖亿,刘强。急性下肢动脉栓塞的治疗方法比较。临床医学, 2006 年26卷09期12、Lamotte M, Annemans L, Bridgewater B, Kendall S, Siebert M. A health economic evaluation of concomitant surgical ablation for atrial fibrillation. European journal of cardio-thoracic surgery, 2007 Nov;32(5):702-10.13、Yuan Y, Giger ML, Li H, Suzuki K, Sennett C. A dual-stage method for lesion segmentation on digital mammograms. Medical Physics, 2007 Nov;34(11):4180-93.14、王玉敏。彩色多普勒超声在下肢动脉疾病诊断中的应用。中国医学创新,2009 年6卷14期15、吴章敏,吴庆华,陈忠,邓鸿儒,杨宝钟。536例肢体动脉栓塞的治疗经验。中华普通外科杂志,2008 年23卷06期16、Canova CR, Schneider E, Fischer L, Leu AJ, Hoffmann U. Long-term results of percutaneous thrombo-embolectomy in patients with infrainguinal embolic occlusions.. International angiology, 2001 Mar;20(1):66-7317、Donaldson MC, Whittemore AD. Thromboembolism from occult subclavian arterial stenosis during chemotherapy for breast carcinoma.. Archives of Surgery, 1995 Feb;130(2):224-618、Timaran CH, Stevens SL, Grandas OH, Freeman MB, Goldman MH. Influence of hormone replacement therapy on the outcome of iliac angioplasty and stenting. Journal of vascular surgery, 2001 Feb;33(2 Suppl):S85-9219、Callens S, Florence E, Philippe M, Van Der Planken M, Colebunders R. Mixed arterial and venous thromboembolism in a person with HIV infection. Scandinavian Journal of Infectious Diseases, 2003;35(11-12):907-8.20、Cowan KN, Lawlor DK. Sudden onset of paraplegia from acute aortic occlusion: a review of 2 cases and their unique presentation. The American Journal of Emergency Medicine, 2006 Jul;24(4):479-81.21、Shumacker HB Jr. David M. Hume Memorial Lecture: better early than late. Am J Surg. 1982 Aug;144(2):170-9.22、Bartholomew JR, Olin JW. Atheromatous embolization. In: Young JR, Olin JW, Bartholomew JR, eds. Peripheral Vascular Diseases. 2nd ed. St. Louis: C.V. Mosby; 1996.23、Mittal BV, Alexander MP, Rennke HG, Singh AK. Atheroembolic renal disease: a silent masquerader. Kidney Int. 2008;73:126-130.24、Modi KS, Rao VK. Atheroembolic renal disease. J Am Soc Nephrol. 2001;12:1781-1787.25、Giles TD, Sander GE, Nossaman BD, Kadowitz PJ.Impaired vasodilation in the pathogenesis of hypertension: focus on nitric oxide, endothelial-derived hyperpolarizing factors, and prostaglandins. J Clin Hypertens (Greenwich). 2012 Apr;14(4):198-205.26、Sadek M, Ellozy SH, Turnbull IC, Lookstein RA, Marin ML, Faries PL. Improved outcomes are associated with multilevel endovascular intervention involving the tibial vessels compared with isolated tibial intervention. J Vasc Surg. 2009 Mar;49(3):638-43; discussion 643-64427、Zatevakhin II, Zolkin VN, Gorbenko MIu. Angiol Sosud Khir. Acute thrombosis of lower-limb arteries: contemporary approaches to therapeutic decision making. 2010;16(2):135-8.28、Baláz P, Rokosny S, Chlupác J, Janousek L, Adamec M. Intraarterial peroperative thrombolysis in therapy of the acute limb ischemia Rozhl Chir. 2011 Jan;90(1):55-58.29、Limtungturakul S, Wongpraparut N, Pornratanarangsri S, Tresukosol D, Ruansetakit C, Mutirangura P, Rungtiwa P. Early experience of catheter directed thrombolysis for acute limb ischemia of native vessels and bypass graft thrombosis in Thai patients. J Med Assoc Thai. 2011 Feb;94 Suppl 1:S11-8.30、Rutherford RB. Clinical staging of acute limb ischemia as the basis for choice of revascularization method: when and how to intervene. Semin Vasc Surg. 2009 Mar;22(1):5-9.
汤敬东 主任医师 复旦大学附属浦东医院 血管外科7428人已读 - 精选 甲状腺癌的靶点治疗现状
甲状腺癌的基因突变和难治性甲状腺癌的靶向药物 甲状腺癌分为三类: 分化型甲状腺癌(DTC) 占甲状腺癌总数的90%以上,包括乳头状甲状腺癌(PTC,75-80%)和滤泡状甲状腺癌(FTC,5-10%),这类癌细胞源自上皮甲状腺细胞,在外观和行为的某些方面同正常细胞类似。此类甲状腺癌预后较好,通常根据疾病的分期和风险级别确定治疗和处理方式。甲状球蛋白(Tg)可判断所有分化型甲状腺癌组织是否被成功清除。 甲状腺髓样癌(MTC) 占所有甲状腺癌的5-7%,起源于甲状腺的C细胞,分为散发型和家族型两类,前者占约80%,后者则可能伴发高钙血症和肾上腺肿瘤。MTC 如果能在扩散前得到确诊,治疗和控制会比较容易。该类型甲状腺癌患者需要基因检测,重点是RET原癌基因。放射性碘治疗不适用于治疗甲状腺髓样癌。 甲状腺未分化癌(ATC) 仅占甲状腺癌总数的1-2%,高发年龄为60岁以上,常伴发其他类型甲状腺癌。这种最罕见的甲状腺癌侵袭性非常强,容易向颈部及其他部位扩散。放射性碘治疗效果差。 如能及早发现,甲状腺癌的治疗效果通常很好,特别是分化良好的甲状腺癌(DTC),长期生存率约为95%。但癌症持续存在或复发比率高达30%,且复发可能发生在首次治疗数十年后,因此应终生随访检测以防复发。 甲状腺肿瘤的突变基因 BRAF基因点突变 BRAF编码丝氨酸-苏氨酸激酶,其由RAS蛋白激活并转运结合到质膜后可以改变细胞的位置。甲状腺癌BRAF基因通过点突变而被激活,其中99%为BRAF V600E突变。BRAF与淋巴结转移,甲状腺外扩散,疾病晚期(III期和IV期)、癌复发、RAI-R、密切相关。 RET/PTC基因重排 RET基因在甲状腺髓样癌中与种系或者体细胞突变最为密切,而甲状腺乳头状癌也可能在第10号染色体上存在隐匿RET/PTC1及PTC3基因重排。RET/PTC基因变异与年龄或辐射暴露而患癌相关,预后与淋巴结转移相关,变异与肿瘤的低分化或未分化不相关。 RAS点突变 RAS基因包括HRAS、KRAS、NRAS及特定密码子核苷酸置换,与信号转导关系密切,介导从酪氨酸激酶到G蛋白偶联受体到MAPK和PI3K-AKT效应器的信号通路,调节细胞的分化、增殖和凋亡。 RAS的突变可以使其与GTP(密码子12、13)的关系更加密切,或抑制自动催化的GTPase(密码子61)的功能。这两种机制都会持续、异常地激活下游的MAPK和PI3/AKT信号通路,继而导致肿瘤的发生。甲状腺肿瘤通常存在NRAS第61位密码子点突变或者HRAS第61位密码子点突变。 RAS在甲状腺良恶性肿瘤都存在,且与肿瘤惰性及侵袭性临床病程相关,其可作为癌细胞亚型的一个标记,显示形态学分化良好但已有潜在转移及去分化的癌灶。 甲状腺肿瘤的治疗 甲状腺癌治疗的第一步通常是手术,用于清除全部或者大部分甲状腺癌,有利于防止癌症复发或转移。许多分化型甲状腺癌患者还需要接受放射性碘(I-131或RAI)消融治疗,以清除手术无法切除的分化性甲状腺癌组织,及可能转移到其他部位的甲状腺癌细胞。 对于全部或部分甲状腺切除的患者,需要进行甲状腺激素替代或补充治疗。而未分化型甲状腺癌还可接受外防射治疗。 放射性耐受(RAI-R)是甲状腺癌治疗中的一个严重问题,在分化型(DTC)和未分化型(ATC)的甲状腺癌以及至少30%的甲状腺髓样癌(MTC)病例中发现相同的问题。 在最近大多数临床试验和Meta分析中均表明,新的分子靶向药物对RAI-R及手术不能治愈的甲状腺癌的疗效显示广阔前景。酪氨酸激酶抑制剂(TKI)作为放射耐受时的新选择,开辟了代表甲状腺癌靶向治疗的新时代。 难治性甲状腺癌 虽然绝大多数DTC患者可以通过手术、放射性碘(radioactive iodine,RAI)治疗、TSH抑制三步曲的治疗获得长达30年的无疾病生存期,但是仍有一部分DTC患者在治疗过程中肿瘤细胞形态和功能出现退行性变化,出现失分化,摄碘能力下降或者丧失,无法从放射性碘治疗中获益,称为放射性碘难治性DTC(RAI-refractory DTC,RAIR-DTC)。此类患者生存时间大大缩短,平均生存期仅为2.5~3.5年,10年生存率仅为10%。 靶向治疗 靶向治疗是特异性地靶向某些突变基因,或者异常蛋白,对正常细胞损伤较小。目前FDA已批准4种靶向治疗药物用于甲状腺癌多靶点激酶抑制剂(TKI)。 莫特塞尼(Motesanib) Motesanib(AMG706)是一种有效的口服多激酶抑制剂,靶向作用于VEGF-1/2/3、PDGF、KIT及RET受体,同时具有抗血管生成及抗肿瘤活性。 一项motesanib的II期临床试验中,93名进行性、局部晚期或转移性、RAI抵抗的DTC(61% PTC, 18% HTC, 16% FTC)患者接受治疗。ORR(无CR)为14%,67%(n = 62)具有SD作为其最佳反应,35%的患者维持SD 24周或更长时间。在同一II期临床试验中,91例MTC患者(84%散发MTC)接受motesanib治疗,只有2%(n = 2)实现了PR,而81%具有SD。 阿昔替尼(Axitinib) Axitinib是一种强效选择性第二代VEGFR-1/2/3抑制剂。2008年一项II期临床试验中,60名患者(50%PTC,25%FTC,18%MTC和3%ATC)中的18名患者(30%)报告PR, 23名患者(38%)SD超过16周,中位PFS为18.1个月。 最近发表的对同一队列患者的长期分析,中位OS为35个月,中位PFS为15个月。另一项II期临床试验中,52例转移性或局部晚期不可切除的MTC或RAI抵抗的DTC中,中位OS为27.2个月,PFS为16.1个月,ORR为35%(18 PR),35%具有16周或更长的SD。尽管数据看起来令人鼓舞,但是没有对该药物进行进一步的研究。 凡德替尼(Vandetanib) Vandetanib对VEGFR-2/3,表皮生长因子受体(EGFR)和RET的具有有效的抑制活性。 在III期临床试验中(包含331例进展的局部晚期或转移性MTC患者),vandetanib对比安慰剂组明显延长PFS(30.5个月 vs 19.3个月;HR,0.46;95% CI,0.31-0.69;P
王嘉陵 主任医师 中国人民解放军总医院第一医学中心 耳鼻咽喉头颈外科1.2万人已读





