史丽医生的科普号
- 精选 一天五餐,有效减重
“一天五吃”,具体怎么吃呢? 第一吃 07:00,主食:1个煮鸡蛋,1杯脱脂牛奶,一碗杂粮粥;肉:(无),菜/水果:适量蔬菜。 注意:不吃早餐易变胖!长期空腹不吃早餐,一旦再进食,身体就会不舍得浪费食物中的营养成分,易致午餐或晚餐食量增加且身体吸收能力更好,易变成脂肪储存在体内。 第二吃 10:00,加餐:“爆浆水果”,如:蓝莓、草莓、树莓、葡萄。 上午加餐时,大约进食150克爆浆类水果以及三块纤维饼干,既可以减轻饥饿,也能够防止脂肪堆积。 所谓“爆浆水果”,就是那种放入嘴里一咬,果汁会溢出的浆果类食物。如:蓝莓、草莓、树莓、葡萄,它们含有丰富的白藜芦醇,白藜芦醇作为多酚化学物之一,有帮助人体燃烧脂肪的作用。 第三吃 12:00 主食:粗粮1~2两; 肉:适量红肉; 菜/水果:青菜,豆腐 午饭时主食以1~2两的粗粮为主,辅以适量肉类(半个手掌的大小,一个手掌的厚度)、蔬菜。但需要注意,肉类的烹调过程中,应避免酱汁和淀粉,因为它们会刺激胰岛素分泌,让你的减肥前功尽弃! 第四吃 16:00 加餐:一杯豆浆或藜麦 下午4点,是最容易让人有饥饿感的时间。专家建议,下午用一杯豆浆或藜麦(杂粮)饮品为自己加餐是不错的选择,它们能够为人体补充足够的优质蛋白。 第五吃 19:00 主食:粗粮1~2两 肉:少量白肉、海鲜(或豆腐250g) 菜/水果:青菜250g 晚餐应以清淡为主,因为晚餐后人们不会再有比较大的体力活动,此时再摄入过量的食物,这些热量很容易转变成脂肪储存下来。
史丽 主任医师 河北北方学院附属第一医院 内分泌科2148人已读 - 精选 糖尿病患者吃什么?吃多少?
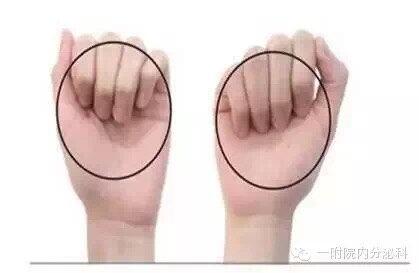
对于不少想健康饮食朋友来说,各种计算方法掌握起来很麻烦。下面,为大家介绍一个“手掌法则”。利用自己的双手,就可以基本确定每日所需食物的量了。这种方法虽然不是特别精确,但却非常实用。 1.主食、水果的量:拳头量; 如馒头、花卷、米饭等,相当于自己1.5至2个拳头大小的淀粉类食物;水果,则相当于1个拳头大小(如图)。尽量不要喝稀粥、八宝粥、面糊等熬制食品(容易引起饭后血糖高),粗粮和细粮一样计算重量,粗粮(例如莜面)也不能吃的过量。无糖食品也应计入主食总量中,不能随便吃无糖食品。禁止食用纯糖食品如饮料、白糖、红糖、蜂蜜等。市场上所谓“无糖食品”实际上是“无蔗糖食品”。其中的甜味是甜味剂的味,不是糖,但制作食品所用粮食中的淀粉,馅中的豆沙,奶中原有的乳糖仍可转变成葡萄糖,如果食用市售无糖食品应对应减少相应食物,无糖食品不能随便当做零食吃,甜味剂是非糖食品,一般不会升高血糖,但也需吃后测血糖来证实。甜味剂不能作为低血糖时的急救食品。 当血糖尚未控制好时暂不要吃水果,当血糖控制达标时(血糖
 史丽 主任医师 河北北方学院附属第一医院 内分泌科1751人已读
史丽 主任医师 河北北方学院附属第一医院 内分泌科1751人已读 - 就诊指南 有没有一种糖尿病不需要注射胰岛素?
有没有一种糖尿病不需要注射胰岛素? ——聊聊神奇的特殊类型糖尿病 15岁的小女孩,每天注射4针胰岛素,共46单位胰岛素,空腹血糖8-10mmol/l,早饭后2小时9-12, HbA1c 8.3% ,谁能相信注射如此大量胰岛素都难以控制的血糖,竟然在换成半片小药片后,空腹血糖可以控制在5.0mmol/l,早饭后2小时6.4,HbA1c 6.1%。原来这是我科诊断的第一例青少年发病的成人糖尿病(MODY):通过详细询问病史,发现小女孩的妈妈和姥姥都是在40岁左右患糖尿病,考虑不能排除单基因糖尿病,于是给予基因检测,明确诊断为MODY3。这种糖尿病的治疗特点为对胰岛素不敏感,而对磺脲类促泌剂敏感,所以诊断明确后完全可以停掉口服药,由此可见正确的分子遗传学诊断可以提供更合理的治疗方案。 青少年发病的成人糖尿病(MODY)只是众多特殊类型糖尿病的一种,根据世界卫生组织(WHO)1999年糖尿病病因学分型体系,糖尿病包括1型糖尿病、2型糖尿病、其他特殊类型糖尿病和妊娠糖尿病。特殊类型糖尿病虽然发病率低,却远较另外3型糖尿病复杂,是除这3型外所有糖尿病的总称,种类繁多,粗分为八大类。具体病因学分类如下: 1.胰岛β细胞功能的基因缺陷:包括MODY3,第12号染色体肝细胞核因子1α(HNF-1α)基因突变;MODY2,第7号染色体葡萄糖激酶(GCK)基因突变;MODY1,第20号染色体HNF-4α基因突变;线粒体基因突变及其他。 2.胰岛素作用的基因缺陷:包括A型胰岛素抵抗、矮妖精貌综合征、Rabson-Mendenhall综合征、脂肪萎缩性糖尿病和其他。 3.胰腺外分泌疾病:包括胰腺炎、创伤/胰腺切除术、胰腺肿瘤、胰腺囊性纤维化病、血色病、纤维钙化性胰腺病等。 4.内分泌疾病:包括肢端肥大症、库欣综合征、胰高血糖素瘤、嗜铬细胞瘤、甲状腺功能亢进症(甲亢)、生长抑素瘤、醛固酮瘤等。 5.药物或化学品所致糖尿病:如吡甲硝苯脲(一种毒鼠药)、喷他脒、烟酸、糖皮质激素、甲状腺激素、二氮嗪、β肾上腺素受体激动剂、噻嗪类利尿药、苯妥英钠、干扰素α等。 6.感染:如先天性风疹、巨细胞病毒等。 7.不常见的免疫介导糖尿病:如僵人综合征、抗胰岛素受体抗体(B型胰岛素抵抗)、胰岛素自身免疫综合征等。 8.可能与糖尿病相关的遗传性综合征: 如Down综合征、Klinefelter综合征、Turner综合征、Wolfram综合征、Friedreich共济失调、Huntington舞蹈病、Laurence-Moon-Biedel综合征、强直性肌营养不良症、卟啉病、Prader-Willi综合征等。 在临床诊治工作中,如此众多种类的特殊类型糖尿病有一些共同的特征和线索,然而常见的糖尿病类型中也存在一些特殊的表现,而特殊类型糖尿病也有一些非典型的表现,这些都给我们的临床诊治工作带来挑战。随着基因测序技术的迅速发展,单基因糖尿病不断取得突破性进展,正如文章开头的病例,基因检测不再只是为了验证,而是能诊断并指导患者的临床治疗和改善预后。因此,对于那些基因诊断可以改变治疗和预后的糖尿病,更是意义重大,那么哪些患者需要完善基因检测呢?对于具有以下临床信息的患者,推荐进行分子遗传学检测:(1)所有在出生6个月内被诊断为糖尿病的新生儿,少数患者可能会在6~12个月发病,均建议立即行基因检测以确定有无新生儿糖尿病(NDM)(2)新生儿期有高胰岛素性低血糖症;(3)在儿童期或者成年早期发病,但又不具有典型的T1DM和T2DM的临床特征,如前者缺乏自身免疫抗体阳性的证据,而后者,非肥胖,缺乏其他 代谢疾病的特征,且家族多代(三代以上)高血糖或糖尿病史(提示可能存在常染色体显性遗传模式);(4)在非肥胖的T2DM 患者中,轻度的、非进展的空腹高血糖(5.5~8.5 mmol / L),HbA1c持续稳定在 5.6%~7.6%;(5)诊断T1DM5年后,仍有部分胰岛β细胞功能保留,胰岛素需要量低,血清及尿C肽在正常范围或稍偏低;(6)合并有胰腺外病变(先天性心脏病、胃肠道缺陷、脑畸形、视力听力异常、严重腹泻、肾脏发育异常或其他自 身免疫性疾病);(7)伴有与肥胖程度不符合的显著黑棘皮病表现,可伴有高甘油三酯等脂代谢异常表 现;(8)肌肉发达且伴有不寻常的脂肪分布,如中央脂肪堆积,四肢脂肪缺乏。 总之,我们相信,随着基因测序以及其他分子遗传学技术的进展,今后必将有更多的特殊类型糖尿病亚型从传统的T1DM、T2DM以及妊娠期糖尿病这三种类型中分出来。正确的分子遗传学诊断可以避免不必要的药物治疗,正确的分子遗传学诊断可以提供更合理的治疗方案,如果有以上临床信息的患者可以到一附院内分泌科就诊,我们的团队将发现、筛查疑似人群,通过基因检测,在分子遗传学水平明确糖尿病病因,对您进行个体化治疗并进行综合管理,给您更加合理的治疗方案,协助您改善生活质量、减少并发症、延长寿命。
 史丽 主任医师 河北北方学院附属第一医院 内分泌科2人已购买
史丽 主任医师 河北北方学院附属第一医院 内分泌科2人已购买 - 就诊指南 肥胖是一种病,得治!
肥胖是一种病,得治! 11岁的博文小朋友今天出院了,作为主治医生的我很开心,而且值得欣慰的是孩子从入院诊断2型糖尿病,肥胖症,随机血糖22.8mmol/L这样一个很严重的病情,经过我们合理的饮食,减少体重,给予四针胰岛素强化降糖治疗后,仅仅用7天时间,孩子体重减轻5斤,胰岛素全部停掉,仅仅口服几片二甲双胍,血糖就能控制在5mmol/L,也就是说孩子这么小得糖尿病纯粹是因为肥胖……肥胖真的本身就是一种病,它不仅仅在于评判美与不美的标准,而是关系健康的重要问题。 那么肥胖的人都容易得哪些病呢? (1)心血管疾病:比如高血压、冠心病等。 (2)内分泌系统疾病:比如多囊卵巢综合征、女性月经紊乱,性腺功能减退等。 (3)代谢异常:比如糖尿病、血脂紊乱、高尿酸血症、脂肪肝等。 (4)呼吸系统疾病:比如肺功能异常、睡眠呼吸暂停等。 (5)骨骼疾病:比如骨质疏松、痛风性关节炎、以及因为体重太大骨头都承受不了了病情而产生的骨性关节炎等。 (6)消化系统疾病:如胆囊炎与胆石症与胰腺疾病。 除此之外,肥胖还会增加18种癌症风险,BMI每增加5,子宫内膜癌、食管腺癌等18种肿瘤的风险就会相应升高。 肥胖有这么多危害,那么如何判断自己是否属于医学上所说的肥胖呢? 最简单的方式就是测量腰围:成人男性在85cm以下,成年女性80cm以下为正常。再准确些,可以使用体重指数(BMI)来计算。体重指数(BMI)= 体重(kg)÷身高的平方(m?),目前我国成人体重正常的BMI是介于18.5-23.9,BMI小于18.5为低体重,在18.5-27.9之间为正常;介于24-27.9为超重,BMI大于28为肥胖。 说了这么多,那么到底如何减肥呢? 科学减肥=少吃+多动,当然,为了体现我们的专业和体贴,请看一附院内分泌科肥胖专家门诊。请相信我们,我们的减重Team将为您提供科学健康的减重方案,助您“享瘦一生”。
史丽 主任医师 河北北方学院附属第一医院 内分泌科2人已购买 - 医学科普 您想不想成为糖尿病逆转的幸运儿?
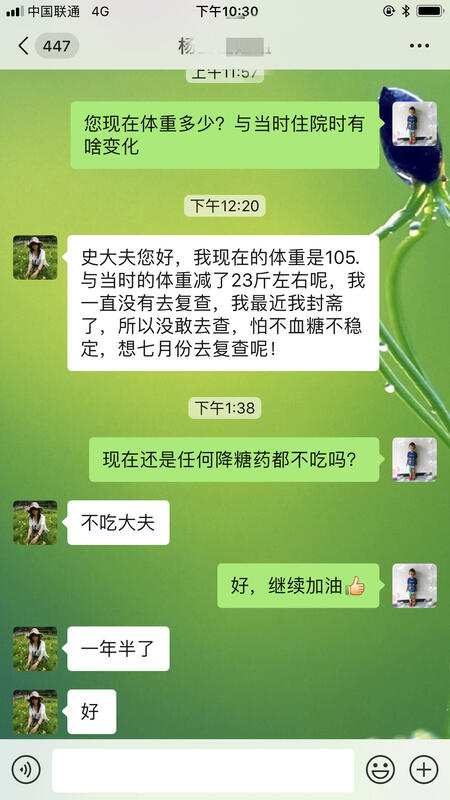
如果有一台时光机,我希望回到从前,逆转我的人生……长期以来,2型糖尿病被认为是一种无法治愈的疾病,得了糖尿病,意味着这辈子都离不开降糖药了,更严重的,甚至需要终生注射胰岛素,不仅如此,到了糖尿病中晚期,糖尿病并发症会如影随形地跟着你,你可能会肾衰竭、截肢、双目失明……逆转糖尿病成为每一个糖友的梦想! 什么是糖尿病逆转?目前医学界还没有对逆转有一个公认的准确定义。但从科学角度讲,糖尿病逆转是指在没有应用降糖药的前提下,检查糖化血红蛋白正常,进行OGTT试验提示糖代谢与胰岛功能均恢复正常或接近正常。通俗点说,就是不吃降糖药,不打胰岛素,只要通过控制饮食等生活方式干预,血糖可以保持正常值。 如何逆转糖尿病? 英国埃尔郡北部的Isobel Murray今年65岁了,她非常幸运得参加了一项著名的临床研究并奇迹般实现了糖尿病的逆转。我们听听她的故事:“在这项研究开始之前,我患2型糖尿病三年了。我的药的种类越来越多,但是我的病情却越来越严重了。”招募Murray的时候,她毫不犹豫地参加了,结果令人振奋,她说:“当医生们告诉我,我的胰腺功能正常了,这感觉太奇妙了。我不再认为自己是糖尿病患者。我是获得了疾病逆转效果的幸运儿!” 那么读者朋友一定感兴趣了,这是一项什么样的研究呢? 这就是2017年刊登在国际顶级医学期刊《柳叶刀》上的英国的著名DiRECT研究,研究者们招募了大约 300 余人,这些人在过去 6 年中都曾被诊断过为 2 型糖尿病,且没有用胰岛素治疗。而且,他们的体重指数 BMI 都在 27~45 kg/m2 之间(按 WHO 标准,BMI ≥ 25 kg/m2 即为超重)。然后,研究者将这群人随机分为两组:干预组:通过严格的饮食控制体重,同时停用降糖药和降压药;对照组:不做任何干预,维持原来的治疗方案。结果让人震惊:研究者们通过观察记录这群人的体重和血糖情况发现,他们的这种饮食控制,让干预组平均体重下降了 10 公斤,甚至有 24% 的人体重下降了 15 公斤以上! 46%的糖友实现了糖尿病逆转。其中,减重超过15公斤的患友,2型糖尿病缓解率可达86%!他们的结果表明,仅仅通过饮食干预就可以彻底改变我们对2型糖尿病的认知和治疗方法,这种疾病并非科学家们认为的终身慢性疾病。 也许您会觉得这些研究毕竟是针对西方人的,那么我们看看身边的例子: 例1: 河北北方学院第一医院内分泌科首例减重逆转糖尿病明星的故事: 乔先生,男,37岁,门诊就诊时空腹血糖18.8mmol/l,体重89kg, HbA1c 12.2%,尿常规:尿糖2+,酮体3+。经过逆转管理方案坚持执行6个月,体重减少19kg,空腹血糖5.3mmol/l,早饭后2小时7.5-7.8 mmol/l。(视频) 例2: 范阿姨患病8年不打针不吃药 64岁张家口女性居民范阿姨,2011年因2型糖尿病,糖尿病性酮症入院,门诊就诊时空腹血糖19.5mmol/l,尿常规:尿糖3+,酮体3+。经过逆转管理方案坚持执行3个月,目前已经有8年不打胰岛素和不吃任何降糖药了(图片)。 例3: 杨大姐成功告别降糖药 杨大姐今年51岁了,2017年门诊就诊时空腹血糖20.21mmol/l,早饭后2小时HI(血糖太高,血糖仪难以读出数值), HbA1c 13.1%,尿常规:尿糖3+,酮体2+。因2型糖尿病,糖尿病性酮症入院,经过逆转管理方案坚持执行6个月,4年内体重降低23斤,目前已经有1年半未打胰岛素和吃降糖药了。(图片)。 这样的病例还有很多很多,经常会看到复诊的患者眉开眼笑地来“报喜”。“史大夫,我又减了3公斤。”“我停降血糖药物3年,血糖很稳定。”“我已停降血糖药物5年了,指标都很正常,是不是算治愈了?”等等。 为什么体重减轻能逆转糖尿病呢? 原来,胰腺周围堆积的脂肪会给器官中控制血糖水平的β细胞带来压力,使它们停止生产足够的胰岛素,从而导致血糖水平失控。简单来说,通过调整饮食减掉脂肪后,胰腺会恢复正常工作。当然,如果患者又恢复了不健康的饮食方式,这种逆转效果并非永久的,不健康的饮食是导致2型糖尿病的主要原因。 是不是所有的糖尿病患者均能得到逆转呢?大量医学临床研究表明,只要2型糖尿病患者的胰岛β细胞功能尚可,通过有效的治疗手段,是可以逆转的。除1型糖尿病,几乎所有的2型糖尿病都可在终身管理方案里获益。很多糖友,诊断糖尿病很多年,尚不清楚自己的胰岛功能如何,其实胰岛功能很不错,只是体重太大,肥胖严重,胰腺周围囤积的脂肪太多,白白打了好多年的胰岛素。 所以广大的糖友朋友们,如果您想成为糖尿病逆转的幸运儿?有志者事竟成!请加入我们的逆转糖尿病管理,让我们一起努力,让糖尿病逆转不是梦!
 史丽 主任医师 河北北方学院附属第一医院 内分泌科8人已购买
史丽 主任医师 河北北方学院附属第一医院 内分泌科8人已购买





