张传怡医生的科普号
- 医学科普 超声异常指标的临床咨询
脉络丛囊肿脉络丛是脑室内产生脑脊液的地方,通常存在于侧脑室,第3.及第4.脑室。脉络膜内的薄壁囊肿称为脉络丛囊肿。 临床诊断及表现:脉络丛囊肿大多位于一侧脉络膜内,囊肿可是单发也可是多发。如果囊肿阻碍脑脊液循环可以导致脑室扩张。脉络丛囊肿多数在28周前自然消退,一般无临床意义。在产前超声诊断检查时,脉络丛囊肿也容易获得。 预后:单纯性脉络丛囊肿预后很好,不引起任何症状和体征,和染色体异常关系不确切。但是当脉络丛囊肿合并下列情况时,染色体异常风险明显增高,往往需要介入性产前诊断。 1.如果合并其他部位异常,特别是多发畸形,颜面,肢体,心血管系统,中枢系统,泌尿系和胃肠道等畸形或者nt增厚肠管回声增强,肾盂增宽等。 2.血清生化学指标提示高风险。 3.年龄大于等于35岁,或者既往分娩过,染色体异常患儿者。 脑室扩张定义:脑室扩张指任何孕周下,B超提示侧脑室后角轴性测量值达到或超过10mm。脑室扩张,仅仅是脑室系统扩张,但不伴有脑室内压力增大。 胎儿脑室扩张的发病率,约占妊娠总数的0.5‰-1.5‰。 病因:继发于中枢神经系统异常的指标,也可以是其他系统发出异常的信号。脑室扩张的主要原因是胎儿染色体非整倍体疾病,中脑导水管狭窄,胼胝体发育不良和dandy-walker 畸形等。 超声表现随着孕周的增长,周围脑组织会随之增长,但是正常的脑室内经线相对恒定。脑室扩张会出现明显的超声现象。评估脑室大小的最常用方法是测量胎儿大脑中线平面的脑室内径线。正常脑室内径线平均值为7.6加减0.6mm,当大于10mm表明存在脑室扩张。 临床处理:建议侧脑室扩张的胎儿孕期应定期检查脑室增宽的情况,必要时进行CT和核磁检查。除了上述检查,可以动态观察脑室扩张情况外,还可以明确是否合并其他颅脑畸形,并且应予以测量并评估予染色体异常的相关性。同时详细检查有无合并其他结构畸形或遗传标志物。1.建议进行染色体核型分析。2.由于侧脑室扩张也与胎儿宫内感染有关,建议行torch病毒感染筛查。3.建议行核磁检查,以协助除外中枢神经系统病。 心室内点状强回声定义:胎儿心室内点状强回声是心室内出现点状强回声,直径1-6mm,可以单发也可以多发,多发生于左心室。心室强回声仅是1个声像图表现而不是一种心脏畸形,更不是一种心脏异常诊断。 发生机制,心内强回声点的发生机制虽不完全清楚,但目前有以下几种解释:一心室内腱索增厚形成的强回声反射;二乳头中央矿物沉积;三可能是乳头肌内冠状动脉末梢分支早期缺血性改变。四可能是乳头肌腱索不完全穿孔,这种穿孔可以是正常心房心室发育过程中的一种变异,随着妊娠月份的增强,多数强回声点境界模糊不清,缩小甚至消失。 临床意义:心室内强回声点,染色体异常的发生率约为:1-5%。 心室内强回声点合并胎儿异常的机会是20%-24%,其中包括染色体异常,无解剖结构异常4%-19%。染色体异常合并其他部位异常17%-19%以及染色体正常的胎儿畸形63%-78%。 需介入产前诊断的:1.合并心内心外其他结构异常者或合并有其他染色体异常,超声软指标者如肠管回声增强,脑室扩张,肾盂增宽的;2.血清生化学指标提示高风险;3.年龄大于等于35岁,或既往分娩过染色体异常患儿者。 肾盂扩张定义肾盂内球形或椭圆形无回声区5mm小于等于直径小于10mm。测量方法在胎儿肾盂水平横切面测量最大前后径正常,测值小于5mm。 病因有孕妇大量饮水,黄体酮增高,肾盂输尿管连接处狭窄或闭锁,膀胱输尿管反流,输尿管囊肿输尿管异位连接等。 临床意义:肾盂扩张前后径大于15mm高度,提示梗阻性病变可能。产后手术率较高,肾盂扩张前后径在10-14mm者发生肾脏病理情况者亦较高。肾盂扩张前后径在4-10mm范围内许多情况不是病理性的可能为正常或是生理性的,但有严重的泌尿系梗阻,仅表现为轻度肾盂扩张者。例如后尿道瓣膜梗阻可以引起明显的膀胱扩张和输尿管扩张,而肾俞扩张则轻微。 介入产前诊断:一,合并胎儿其他结构异常者或合并有其他染色体异常,超声软指标者如心室强回声,肠管回声增强,脑室扩张等。二,血清生化学指标提示高风险三,年龄大于35岁,或既往分娩过染色体异常患儿者。 肠管强回声和肠管扩张肠管强回声又称胎儿肠管回声增强,肠管回声强度与周围的骨组织回声强度相似或强于骨组织回声。 病因有一,早孕出血;二,染色体异常;三,囊性纤维化合并胎粪性肠梗阻;四,胎儿宫内感染;五,肠梗阻;六其他如重型α-地中海贫血等。 超声诊断分级一级:肠管回声低于骨组织高于肝脏回声,较少合并染色体异常或其他异常,临床意义不大。二级:直肠管回声等同于骨组织回声。三级:直肠管回声高于骨组织回声。 处理办法:一:出血史,最可能的原因似乎是胎儿吞咽血液;二:计算新的唐氏综合征风险值,如高风险建议羊膜腔穿刺进行染色体核型分析,如有羊膜囊穿刺建议保留羊水进行pcr分析病毒;三:感染风险,孕妇血清学torch检查;四:囊性纤维化的风险,父母应进行囊性纤维化的咨询,以及携带者状态的检测,如父母双方均为携带者,下一步进行羊水DNA检测。五:宫内生长受限的风险:于妊娠28-32周动态随访胎儿生长发育情况。 单脐动脉当发现单脐动脉,尤其是伴有胎儿结构异常时,应行胎儿染色体核型分析。 诊断路径:首先除外胎儿染色体异常;其次除外胎儿结构异常,特别是心脏结构异常;最后定期监测胎儿生长,治疗胎儿生长受限。
张传怡 副主任医师 繁昌区人民医院 妇产科1497人已读 - 医学科普 超声软指标
名词解释:超声软指标,又称超声指标是指胎儿超声检查时发现的正常结构图像的变异,不同于结构畸形,因为与染色体异常有一定关联,被用于胎儿染色体非整倍体的筛查。 有依据表明具有高风险因素的孕妇经过产前超声筛查,未发现软指标异常,其胎儿患染色体异常的风险将大大减少。患二十一三体风险下降60%-88%。软指标(+)提示胎儿染色体异常风险增高,但是,超声软指标异常,也经常出现在染色体核型正常的胎儿。 早孕期:NT,三尖瓣返流TR和异常静脉导管血流DV;额上颌面角,颅内透明层,鼻骨发育不良,鼻前皮肤厚度/鼻骨长度比值。 中孕期:鼻骨发育异常,小于3mm,nf增厚大于等于5mm,大于等于6mm,股骨及肱骨短小小于2个,标准差心室内强回声点,肠管回声增强,肾盂轻度分离大于等于4mm,大于等于7mm,脑室轻度扩张,侧脑室宽度10-15mm,脉络膜囊肿单脐动脉。
张传怡 副主任医师 繁昌区人民医院 妇产科4285人已读 - 医学科普 母外周血中胎儿游离DNA筛查
NIPT 适应目标疾病常见的胎儿染色体非整倍体异常(21,18,13) 12-22+6W 受检人群1.血清学筛查显示为常见染色体非整倍体临界风险的孕妇。 2.有介入性产前诊断禁忌症如先兆流产,发热,有出血倾向,感染未愈的,但有产前诊断指征者。 3.就诊时患者孕周20+6周以上,错过血清学筛查最佳时间或错过常规产前诊断时机,但要求降低:二十一三体十八三体十三三体综合征风险的孕妇。 1.产前筛查高风险预产期年龄大于等于35岁的高龄孕妇。 2.孕周小于12周的孕妇。 3.高体重(体重大于100kg的)孕妇。 4.双胎妊娠。 5.合并恶性肿瘤的孕妇。 不适应人群1.染色体异常胎儿分娩史,夫妇一方有明确染色体异常的孕妇。 2.孕期1年内接受过异体输血,移植手术,细胞治疗或接受过免疫治疗等。对高通量基因测序产前筛查与诊断结果将造成干扰的。 3.胎儿影像学检查怀疑胎儿有微缺失微重复综合征或其他染色体异常可能的。 4.各种基因病的高风险人群。 检测后的临床咨询及高风险孕妇的后续处理1.对结果为低风险的孕妇应当提示此检测并非最终诊断,不排除漏检的可能而且不能排除其他染色体疾病。 2.对结果为高风险的孕妇,应当建议其进行后续介入性产前诊断。不应当仅根据本检测高风险的结果,做终止妊娠的建议和处理。 3.试点产前诊断机构,应当负责高风险病历的后续临床咨询和产前诊断,临床咨询率应达百分之百,产前诊断率应达95%以上。 4.如果存在胎儿影像学检查异常,无论该检测结果是低风险还是高风险,都应当对其进行专业的遗传咨询及后续相应诊断服务。
张传怡 副主任医师 繁昌区人民医院 妇产科2658人已读 - 医学科普 唐氏筛查
唐氏筛查名词解释略 唐氏筛查的检测时间段是怀孕15-20周,最佳,时间是16-18周之间。当唐氏筛查风险值超出正常范围时,孕妇需进行羊膜穿刺术。通过羊水检测胎儿染色体,结果正常,才可以最大限度地排除胎儿患唐氏综合征的可能。 唐氏综合症发病机理是第21号染色体发生三体遗传分型,经典型,嵌合型,异位型,异位携带者。 如何进行唐氏筛查唐氏筛查孕妇的月经周期,体质量指数,孕周等有关。在取血检查前应仔细核对孕周。 检测母体血清中AFP,很成功,u E3 提供详细的个人资料,包括出生年月,末次月经,体重,是否患有胰岛素依赖型糖尿病,是否吸烟,异常妊娠史等。双胎妊娠者需注明有独立数据库,三胎以上不适宜。 MOM:是中位数值的倍数,指产前筛查中孕妇个体的血清标志物的检测结果是正常孕妇群在该孕周时,血清标志物浓度中位数的多少倍。 处理大于1/270。阳性。 1.需要确诊是否为唐氏综合征,唐氏筛查结果为高危,仅仅表明胎儿患唐氏综合症的概率高于国际标准值,但并不表示胎儿就一定患有唐氏综合症,所以接下来要进一步确诊,一般采用羊膜腔穿刺或绒毛检查确认。 2.确诊后的处理办法,唐氏综合征目前还没有比较有效的治疗方法,最好是终止妊娠。 3.坚持孕期检查,唐氏筛查可以筛检出60%-80的唐氏综合症胎儿,但是唐氏筛查只能辅助判断胎儿患有唐氏综合症的概率大小,不能确诊胎儿是否患上唐氏综合症。当抽血化验数值偏高时,胎儿患唐氏综合症的概率高。但化验指数正常,也不能保证胎儿肯定不会患病,因此每一位准妈妈都要坚持做孕期检查,准确了解胎儿的发育状况。 4.目前最新的指南认为鉴于高危切割只予1/1000,即风险度介于1/270-1/1000之间的人群,其风险度仍稍高于一般低危人群,称为临界风险或灰区。建议临界风险的孕妇进一步行无创产前胎儿染色体检测的方法,明确胎儿染色体以减少漏筛风险。
张传怡 副主任医师 繁昌区人民医院 妇产科1852人已读 - 医学科普 NT筛查
NT:是颈项透明层,也就是胎儿颈椎矢状,切面皮肤内缘至皮下软组织之间的最大厚度,nt是早期唐氏筛查的诊断依据之一。检查目的是为了在妊娠较早阶段诊断染色体疾病和发现多种原因造成的胎儿异常,如n T大于等于3mm长,提示有不良胎儿结局,重点关注。 胎儿在妊娠11-14周,颈后会出现半流动性蛋白膜,形成颈项透明层。胎儿颈部透明层厚度NT:是指胎儿颈背侧软组织和皮肤之间的厚度,被认为是早期筛查胎儿发育异常的常见,有效,敏感的遗传学超声指标。 NT增厚可能的机制包括心脏功能失调,头部和颈静脉充血,细胞外间质成分转变,淋巴管排泄障碍,胎儿贫血,低蛋白血症及先天性感染等。 因此NT可以作为一项染色体异常的标志物,nt增厚会增加胎儿染色体异常的风险。根据单项NT指标,可筛查出60%-70染色体异常胎儿及约10%的解剖结构异常胎儿。 妊娠10-14周,颈项透明层增厚的胎儿中约10%合并有染色体异常,包括21,18,13三体和TURNER。 此外,胎儿nt增厚与自然流产,胎儿畸形有关,此时胎儿可能并无染色体异常。颈项透明层厚度可以筛查40.56%的胎儿复杂心脏病,胎儿患某些疾病,如早期心功能衰竭,静脉导管出血异常血流信号,双胎输血综合征中的受血儿,珠蛋白生成障碍性贫血纯合子的也可表现为NT增厚。 量度NT的正确技巧应于妊娠第11-13+6周,胎儿头臀长为45-84mm时测量;正中矢状切面图测量;颈部在自然姿势下;尽可能放大头部及上胸,轻微移动游标尺只会改变量度结果0.1mm;游标尺应放在定义NT厚度的界限;在距离最宽的透明地带度量;分辨羊膜;注意颈部会被脐带围绕;应量度最少3次,并记录量度所得的最大数值。 临床上以大于等于2.5mm筛查胎儿染色体异常的灵敏度44.4%,特异度99.3%,假阳性率0.7%,假阴性率55.6%,总符合率99.2%,阳性预测值16.9%,阴性预测值99.8%。 NT是1个超声筛查指标,病理上的原因包括胎儿染色体异常,胎儿心脏大动脉畸形和静脉导管血流异常,淋巴系统排泄失常等。因此遇到nt增厚除染色体问题外,还要关注非染色体问题。除进行相关的介入性产前诊断外,应加强后续超声的筛查,尤其是胎儿心脏结构,必要时需行胎儿超声心动图检查。
张传怡 副主任医师 繁昌区人民医院 妇产科1384人已读 - 医学科普 产前诊断名词解释二
DMD:假肥大性肌营养不良,是最常见的一类进行性肌营养不良症,患病率为每10万分之3.3,占出生男婴的10万分之20-30。为x连锁隐性遗传,主要是男孩发病,女性为致病基因的携带者。通常五岁左右发病,肌萎缩是进行性的,这是本病的特点,预后差。 Cantrell五联征:一种罕见的TB发育畸形,包括五种畸形:1.胸骨裂,胸骨下段缺损;2.膈肌前部半月形缺损;3.心包壁层如与腹腔交通;4.脐上腹壁缺损脐疝;5.心脏畸形。 NT:Michael translucency.是颈透明层,也就是胎儿颈椎矢状切面皮肤内缘至皮下软组织之间的最大厚度。NT是早期唐氏筛查的诊断依据之一。检查目的是为了在妊娠较早阶段诊断染色体疾病和发现多种原因造成的胎儿异常,如NT大于等于3mm,常提示有不良胎儿结局,重点关注。 TTTS:双胎输血综合症:发生在单绒毛膜囊双胎中,发生率为4%-35,在所有双胎妊娠中,发生率为1.6%,是2个胎儿循环之间通过胎盘的血管吻合进行血液灌注,从而引起一系列病理生理变化及临床症状。 核型分析:1个体细胞中,特定数目和形态的染色体,称为核型。对中期细胞显带染色体标本进行染色体计数和带型模式分析称核型分析。
 张传怡 副主任医师 繁昌区人民医院 妇产科1440人已读
张传怡 副主任医师 繁昌区人民医院 妇产科1440人已读 - 医学科普 产前诊断名词解释题
1.出生缺陷:出生缺陷是指孩子出生前在妈妈肚子里就已经发生的形态结构,生理功能异常或代谢缺陷所致的异常。形态结构异常表现为先天畸形;出生缺陷包括无脑儿,脊柱裂,兔唇,四肢异常等;生理功能和代谢异常代谢缺陷常导致先天性智力低下,(俗称呆傻),聋哑等异常。 2.阳性预测值:指筛检试验检出的全部(+)例术中真正有病的例数所占的比例,反应筛检试验结果(+)者,患目标疾病的可能性。 3.Down综合症:唐氏综合症,系21三体综合症,又称先天愚型,是由于染色体异常(多了一条21号染色体)而导致的疾病。60%患儿在胎内早期即流产,存活者有明显的智能落后,特殊面容,生长发育障碍和多发畸形。按照核型分析可将21三体综合征患儿分为三型,其中标准型和异位型在临床上不易区别,嵌合型的临床表现差异悬殊,是正常细胞中所占的百分比而定,可以从接近正常到典型表型。47XX(XY)+21为标准型,患儿体细胞染色体为47条,有一条额外的21号染色体核型为47,xx或xy加21,此型占全部病例的95%。其发生机制系因亲代(多数为母方)的生殖细胞染色体在减数分裂时不分离所致。21三体综合征患儿的主要特征为智能低下,体格发育迟缓和特殊面容。
 张传怡 副主任医师 繁昌区人民医院 妇产科1967人已读
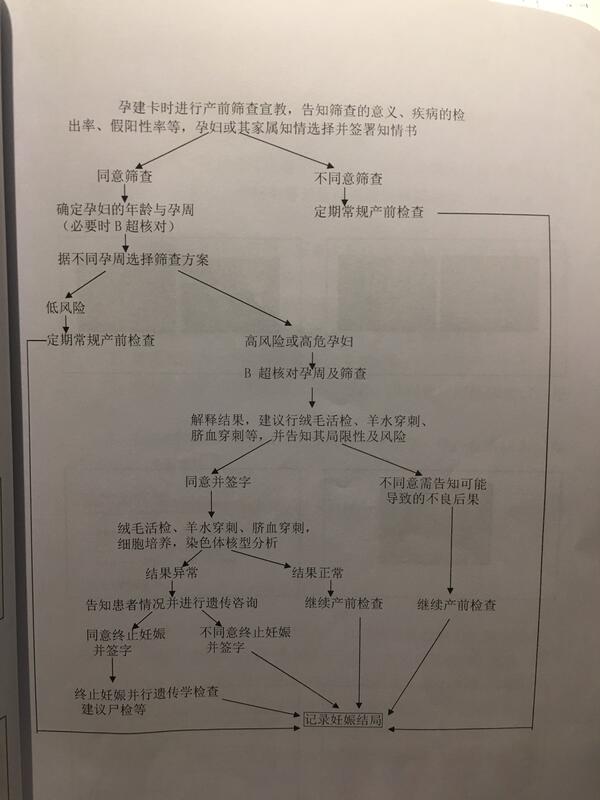
张传怡 副主任医师 繁昌区人民医院 妇产科1967人已读 - 医学科普 产前诊断筛查流程图
之一产前诊断的常规步骤
 张传怡 副主任医师 繁昌区人民医院 妇产科2310人已读
张传怡 副主任医师 繁昌区人民医院 妇产科2310人已读