刘旻谛医生的科普号
- 精选 中央后回功能区海绵状血管瘤切除一例
病史患者王XX,男,49岁,因“头晕伴右侧肢体乏力、麻木10天”入院。 患者于2019-6-26在蹲在地上干活站起后出现头晕,伴右侧肢体乏力、麻木,持续几小时后肢体麻木逐渐好转,仍有右侧肢体麻木,遂急
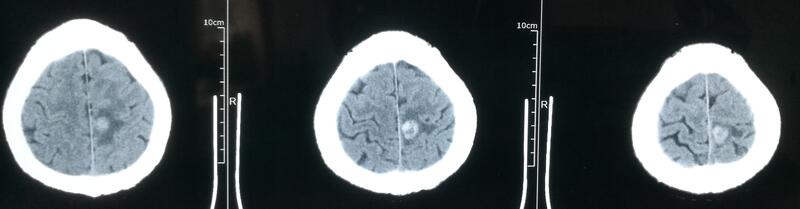 刘旻谛 医师 医生集团-上海 线上诊疗科2567人已读
刘旻谛 医师 医生集团-上海 线上诊疗科2567人已读 - 精选 中枢神经系统淋巴瘤一例及淋巴瘤科普
概况淋巴瘤是血液系统疾病,但有些淋巴瘤也会长在脑子里。比如中枢神经系统淋巴瘤(如上图)。 淋巴瘤是一组起源于淋巴结或其他淋巴组织的恶性肿瘤,可分为霍奇金病(简称HD)和非霍奇金淋巴瘤(简称NHL)两大类,组织学可见淋巴细胞和(或)组织细胞的肿瘤性增生,临床以无痛性淋巴结肿大最为典型,肝脾常肿大,晚期有恶病质、发热及贫血。 临床表现主要是在身体上摸到肿大的淋巴结,早期皆不痛不痒,因此常被人所忽略。大约60%的淋巴癌首先发现在颈部的淋巴结肿大,开始时祇单一肿大,慢慢则数目增加,且越肿大。淋巴癌可发生于全身淋巴组织,如下颔、下颚、前颈部、锁骨上、腋下、鼠蹊部、纵膈腔或腹部动脉旁,有时则发生于脏器引起压迫症状;若发生于胃、小肠或大肠则可能有腹胀、便血、呕吐、腹痛等消化性溃疡或胃肠机能障碍之症状;若淋巴瘤侵犯骨髓,则可能产生脸色苍白、发烧、不正常出血等泛血球减少症,有时在周边血液里可见异常淋巴球出现。 辅助检查对只有深部病变而无浅表淋巴结肿大者,诊断往往较困难,需要借助于辅助检查,介绍如下: 一、活体组织检查 为肯定诊断所不可少的检查方法。一般应选择下颈部或腋部的淋巴结,因颌下及腹股沟部淋巴结常有慢性炎症,影响诊断的准确性。 斜角肌脂肪垫活检,对纵隔或肺部病变有一定诊断意义。 二、纵隔镜检查 纵隔镜可经胸膜外进入纵隔作活检,比较简便安全。 三、下肢淋巴管造影 对腹膜后淋巴瘤的诊断、分期、判断疗效和观察复发方面是一项准确性较高、安全简单和并发症少的检查技术,且在某些方面优于CT和声象图,它能发现正常大小的病变淋巴结内部结构变化。 四、CT、核磁共振和声象图检查 可发现胸内、腹膜后、肠系膜之淋巴结病变及肝脾病变。 五、剖腹检查 可明确脾、肝及腹腔内淋巴结是否受累,为采用放射治疗,确定照射野所必不可少的(病理分期)。如同时作脾切除,还可以避免因脾区放疗对邻近组织器官的损伤。 六、骨髓活检 对诊断和查明病期比骨髓涂片阳性率高。凡血清硷性磷酸酶升高,不能解释的贫血、血小板减少、X片疑有骨侵犯以及Ⅲ期以上病人均应作骨髓活检。 化验检查一、血象 早期一般无特别。贫血见于晚期或合并溶血性贫血者。白细胞除骨髓受累之外一般正常,嗜酸性粒细胞增多,以HD常见。约有1/3HD患者淋巴细胞绝对值减少。浆细胞和Reed-sternberg细胞偶可见于周围血。血小板下降提示有骨髓受累,或继发于脾功亢进。 二、骨髓象 骨髓未受淋巴瘤侵犯之前,一般无异常。在HD的骨髓涂片中找支Reed-sternberg细胞地诊断有价值。这种细胞体积大、直径为15~20μ,胞核大,可为分叶状、双核(镜影细胞)或多核。染色质分布不均、浓集成块。核膜厚而深染。核仁大而园,可达8μ,核仁周围有空晕区。 三、生化检查 血沉加快提示病情处于活动;乳酸脱氢酶升高反映瘤细胞增殖速度快,>500单位/L提示NHL的预后不良。病情进展时血清铜及铁蛋白升高,缓解期则下降;锌与之相反。硷性磷酸酶升高可能有肝或骨骼受累。肝受累者同时可伴有5-核苷酸酶升高。高钙血症提示有骨侵犯,此种变化可出现于X线改变之前。脑脊液β2微球蛋白升高提示有中枢神经系统受累。 四、免疫学异常 HD患者对结核菌素和其他刺激原反应性降低,体外淋巴细胞转化率减低,其程度与疾病的进展有关。体液免疫一般正常,免疫球蛋白通常正常或增高,晚期可减少。NHL的部分患者有体液免疫异常,表现为自身免疫性溶血性贫血、免疫性血小板减少等。Coombs试验阳性,少数患者有单克隆高球蛋白血症。治疗取得缓解的病人,免疫功能可恢复正常。 治疗方法淋巴瘤的治疗,近年来取得了重大进展,HD大部分都可治愈。NHL疗效虽不如HD,但也有部分病例得以治愈。 一、放射治疗 (一)HD的ⅠA和ⅡA可单独采用次全淋巴野照射即病变在膈以上应用斗蓬野(包括纵隔、肺门、双侧颈部、锁骨上和腋窝淋巴结;病变在膈以下采用倒Y野(包括脾,脾蒂、腹主动脉旁、髂部、腹股沟部和股部淋巴结)。根治剂量45Gy/5-6周;预防剂量40Gy/4-5周。ⅠB、ⅡB和ⅢA可采用全淋巴野照射(即斗蓬野+倒Y野)。 (二)NHL低度ⅠA和ⅡA采用扩大野,ⅠB,ⅡB和中度的Ⅰ、Ⅱ期原则上同ⅠA和ⅡA,但放疗后(1月)宜加化疗。根治剂量50~55Gy/5~6击;预防剂量45-55Gy/5-6周。 二、化疗 (一)HDⅢB~V期病例宜用化疗,联合化疗方案MOPP(表5-6-6)6个疗程,完全缓解率可达60~80%,有1/2~1/3病例保持长期缓解,有的长达15年。复发的病人再用MOPP仍有90%患者达到第2次缓解。其他联合方案并不比MOPP优越。但ABVD方案与MOPP无交叉抗药性。如MOPP失败可改用ABVD,此二方案交替治疗12个疗程,可取得较满意效果。而将两方案综合起来形成MOPP/ABV新方案,治疗6个疗程也取得同样疗效。 (二)NHL低、中度的Ⅲ、Ⅵ期和高度恶性的Ⅰ~Ⅳ期病例均宜于化疗,待肿瘤获得缓解后再酌情进行区域性放疗。 三、手术治疗 有以下情况者可行手术根治,再继以放疗和化疗:①局限性体表的结外病变;②消化道淋巴瘤;③泌尿生殖系淋巴瘤;④原发于脾之淋巴瘤。 四、骨髓移植 对恶性程度较高,常规治疗反应不佳或虽有疗效,但有复发者可作自体或同种异基因骨髓移植,但瘤体大且耐药、年龄大于55岁者不宜作骨髓移植。骨髓移植对淋巴瘤的疗效有待评定。 五、单克隆抗体导向治疗 LAK细胞 肿瘤坏死因子、干扰素等疗法正在探索。
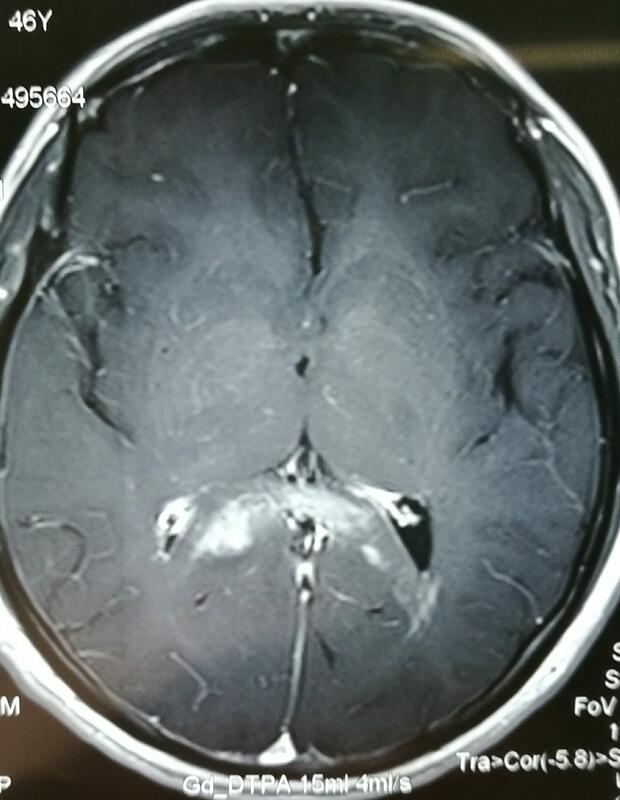 刘旻谛 医师 医生集团-上海 线上诊疗科3625人已读
刘旻谛 医师 医生集团-上海 线上诊疗科3625人已读 - 精选 胼胝体胶质瘤一例
病史回顾1、患者吴XX,女,54岁,因“头痛伴左侧肢体抽搐3月余”入院。 2、患者于3月余前无明显诱因下出现头痛,左侧肢体乏力伴抽搐,无恶心呕吐、意识丧失。2016-9-14至外院查头部MRI:右侧额叶占位,考虑胶质瘤。现为进一步手术治疗至我科,拟“右侧额叶占位”收住院治疗,病程中患者胃纳可、睡眠可、大小便正常。 3、查体:患者一般状况好,神志清,精神好,对答切题,言语流利,遵嘱活动,GCS15分,双瞳等大等圆,直径2.5mm,光反应佳,颈软,无抵抗,眼睑闭合有力,双眼视力、视野粗测基本正常,鼻唇沟对称,无口角偏斜,四肢肌力V级,腱反射正常,双侧巴士征阴性,四肢肌张力不高。 4、辅助检查:头部MRI平扫+增强(2016-9-14 外院):右侧额叶占位,考虑胶质瘤。 5、既往体健,否认”高血压、高血脂、糖尿病“。 辅助检查头部MRI平扫+增强(2016-9-14):右侧额叶占位,考虑胶质瘤。 我作为患者的管床医生,仔细地采集病史,将病史当天就通过微信群汇报给我们的脑外科专家们。专家们仔细阅片后发现这不是一个简单的脑肿瘤,肿瘤位于右侧额叶,累及胼胝体体部,核磁共振不均匀强化并伴有囊变。考虑少突胶质细胞瘤。 我们权威的宋冬雷教授指出:患者肿瘤较大较深,术前行导航磁共振,术中送冰冻切片,明确病变性质。患者术前已经有肢体抽搐的癫痫发作表现,围手术期注意抗癫痫治疗。限期行开颅肿瘤切除。 术前准备完善后,我们在全麻导航下行肿瘤切除术,术中冰冻证实低级别胶质瘤。肿瘤血供丰富,与胼缘动脉和胼周动脉关系密切,粘连很紧,从血管仔细剥离肿瘤,手术顺利结束,术后清醒后复查ct未见明显出血,我陪着病人一路安全返回神经外科重症监护室。 术后CT术后一周,患者恢复如初。完全看不出开过刀,为了感谢还给我们一面锦旗。小结胼胝体胶质瘤手术为首选的治疗方法,术后WHOII级以上的胶质瘤应该1月内辅助放化疗。手术切除范围以保留患者功能的前提下,最大限度的切除肿瘤。术中应该注意保护正常的大血管。
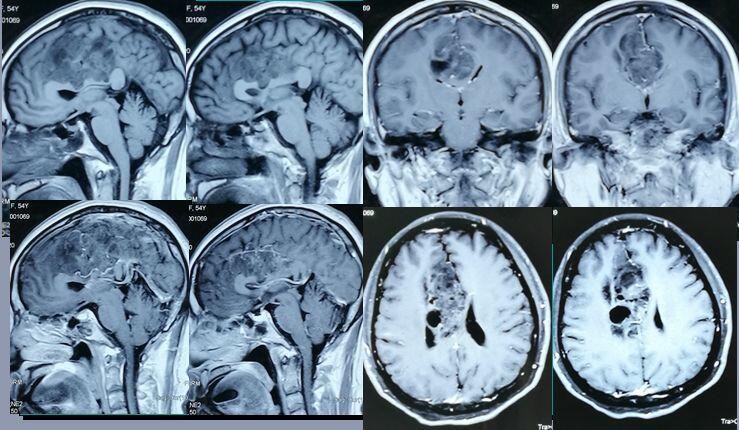 刘旻谛 医师 医生集团-上海 线上诊疗科6884人已读
刘旻谛 医师 医生集团-上海 线上诊疗科6884人已读 - 引用 垂体瘤出院注意事项
1. 经鼻腔蝶窦行垂体瘤手术后的病人,出院后一~二个月内,注意避免用力擤鼻涕,避免挖鼻孔;2. 四~五个月后复查垂体MRI增强扫描,以了解手术情况,并需定期行血内分泌功能检查; 3. 如果鼻腔有少许带血丝的分泌物,可以用呋麻滴鼻液滴鼻,同时适量口服抗菌素(如头孢类);4. 口服强的松(醋酸泼尼松)片,需要逐渐减量,根据病情一般每周减少一片左右,直至逐渐停药,如果减量或停药后出现乏力、精神萎靡、嗜睡、纳差等症状,需要加量或重新服用强的松,很少数患者需要终身服药,可以定期复查血皮质醇水平,以帮助调整強的松剂量; 5.对于有甲状腺功能减退的患者,需适量补充甲状腺素,并定期复查甲状腺功能;6. 对于术中曾出现过脑脊液漏的病人,出院后一个月内最好避免用力,尽量避免打喷嚏和咳嗽,保持大便通畅,避免便秘; 7. 对于出院后尿量较多的尿崩患者,可以适量服用弥凝片,一般是在连续2小时每小时尿量大于250~300 毫升时,服用弥凝半片或1片,同时需定期化验血电解质水平; 8. 如果病情有突然变化(如视力减退、头痛明显加剧等),一定要及时复诊;9. 任何紧急情况,请直接通过手机与我联系。外地患者在当地医院复查的片子可拍照后通过微信传给我.
孙辉 主任医师 上海新华医院 神经外科2528人已读 - 医学科普 颈肩痛最爱缠上哪些人
1.电脑工作者或游戏玩家。 2.老司机 3.低头玩手机的人 综合分析以上人群的习惯,很容易发现他们都有一个共同点,就是长时间保持一个姿势。
刘旻谛 医师 医生集团-上海 线上诊疗科731人已读 - 医学科普 脑肿瘤术后颅内感染合并药疹一例
中老年男性,因“阵发性额部针刺样头痛半月余”入院。外院MRI平扫+增强提示右侧额叶多发占位,考虑胶质瘤。患者得知我院在脑肿瘤方面经验丰富,果断选择慕名而来。 入院后完善术前检查,在全麻导航下行右额叶占位切除,术中冰冻提示胶质瘤,术后CT未见出血,肿瘤次全切。 手术后患者神志清醒,对答切题,四肢活动可,但患者术后第三天出现高热,予以反复腰穿,万古霉素+美罗培南抗感染治疗,2周后颅内感染逐渐控制。 但患者出现药疹。 出现皮疹后予以甲强龙、氯雷他定、西替利嗪等药物抗过敏治疗,并停用抗生素及可疑药物,抗过敏治疗一周后皮疹逐渐好转出院。 科普:神经外科手术后中枢感染并不少见,尤其手术时间大于4小时,幕下手术,脑室内手术及留置脑室引流管都会增加感染的概率。临床表现为头痛、高热伴恶心呕吐,严重的病人可出现烦躁不安、谵妄、以上朦胧、昏睡甚至昏迷,查体颈抵抗。腰穿脑脊液混浊、压力增高,白细胞数可高达1000~10000×10^6/L以上,可见多个核细胞。脑脊液蛋白含量增高,但糖与氯化物明显降低,可明确诊断。治疗上抗感染治疗+腰穿或腰大池引流。抗感染治疗过程中部分患者会遇到过敏反应,而颅内感染治疗时间较长,一般要两到四周时间,发生皮疹概率较高,一般出现药疹后可以抗过敏治疗,并在感染控制情况下停用抗生素。
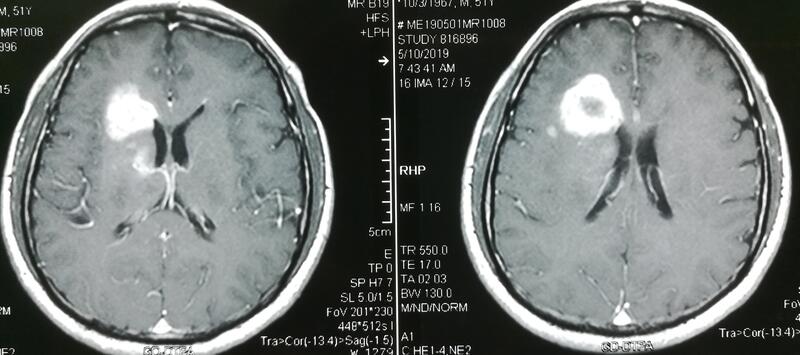 刘旻谛 医师 医生集团-上海 线上诊疗科939人已读
刘旻谛 医师 医生集团-上海 线上诊疗科939人已读 - 典型病例 颈静脉孔区肿瘤切除
中年女性,因听力下降1年,外伤后检查发现右侧颈静脉孔区肿瘤,CT及MRI提示肿瘤已侵犯岩骨,包绕颈内动脉。 患者家属慕名找到宋冬雷教授手术。入院后完善术前准备,磁共振导航等检查。手术如期进行。 手术采用极外侧入路,术中在神经导航下,确定肿瘤及颈内动脉位置,分块切除肿瘤,肿瘤质地较软伴囊变,血供一般,包绕颈内动脉,最终颈内动脉保护良好,全切肿瘤,面神经及后组颅神经保护良好。术后病人面瘫较术前稍加重,无饮水呛咳,一过性声音嘶哑,希望病人恢复良好。 颈静脉孔区神经鞘瘤科普: 来源于包绕第9、10或11对颅神经的分化良好的施万细胞的良性肿瘤,最常见源于舌咽神经的神经鞘瘤。典型影像学表现是以颈静脉孔为中心的较大的梭形、边界清楚的强化肿块。 颈静脉孔区第二常见的肿瘤。 临床表现:感音神经性耳聋,第9-11对颅神经病变症状发生较晚。 CT:颈静脉孔扩大,边缘光滑,骨质破坏少见(区别于颈静脉鼓室球瘤)。因易发生囊变及坏死,CT可表现为密度不均匀的肿瘤。 MR:增强T1可见沿第9-11对颅神经走行的管状或哑铃状的均匀强化肿块,较大的肿瘤可有囊变,T2呈高信号。 治疗首选手术切除。对于体积较小的肿瘤和术后残留肿瘤可行伽马刀治疗。
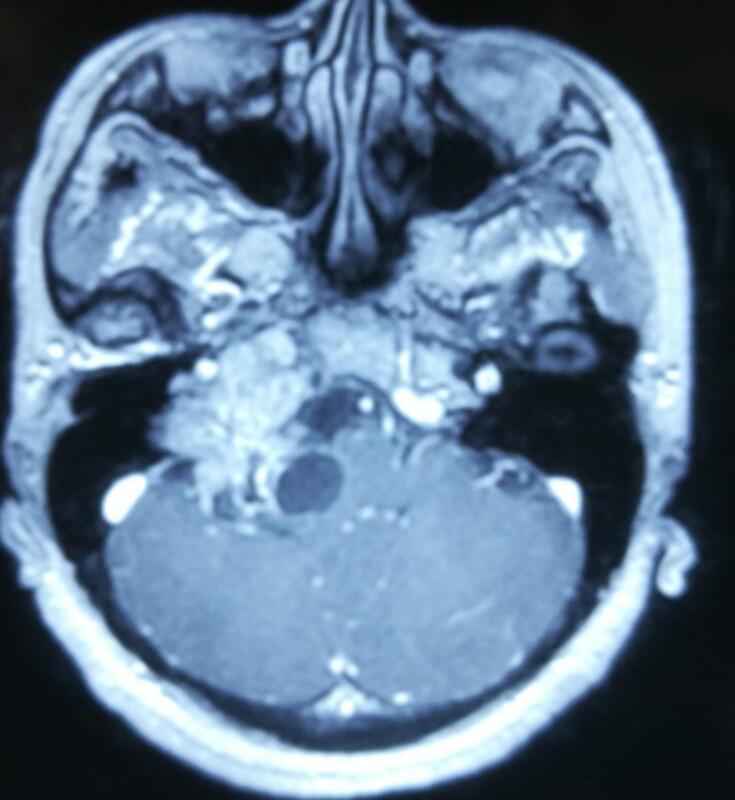 刘旻谛 医师 医生集团-上海 线上诊疗科2557人已读
刘旻谛 医师 医生集团-上海 线上诊疗科2557人已读 - 医学科普 引起颈肩痛的病因有哪些?
1.颈肌过度疲劳:长时间低头工作。 2.外伤:急性扭伤治疗不及时或是伤后长时间颈部劳累或高负荷工作。 3.颈椎长期急慢性损伤导致的骨质增生、颈椎椎间盘突出或变性、小关节错位或椎体移位或滑脱等。
 刘旻谛 医师 医生集团-上海 线上诊疗科755人已读
刘旻谛 医师 医生集团-上海 线上诊疗科755人已读 - 医学科普 颈肩痛就是颈椎病吗?
颈肩痛不一定就是颈椎病。颈肩痛是一组临床综合征,可以由很多原因引起,而颈椎病只是其中一种最常见的病因。
 刘旻谛 医师 医生集团-上海 线上诊疗科804人已读
刘旻谛 医师 医生集团-上海 线上诊疗科804人已读 - 医学科普 颈肩痛是一种疾病吗
颈肩痛不是一种独立的疾病,而是一种综合征,或为单侧发病,或为双侧发病,是各种原因引起的颈部或肩部疼痛不适的统称。
 刘旻谛 医师 医生集团-上海 线上诊疗科916人已读
刘旻谛 医师 医生集团-上海 线上诊疗科916人已读





