吕敏医生的科普号
- 医学科普 血管瘤真的很严重吗?
许多家长都会面临一个很困惑的问题,就是当自己的宝宝身上出现血管瘤的时候严不严重。其实对于这个问题,虽然不大,但我们需要正确对待。首先我们要分清楚你家宝宝的血管瘤是哪种类型,简单的可以分为血管瘤及血管畸形,前者有自我消退的可能,后者则一般不能消退,需要干预治疗。现在家长一有问题,都会上网寻求帮助,对于这个各种信息漫天飞的时代,我们面对信息,需要鉴别,哪些是对的,哪些是不对的。因为血管瘤的治疗方法太多:外用药,口服药,注射治疗,激光,手术等等,以致家长不知道该选择哪一种治疗方式,而且血管瘤没有统一的门诊,皮肤科,儿科,整形科,外科都可以治疗,导致很难形成统一的治疗方案。 对此,我个人觉得血管瘤的治疗应该因人而异,简单的可以概括为“先分型,再分级;无创到有创;简单到复杂”。先分型,很简单,一般专门研究血管瘤的医生都能正确分型。分级,就是确定血管瘤的危险等级,举个简单例子,同样的血管瘤一个长在肚子上,一个长在脸上,那个更危险,显而易见,当然是脸上的,因为他会影响我们的美观。所以我们一般把位于颜面部,会阴部等部位的血管瘤列为高危,需要尽快治疗。而低危或者中危则可以保守和随访。现在普萘洛尔是治疗血管瘤的一线药物,分为外用和口服,效果都很不错。而注射治疗,激光,手术都是相对有创的一项治疗。 血管瘤有其特定的生长规律,分为快速增长期,静止期,消退期。我经常接到很多家属的咨询:说医生,为什么我用了药,血管瘤还是没退,甚至更大。其实主要和他的生长期有关。因为快速生长期有些会有6个月到一年,有些甚至5岁到9岁才消退。所以,我一般都会建议他们门诊随访,看瘤体颜色,大小,质地的变化,以便及时做出正确治疗。同是,也要让家长有信心和耐心,不要盲目的焦虑而选择不合适的治疗方法。 总之一句话,血管瘤是一个很普遍而预后效果相对很好的疾病。一定要选择正规的门诊,切记乱投医。一定要有足够的信心和耐心,相信医生的判断。不是哪一种治疗方法最好,而是哪一种治疗方式最合适。最后祝所有家长都有一个健康可爱的宝宝!
 吕敏 医师 温州医科大学附属第一医院 儿科3096人已读
吕敏 医师 温州医科大学附属第一医院 儿科3096人已读 - 医学科普 隐匿阴茎该怎么认识?
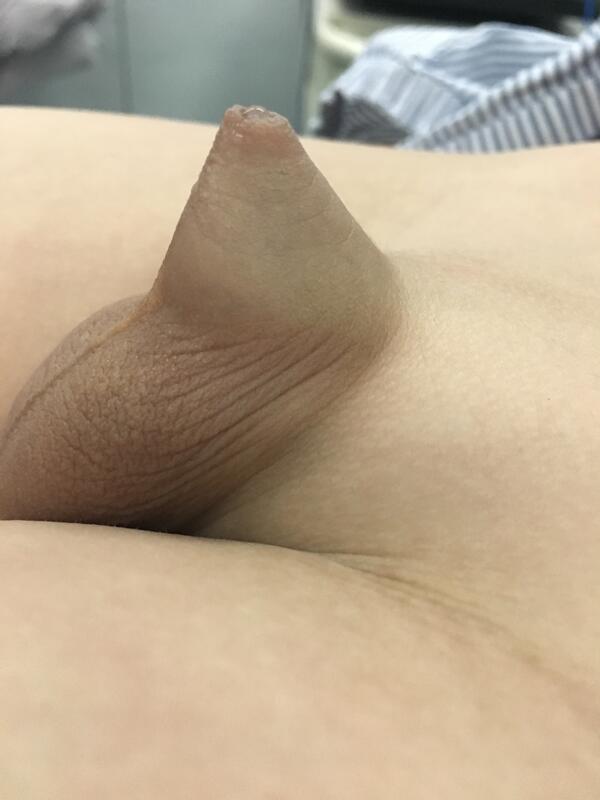
有家长问到隐匿阴茎。这里给大家做个介绍。 匿性阴茎或隐匿阴茎的分类和处理 匿性阴茎 男孩隐匿性阴茎(Concealed penis),其实是几个不同的解剖变异,所以处理也是不同。 大致可以分成以下几类:1.蹼状阴茎(webbed penis),阴茎下面和阴囊有一层蹼状组织。2. 隐匿阴茎(buried or hidden penis); 可以是由于耻骨前脂肪多, 双侧巨大的鞘膜积液,甚至割完包皮,阴茎藏在脂肪里(trapped penis)。 3.巨包皮(megaprepuce):阴茎被松散的大包皮埋没。4. 小阴茎(micropenis)。 隐匿阴茎 (Buried penis) 虽然中文也有时译成隐匿阴茎,英文原文是埋藏的阴茎(buried penis), 是隐匿阴茎最常见的类型(Nature Review Urology, 2015, Vol 12 (4): 210). 1977年, Crawford 将其分成部分或全部埋藏这两个亚型。这種阴茎海绵体本身的长度大小是正常的。 但外观上看上去,阴茎好像短了。原因:1: 耻骨前脂肪多, 2: 阴茎的皮肤没有紧紧的附着在阴茎外膜 (tunica),3: 阴茎的肉膜和纤维层增厚,4: 阴茎的皮相对短。这種隐匿阴茎通常没有症状。个别孩子有包皮炎, 排尿时包皮鼓胀,尿液四溅,排尿后滴尿。 但父母最担心的是其外观不雅,是否能传宗接代,答案是:能! 隐匿阴茎如何处理呢?每个医生的做法都不同。要看成因。我的经验是, 1. 如果是由于双侧鞘膜积液或疝气所致, 那么应先做疝气或鞘膜积液的手术。之后阴茎会自然而然的暴露出来。 2. 如果孩子才几岁, 下腹有些脂肪部分埋没阴茎,应让孩子先长大, 青春期阴茎发育增长,脂肪层变显得小了。 3. 如果青春期后下腹脂肪还很多, 那么应让孩子减肥。 个别情况可以吸脂 (liposuction)。 4. 如果是由于阴茎的皮肤没有直接附着在阴茎海绵体的外膜上的话, 可以以手术的方法,减少阴茎柄上肉膜厚度,将皮肤固定在阴茎外膜上。 被困阴茎 Trapped penis, 暂时没有正式的中文翻译,我姑且把它译成“被困阴茎”。 这是发生在2.9%包皮环切后的新生儿身上的并发症(J.Urol.169, 2332 (2003)).。环形伤口位置不是这龟头冠状沟以下的阴茎上,而是在龟头远端,阴茎海绵体本身没受损,但疤痕体把龟头和阴茎困住,龟头没有暴露出来。 有时连排尿也有困难。 即医源性包茎。 如何处理呢?我认为:1. 如果排尿没问题的话,可以先观察到三岁后, 一部分孩子会“自愈”(J. Urol. 181, 1841 (2009)). 2. 局部的激素药膏也有帮助 (betamethasone, J Ped Surg. 19,629 (1984))。3. 严重的可能需要再次包皮环切, 4. 皮瓣, 植皮等手术有其自身的问题。 先天性巨包皮 先天性巨包皮(congenital megaprepuce)是隐匿阴茎的一个亚类别。 1994年O’Brien 首次提出(BJU int。 73, 719 (1994))。 有包茎成分, 包皮内板长, 阴茎根部皮肤很松。 看上去像个帐篷, 排尿时,包皮膨胀,程半球形, 半球内的尿液慢慢渗出,半球慢慢消失。 有些孩子有些不舒服。 由于这概念较新, 很多医生分辨还有困难。 小儿泌尿界多认为应手术处理。 方法众多。 我个人习惯于用反T形切口矫正。 个人觉得效果不错。 蹼状阴茎 蹼状阴茎是指阴茎的下侧和阴囊长在一起,正常阴茎与阴囊的角被蹼状的皮肤代取, 是先天发育的问题。一些还带有阴茎下弯和尿道下裂。这种情况可能影响正常阴茎勃起,给孩子造成一些心理压力。 应做手术。 有几种手术方法,包括Z-成型术, V-Y成型术或其他术式。 小阴茎 小阴茎的定义是阴茎拉长的长度为正常阴茎长度的2.5标准偏差之下, 由于涉及到很多内分泌和综合症.
 吕敏 医师 温州医科大学附属第一医院 儿科4611人已读
吕敏 医师 温州医科大学附属第一医院 儿科4611人已读 - 医学科普 腹股沟斜疝需要手术吗
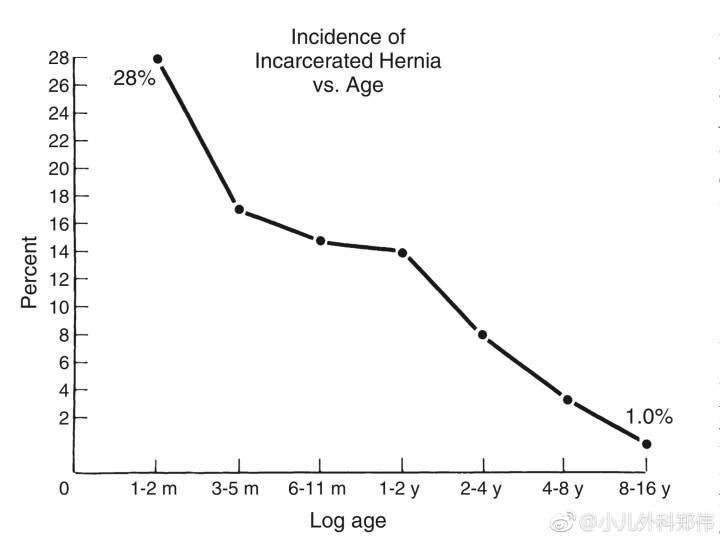
每50个男孩中就有一个有腹股沟斜疝。 有的宝宝出生时或才几个星期就发现疝气。 孩子一哭闹疝气就下到阴囊里。怎么办呢? 等待与肠梗阻的风险 老人家会说等孩子大些再做手术,这么小不好做手术。 问题是这么小的孩子, 有病为什么不治呢?疝气不修补,严重的后果可能是嵌顿,也就是说肠子或卵巢“卡住”,从而引起缺血,肠坏死,腹膜炎甚至生命危险。嵌顿也可能压迫睾丸动静脉的压迫,引致缺血,睾丸萎缩。 卵巢在疝囊中也可能扭转。而疝气孩子越小,嵌顿的机率越大。宝宝出生后头六个月的疝气嵌顿率为28% (图),即一百个疝气宝宝中,28个宝宝头六个月中肠道会卡住。换句话说, 等待不等于就没有风险,这意味着接受肠梗阻的高风险。暂时不做决定其实是已经做了决定。 嵌顿时再做急诊手术迟不迟? 如果肠坏死,导致腹膜炎,休克,孩子有生命危险。 即使及时入院,手术时疝囊水肿,组织粘连, 并发症的机率和疝气复发的机率都是择期手术的三四倍 。急诊手术输精管创伤的机率和术后睾丸萎缩的机率(缺血性)比择期手术要高很多。 为什么要把一个可以预防的疾病等到恶化了之后才处理呢? 疝气会自愈吗? 的确,一些小的疝气, 可能和鞘膜积液一样,可以自行关闭。 机率有多少呢? 我在多伦多儿童医院进修时,资深的小儿外科医生Ein医生总结了他一生所做的六千多例小儿疝气。发现约1%的疝气确实会自愈 。这和28%的嵌顿率比较相差28倍!西方最权威的小儿外科教科书甚至直言道:“小儿疝气不会自愈“。 戴疝气带有用吗? 疝气带不会治愈疝气,只是让家长看不见疝气。 疝气有很多问题,少则磨损皮肤, 多则压迫疝气和精索血管。 疝气带将疝囊部分回纳,不能闭合腹壁的缺陷, 只是起到“一叶障目,不见泰山”的作用, 不能治疗疝气,这在医学界二十多年前已经有了共识了 。 更有研究发现疝气带增加疝气嵌顿,输精管凋亡等并发症 。 婴幼儿的呼吸有很大成分是通过横膈膜像风箱似的上下运动,而腹壁也因此膨胀,收缩, 疝气带于是随着呼吸,磨损皮肤,少则红肿,多则皮肤溃疡, 疝气嵌顿。疝气带不能治疗疝气,反而会产生并发症。 什么年龄做小儿疝气手术最好呢? 手术年龄国内和西方的做法有些不同。 在澳洲,什么时候发现疝气,纠正下个手术日修补(即一周之内),如果是新生儿或早产儿有疝气,通常在宝宝出院前手术。国内的城乡医学水准不大平均,县城以下的医院做婴儿的疝气手术有可能有些困难或风险, 这种没有小儿外科专科医生的情况下,推延可能也是个选择。 全麻的考虑 家长另一个担心是全麻对婴儿大脑发育是否有影响。 一项加拿大2016年发表了研究比较了接受了全麻和没有全麻四岁以下儿童的认知功能,发现没有分别 。 如果麻醉不是反复的,三四小时以上长时间的全麻,全麻对婴儿认知功能的影响目前还很难确定,微乎其微。 总结: 比较利弊之后, 我个人认为,婴儿疝气应及时手术。病向淺中医。
 吕敏 医师 温州医科大学附属第一医院 儿科1238人已读
吕敏 医师 温州医科大学附属第一医院 儿科1238人已读 - 医学科普 儿童腹泻
儿童腹泻病的防治腹泻病是儿科常见疾病之一,是多病因、多因素引起的一组疾病。临床主要表现为大便次数增多且大便性状有改变,呈稀便、水样便、粘液便或脓血便,可伴有发热、呕吐、腹痛,重者可出现水电解质紊乱。 腹泻的病因可分为感染性及非感染性。 感染性分为肠道内感染和肠道外感染,肠道内感染的病原常见有病毒、细菌、真菌和寄生虫。肠道外感染是肠道外组织、器官受到感染如中耳炎、上呼吸道感染、肺炎、皮肤感染及其他急性感染性疾病时,可因发热或病原体毒素作用引起消化功能紊乱而发生腹泻,又称症状性腹泻。 非感染性因素主要有以下几方面因素。食饵性腹泻:由于食物量过多、过少,或质量不当,如过多过早喂哺大量淀粉、脂肪类食物,突然改变食物品种和断奶等均可导致腹泻。过敏性腹泻:如对牛奶、大豆、鸡蛋等过敏而引起腹泻。原发性或继发性糖、蛋白质、脂肪吸收不良:如双糖酶缺乏或活性降低,肠道对糖的消化吸收不良,乳糖积滞而引起腹泻。其他因素:如气候的突然变化,腹部受凉使肠蠕动增加;天气过热消化液分泌过少或由于口渴饮奶过多等都可能诱发消化功能紊乱导致腹泻。
吕敏 医师 温州医科大学附属第一医院 儿科1500人已读





