孙辉明医生的科普号
- 精选 肺癌靶向治疗全面解读(2018)
原创全球肿瘤医生网近两年,非小细胞肺癌的治疗产生了非常多的变化,特别是靶向药和免疫治疗领域产生了范式转变。因此,对于肺癌患者来说,这是一个充满奇迹的时代!很多得了晚期肺癌的患者靠吃一代一代的靶向药,长期生存超过五年、十年甚至更长时间。在携带突变肺癌患者的治疗中,面对市场上众多的靶向药物,如何利用这些药物制定出最佳方案,是所有临床医生面临的共同挑战,也成为研究领域的一大热点。全球肿瘤医生网为大家整理了目前肺癌的常见突变靶点及肿瘤患者如何选择靶向药物治疗方案,供大家参考。肺癌由两种主要的组织学亚型组成:非小细胞肺癌(NSCLC)和小细胞肺癌(SCLC)。随着医学的发展,非小细胞肺癌可以在分子水平,包括 AKT1,ALK,BRAF,EGFR,HER2,KRAS,MEK1,MET,NRAS,PIK3CA,RET和ROS1等突变进一步定义。其中,从不吸烟的人患EGFR,HER2,ALK,RET和ROS1突变的腺癌发生率最高。靶向药物也是最多的,而肺鳞癌(SCC)的药物较少。较新的药物,如贝伐单抗(阿瓦斯汀)和培美曲塞(Alimta)在SCC效果差,未被批准用于此类癌症。因此,转移性SCC患者的治疗选择比非鳞状NSCLC患者少。
孙辉明 副主任医师 东部战区总医院 呼吸与危重症医学科6657人已读 - 论文精选 特殊类型哮喘及哮喘的某些特殊问题
(一)咳嗽变异性哮喘(coughvariantasthma,CVA)CVA是指以慢性咳嗽为唯一或主要临床表现,无明显喘息、气促等症状,但有气道高反应性的一种不典型哮喘。国内外多项研究发现,CVA是成人慢性咳嗽的常见病因,国内多中心调查显示其占慢性咳嗽病因的三分之一。CVA的主要表现为刺激性干咳,通常咳嗽较剧烈,夜间咳嗽为其重要特征。部分患者有季节性。在剧烈咳嗽时可伴有呼吸不畅、胸闷、呼吸困难等表现。常伴发过敏性鼻炎。感冒、异味、油烟和冷空气容易诱发或加重咳嗽,但此临床特点不具诊断价值。支气管激发试验是诊断CVA最重要的条件,但需结合治疗反应,抗哮喘治疗有效才能确诊,临床上亦要注意假阴性的可能。绝大部分CVA患者诱导痰嗜酸粒细胞增加,少部分显著增加,但总体增高比例不如典型哮喘。诱导痰嗜酸粒细胞较高者发展为典型哮喘的概率更高。FeNO水平与诱导痰嗜酸粒细胞水平具有一定相关性,FeNO增高提示诱导痰嗜酸粒细胞增高,但检测正常不能排除诱导痰嗜酸粒细胞增高。嗜酸粒细胞性支气管炎有着与CVA类似的临床表现和激素治疗反应,临床上须注意鉴别。支气管结核有时亦可能会误诊为CVA。CVA的治疗原则与哮喘治疗相同,大多数患者ICS加β2-受体激动剂有效,很少需要口服激素治疗,治疗时间在 8 周以上。部分患者停药后复发,需要长期治疗。LTRA治疗有效。对于气道炎症严重的CVA或吸入激素治疗效果不佳时,可以短期使用中小剂量口服激素治疗。(二)胸闷变异性哮喘(chesttightnessvariantasthma,CTVA)近年来我国专家发现存在以胸闷为唯一症状的不典型哮喘,命名为"胸闷变异性哮喘"(chesttightnessvariantasthma,CTVA),这类患者以中青年多见,起病隐匿,胸闷可在活动后诱发,部分患者夜间发作较为频繁,没有反复发作的喘息、气促等典型的哮喘表现,肺部听诊没有哮鸣音,具有气道高反应性、可逆性气流受限以及典型哮喘的病理特征,并对ICS或ICS/LABA治疗有效。(三)阿司匹林及药物诱发性哮喘应用某些药物而引起的哮喘发作,称为药物诱发哮喘(drug-inducedasthma,DIA)。常见的药物包括非甾体类抗炎药物(NSAIDs),其他药物还有降压药、β受体阻滞剂、抗胆碱药、抗生素和某些生物制剂[121]。哮喘患者在服用阿司匹林数分钟或数小时后可诱发哮喘急性发作,这是对以阿司匹林为代表的NSAIDs不耐受现象,称为阿司匹林性哮喘(aspirininducedasthma,AIA)[122]。AIA的典型临床表现:在服用阿司匹林等NSAIDs药物 10~120min后出现严重的哮喘发作,常伴有发绀、结膜充血、大汗淋漓、端坐呼吸、烦躁不安或伴咳嗽[121]。大多根据服用阿司匹林等环氧酶抑制剂后引起哮喘急性发作的病史而诊断,阿司匹林激发试验被用于诱导支气管痉挛,以诊断AIA,包括口服阿司匹林和吸入赖氨酸-阿司匹林激发试验,但因能诱发严重的支气管痉挛,必须由经验丰富的医务人员在具备一定抢救条件的医疗场所进行。预防DIA最有效的方法是避免再次应用该类药物,对于那些需大剂量糖皮质激素来控制哮喘症状,或常规治疗难以改善鼻部炎症和息肉病变,或因其他疾病而需服用阿司匹林的阿司匹林性哮喘患者,可进行脱敏治疗(证据等级B)。控制鼻部疾病、LTRA治疗均有助于阿司匹林性哮喘症状的改善。(四)妊娠期和月经期哮喘妊娠期哮喘是指女性怀孕期间出现的哮喘。大约 4%~8%孕妇患哮喘,1/3 哮喘患者因妊娠而加重,多发生在妊娠第 24~36 周;妊娠哮喘不仅影响孕妇,还影响胎儿;未控制的妊娠哮喘会导致孕妇发生子痫或妊高症],还可增加围产期病死率、早产率和低体重儿的发生率。妊娠期哮喘治疗原则与典型哮喘相同,基于妊娠安全性考虑,药物选择要慎重;在妊娠过程中停用ICS可导致哮喘急性发作。LTRA可减少症状,且不增加早产的风险,有文献将其归为B类药。妊娠期哮喘的全程化管理可以减少哮喘症状波动或急性发作给孕妇和胎儿带来的负面影响。包括:(1)评估和监测哮喘病情,监测PEF变异率。(2)控制哮喘加重的因素,避免接触诱发因素。(3)妊娠哮喘急性发作时,咳嗽、胸闷、气急、喘息或PEF下降 20%,胎动减少以及SaO2<90%时,应立即每 20 分钟吸入 2~4 吸沙丁胺醇,观察 1h、无改善需立即就诊。(4)分娩期如有哮喘急性发作并哮喘症状不稳定且胎儿已成熟,可考虑终止妊娠。哮喘的控制是减少母体和胎儿风险的保证。月经性哮喘是指妇女哮喘发作与其月经周期有关,目前把月经前哮喘和月经期哮喘统称为"月经性哮喘",与重症哮喘或难治性哮喘相关。凡在月经前后出现规律性哮喘而且排除其他原因导致的喘息即可诊断。月经性哮喘治疗处理原则与典型的哮喘类似。月经前易发作的,可在周期性哮喘发作前数天口服预防药物,如酮替芬(2 次/d,每次 1mg)或孟鲁司特(10mg,1 次/d);月经来潮前适时使用黄体酮肌内注射,可防止黄体酮水平的突然下降;酌情使用炔羟雄烯唑,对经前期紧张者有效。(五)哮喘-慢阻肺重叠综合征2014 年 GINA 和 GOLD 指南同时提出哮喘-慢阻肺重叠综合征(asthma-COPDoverlapsyndrome,ACOS)这个概念,ACOS 以持续气流受限为特征,同时伴有许多与哮喘和慢阻肺相关的临床特点。ACOS较单独哮喘和慢阻肺病情更重,预后更差。目前ACOS诊断标准尚不确切。慢阻肺患者如存在可逆的气流受限(吸入支气管舒张剂后FEV1 改善率>12%且绝对值升高>200ml)、FeNO增高、诱导痰嗜酸粒细胞增高、既往有哮喘病史,则需考虑ACOS诊断;哮喘患者经过 3~6 个月规范治疗仍然存在持续气流受限,再结合有害气体或物质暴露史、高分辨率CT(HRCT)判断肺气肿存在及弥散功能下降,则有助于ACOS的诊断。ACOS 的治疗推荐联合应用 ICS 与 LABA 和(或)LAMA,同时,ACOS 治疗应包括戒烟、肺康复、疫苗接种和合并症的治疗。2016中华医学会呼吸分会哮喘指南
孙辉明 副主任医师 东部战区总医院 呼吸与危重症医学科1720人已读 - 医学科普 支气管扩张咯血的处理
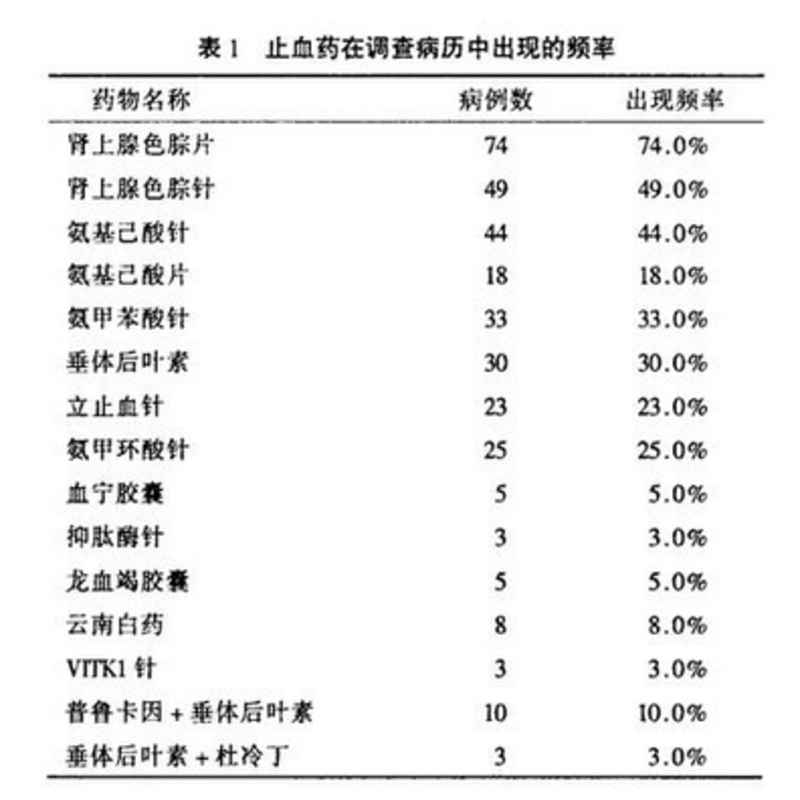
原文链接:http://mp.weixin.qq.com/s/2UJRoOYZUmDZEtiKsJJ0gA 作者 | 李鸿政 来源 | 医学界呼吸频道 支扩咯血可为小量咯血,表现为血丝痰,也可能是大咯血,一口一口往外涌。预防和治疗大咯血非常重要,止血措施包括药物、介入、外科手术。笔者年资尚幼,见到或亲自管理的需要介入或外科处理的大咯血毕竟还少,所以本文主要介绍药物止血。 一 支扩止血原则 笔者认为第八版《内科学》关于支扩止血的原则很不错:对反复咯血的患者,如果咯血量少,可以对症治疗或口服卡巴克洛(安络血)、云南白药。若出血量中等,可静脉给予垂体后叶素或酚妥拉明;若出血量大,经内科治疗无效,可考虑介入栓塞治疗或手术治疗。 小量咯血,可予休息、止咳、镇静等,但不应该使用强镇静剂,以免抑制咳嗽反射致血液不能咯出而发生窒息。中等或大量咯血应严格卧床休息,患侧卧位,保证气道开放,注意防止窒息,准备配血。咯血量多的话可以输血。还要格外注意:保证大便顺畅。 那何为大咯血呢? 2012支扩专家共识指出:一次咯血量超过200 ml或24 h咯血量超过500 ml为大咯血,严重可窒息。 200 ml是什么概念呢? 病房最大的注射器似乎50 ml,一次性饮水杯一般150 ml,家用饭碗一般有200 ml左右,如果你的患者一次咯血量用碗来盛的话刚好斟满,如果是直接吐地上的话,估计有一滩血,摊开面积大约跟14寸笔记本电脑那么大,毕竟患者不是等有碗盛住的时候才咯血。 二 大咯血窒息抢救 1、保持呼吸道通畅:立即用吸引器清除气道内血凝块,若来不及,可用手抠。保持头低足高俯卧位,拍健侧背部,以利血液流出。 2、若窒息严重,情况紧急,可考虑气管切开。 3、高流量吸氧。 三 主要止血药物 支扩止血药物包括:垂体后叶素、氨基己酸、氨甲苯酸(止血芳酸)、氨甲环酸、酚磺乙胺(止血敏)、血凝酶(邦亭、巴曲亭)、卡巴克洛(安络血)、云南白药、维生素K1、普鲁卡因、酚妥拉明等。 1、垂体后叶素 这是中大咯血首选药物,小量咯血(血丝痰)可能就杀鸡不用宰牛刀了。江湖上人称“内科止血钳”.机制是收缩肺动脉,肺血流减少,从而止血。但要注意其禁忌症(高血压、冠心病、孕妇等),有人认为可以与硝酸甘油等扩血管药物联用,那么就可以较为放心地用在病情相对稳定的高血压、冠心病患者身上。使用方法:5-10 U垂体后叶素加入20-30 ml生理盐水或糖水中缓慢静注(15分钟),然后使用10-20 U加入5% GS 500 ml静滴,一天总量不要超过30-50 U。 2、酚妥拉明 比较出名的是诺华制药的立其丁针,酚妥拉明是扩血管剂,与垂体后叶素的作用相反,舒张外周小血管,使肺血流量减少,俗称“内放血”,故也可用于咯血治疗。使用方法:酚妥拉明5-10 mg加20-40 ml生理盐水静注,然后10-20 mg加500 ml生理盐水静滴。还有文献报道联用垂体后叶素和酚妥拉明,据报道效果优于单用二者。 3、促凝血药 是指能加速血液凝固或降低毛细血管通透性,促使出血停止的药物。这部分药物很多,临床上也经常使用,而且常联合使用。但这类药物主要适用于因凝血功能障碍所致的咯血,其他病因引起的咯血也可用,但疗效不确切。所以如果是支扩大出血的话,单用这些药物肯定不行的,但可用来锦上添花,而不是雪中送炭。小的咯血,倒是可单独使用这类药物。 促凝血药按作用机理不同可分为以下几种: A. 可以影响某些凝血因子,促进或回复凝血过程而止血,比如维生素K、凝血酶(巴曲亭、邦亭)、酚磺乙胺(止血敏)等。 B. 通过抑制纤维蛋白溶解系统而止血(抗纤溶药),比如氨基己酸、氨甲苯酸(止血芳酸)、氨甲环酸等。 C. 降低毛细血管通透性的药物,比如卡巴克洛(安络血)等。 4、普鲁卡因 大量咯血患者,如果使用垂体后叶素有禁忌或者效果不佳,可以使用普鲁卡因,机制是扩张血管、降低肺循环压力,从而止血。用法:0.5%普鲁卡因10 ml(50 mg),加入25% GS 40 ml缓慢静注(切记缓慢),qd/bid,也可用150-300 mg加入5% GS 500 ml静滴。用药前要皮试。 广州胸科医院钟洪兰等人的研究: 四 止血药影响凝血功能吗? 有这样一个问题存在,既然这些药物能够止血,那么会否导致血栓形成呢?有血栓栓塞病史、冠心病患者是否适用呢? 这个问题应该要区别对待。 例如安络血(卡巴克洛),是通过增强毛细血管对损伤的抵抗力,降低毛细血管通透性,促使受损毛细血管端回缩从而止血。所以不影响凝血功能,不是以上患者的禁忌证,但疗效如何还得看病情轻重了。 而酚磺乙胺针(止血敏),用得最多,是通过增加血液中血小板数量,增强其聚集性和粘附性,促使血小板释放凝血活性物质,缩短凝血时间,加速血块收缩,也可降低毛细血管通透性,减少血液渗出,从而发挥止血功能。如果用于血小板减少性紫癜,绝对靠谱。若用于支扩咯血效果如何呢?多少是有的,只不过它不会是中坚力量。正因为它的止血机制如上,所以慎用于血栓栓塞性疾病患者,说明书和药典并未说“冠心病”是禁忌症,所以估计影响不大,酌情还是可以选用。 血凝酶,常用的有有巴曲亭(巴西矛头蝮蛇的蛇毒中分离出)和邦亭(长白山白眉蝮蛇分离得到)。这类药物具有类凝血酶样作用,可以促进出血部位的血小板聚集,释放一系列凝血因子,聚合成难溶性纤维蛋白,促进出血部位的血栓形成和止血。在完整无损的血管内不发生作用,而且不影响血液中凝血酶含量,按理说不会导致血栓形成,但药典还是说:禁用于有血栓或血栓史患者。有过心梗的患者,看来不大适合使用。 而氨基己酸、氨甲苯酸(止血芳酸)、氨甲环酸等均为抗纤溶药,应用时要监护血栓形成并发症的可能性,对于由血栓形成倾向者(比如急性心梗)慎用。 参考文献 1、成人支气管扩张症诊治专家共识。2012 2、新编药物学。第十七版 3、协和呼吸病学。第二版 4、内科学。第八版 5、药理学。第七版
 孙辉明 副主任医师 东部战区总医院 呼吸与危重症医学科1.2万人已读
孙辉明 副主任医师 东部战区总医院 呼吸与危重症医学科1.2万人已读 - 医学科普 试验性抗结核治疗
原文链接:http://mp.weixin.qq.com/s/sdBhrHlPGo4oc7e9KWagdg 结核患者,谁来诊,谁来治? 综合医院的呼吸内科大夫诊治结核病包括肺结核的经验虽然也有独到之处,但远远不如同级结核病院的专科大夫全面到位。事实上,政府规定:肺结核病人在综合医院诊断明确之后,必须转院到结核病院接受治疗。 综合医院能够治疗的情况只有一种,那就是结核性胸膜炎,因为结核性胸膜炎的传染性相对比较弱。 结核病院确诊肺结核的可能性明显大于综合医院,但肺结核患者来到综合医院就诊的情况相当普遍,尤其是初诊初治患者。 总有部分肺结核患者,得不到确诊 不管是在综合医院还是在结核病院,总会有部分肺结核患者得不到确诊,因为肺结核的症状、体征和影像学表现都不具有特异性。 还有不少肺结核病人在抗炎阶段都曾经静脉点滴氟喹诺酮类抗菌药物(如左氧氟沙星)等治疗,而这类药物本身就是二线抗痨药物,对结核病灶有一定疗效。有些患者经抗炎治疗之后肺部阴影有部分消散,但又不完全吸收。这种情况给临床医生一时间的判断带来困惑,而这个时候病人的心情也比较急。 因此,在某些情况下,临床诊断为肺结核的患者,需要接受经验性抗结核治疗(抗痨治疗)。 什么情况下,要考虑试验性抗痨治疗? 最常见的情况是:患者出现咳嗽,伴或不伴有痰中带血,发热,体检肺部湿罗音不明显,血象不高,胸片或CT看到浸润致密影,规则抗炎治疗10~14天病情无明显好转。此时,尽管痰找抗酸杆菌阴性,也没有其他结核分枝杆菌感染的病原学依据,此时可以考虑给予试验性抗痨治疗。 我国是一个结核病高发地区,各地医疗水平差异较大,不可能使所有的肺结核都能得到确诊,所以试验性抗痨治疗在我国是合理的。 再说,试验性抗痨治疗尽管不能保证百分之百正确,但绝大多数情况下都是正确的。 试验性抗痨治疗中,医生的心理障碍 大多数抗痨药物尤其是吡嗪酰胺和利福平对肝肾功能都有损害作用。极少数人会因为口服抗痨药物而出现肝功能衰竭,甚至导致死亡。 正是抗痨药物的肝肾毒性,成为医生给予患者试验性抗痨治疗最大的心理障碍,因为谁也不能担保严重的毒副作用不会出现,一旦出现结局就是医疗纠纷和赔钱。 从前医患关系不甚恶化的时候,试验性抗痨治疗的情况相对普遍,现在越来越少。很多专科医院的医生,碰到只要不是确诊病例,是不会贸然出此险招的,因为谁也不愿意给自己挖坑跳进去。综合医院的医生碰到这种情况相对简单好办,建议病人去结核病院就诊就万事大吉。 试验性抗痨治疗,挽救过不少病人的命 试验性抗痨治疗肯定曾经挽救过不少病人的生命,尤其是那些必须接受激素治疗的患者。罹患结核病而得不到及时的治疗,一方面会造成病变进展,加重脏器功能损害;另一方面会在机体抵抗力下降的情况下出现结核播散,甚至会出现结核性脑膜炎等严重的状况;同时,还会增加耐药的机会,给后续治疗增加难度。 有时却不敢给确诊的肺结核患者抗痨治疗 我曾经遇见过这样的极端情况:患者中年女性,两年曾有咯血病史,近期再次出现咳嗽和痰中带血,CT显示左上肺尖后段浸润阴影,痰抗酸杆菌阳性。 这分明是一例确诊的肺结核患者,完全是因为家属不好应付、不喜欢讲道理的缘故,一开始,所有的接诊大夫都不敢开方给予抗痨治疗。 说到这个例子,可能有一些键盘正义高手指责医生不顾及职业操作,不能科学面对医疗问题。 眼前的事实 说高调的话没有意义,人毕竟不是生活在梦幻世界里。在现实中,当明明知道卧倒在街头上的老太太等待着讹你的钱时,你会去扶她?当明明知道歹徒正在持刀朝你冲杀过来时,你会主动伸长脖子给他剁吗? 现在已经到了有病的人先要为当今恶劣的医患关系买单的时候。原先病人选医生的时代一去不复返,现在进入了医生选病人的时代。不管人们愿不愿意,这已经成为了眼前的事实。 必须明白,有些事情惹不起,但医生知道如何专业地躲得起。
孙辉明 副主任医师 东部战区总医院 呼吸与危重症医学科6670人已读





