科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 儿童神经母细胞瘤诊疗专家共识
2017年10月中华小儿外科杂志发表儿童神经母细胞瘤诊疗专家共识神经母细胞瘤(neuroblastoma,NB)起源于肾上腺髓质或椎旁交感神经系统,是儿童期最常见的颅外实体瘤,美国NCI调查结果显示神经母细胞瘤的发病率1975年至2009年为10.54/1 000 000(15岁以下的儿童)。神经母细胞瘤是异质性非常强的肿瘤,一些肿瘤可不经治疗自发消退,但大部分肿瘤发病隐匿,诊断时已出现全身转移并快速进展以致最终致命。国际上经过30余年的多中心协作使得神经母细胞的5年生存率从1974年至1989年的46%上升到1999年至2004年的71%,相对于国际先进水平,我国神经母细胞瘤的诊断、治疗还存在差距,中国抗癌协会小儿肿瘤专业委员会、中华医学会小儿外科专业委员会肿瘤学组为规范我国儿童神经母细胞瘤的诊断和治疗,改善预后,对儿童神经母细胞瘤提出诊疗建议。一、适应证1.未治NB,<18岁;2.治疗前必须明确诊断及分期;3.无严重脏器功能不全。二、治疗前检查1.确诊检查(1)病理检查:肿块切除,切开活检或穿刺活检;(2)骨髓涂片或活检、基于GD2免疫细胞学检测;(3)24 h尿VMA或HVA定量(必要时留置导尿);(4)影像学依据;(5)血NSE。2.分期检查(1)胸部CT增强;(2)腹部及盆腔增强CT,B型超声;(3)眼球B型超声(选择性);(4)ECT全身骨扫描;(5)髂后骨髓涂片+MD检测;(6)MRI;(7)PET-CT(选择性)。3.基因分子检测(1)N—MYC扩增倍数;(2)DNA倍性;(3)1p缺失(选择性);(4)11q缺失(选择性)。4.各脏器功能检查(1)全血象;(2)肝肾功能,电解质;(3)血清LDH;(4)EEG,EKG;(5)流病检测;(6)听力检查。三、基于上述检查可以获得1.明确的组织学或细胞学诊断;2.基于影像学定义的危险因子;3.肿瘤分期及危险度分组。具体诊断标准如下:1.确诊标准(以下两项之一)(1)肿瘤组织光镜下获得肯定的病理学诊断(下列检查可有可无:免疫组织化学染色、电镜检查、血清NSE或尿中儿茶酚胺代谢产物升高);(2)骨髓抽吸涂片和活检发现特征性神经母细胞(小圆细胞,呈巢状或菊花团状排列;抗GD2抗体染色阳性),并且伴有血清NSE或尿中儿茶酚胺代谢产物升高。2.国际神经母细胞瘤病理学分类(INPC)形态学分类(1)神经母细胞瘤(Schwannian间质贫乏):未分化的;弱分化的;分化中的。(2)节细胞神经母细胞瘤,混合型(Schwannian间质丰富)。(3)节细胞神经瘤(Schwannian间质优势):成熟中;成熟型。(4)节细胞神经母细胞瘤,结节型(混合型,Schwannian间质丰富/优势和贫乏)。预后分类(1)预后良好型:<1.5岁,弱分化或分化中的神经母细胞瘤,并且MKI为低度或中度;1.5~5岁,分化中的神经母细胞瘤,并且MKI为低度;节细胞神经母细胞瘤,混合型(Schwannian间质丰富);节细胞神经瘤(Schwannian间质优势)。(2)预后不良型:<1.5岁,未分化的或高度MKI神经母细胞瘤;1.5~5岁,未分化或弱分化神经母细胞瘤,或中度或高度MKI神经母细胞瘤;≥5岁的各种亚型神经母细胞瘤;节细胞神经母细胞瘤,结节型(混合型,Schwannian间质丰富/优势和贫乏)。MKl分为三级:低度(<100/5000);中度(100~200/5000);高度(>200/5000)。3.基于影像学定义的危险因子(IDRFs)(1)单侧病变,延伸到两个间室:颈部一胸腔;胸腔一腹腔;腹腔一盆腔。(2)颈部:肿瘤包绕颈动脉,和/或椎动脉,和/或颈内静脉;肿瘤延伸到颅底;肿瘤压迫气管。(3)颈胸连接处:肿瘤包绕臂丛神经根;肿瘤包绕锁骨下血管,和/或椎动脉,和/或颈动脉;肿瘤压迫气管。(4)胸部:肿瘤包绕胸主动脉和/或主要分支;肿瘤压迫气管和/或主支气管;低位后纵隔肿瘤,侵犯到T9和T12之间肋椎连接处(因为此处易损伤Adamkiewicz动脉)。(5)胸腹连接处:肿瘤包绕主动脉和/或腔静脉。(6)腹部和盆腔:肿瘤侵犯肝门和/或肝十二指肠韧带;肿瘤在肠系膜根部包绕肠系膜上动脉分支;肿瘤包绕腹腔干和/或肠系膜上动脉的起始部;肿瘤侵犯一侧或双侧肾蒂;肿瘤包绕腹主动脉和/或下腔静脉;/10fI瘤包绕髂血管;盆腔肿瘤越过坐骨切迹。(7)椎管内延伸:轴向平面超过1/3的椎管被肿瘤侵入,和/或环脊髓软脑膜间隙消失,和/或脊髓信号异常。(8)临近器官/组织受累:包括心包、横膈、肾脏、肝脏、胰一十二指肠和肠系膜。注:下列情况应当记录,但不作为IDRFs:多发原发灶;胸水,伴有/无恶性细胞;腹水,伴有/无恶性细胞。需要的影像学技术包含:CT和/或MRI;I一123MIBC-;Tc-99m MDP骨扫描。4.INSS分期1:局限性肿瘤,肉眼完全切除,伴有/无镜下残留,同侧与肿瘤非粘连性淋巴结镜下阴性(与原发肿瘤融合粘连并一并切除的淋巴结可以是阳性的)。2A:局限性病变,肉眼不完全切除,同侧与肿瘤非粘连性淋巴结镜下阴性。2B:局限性病变,肉眼完全或不完全切除,同侧与肿瘤非粘连性淋巴结镜下阳性,对侧肿大的淋巴结镜下阴性。3:无法切除的单侧肿瘤越过中线,区域性淋巴结阴性/阳性;单侧肿瘤未超越中线,对侧肿大淋巴结阳性;中线部位肿瘤,通过肿瘤直接侵犯(无法切除)或淋巴结转移方式向两侧延伸。4:任何原发肿瘤伴有远处淋巴结、骨髓、肝、皮肤和/或其他器官(除外4S期)播散。4S:原发肿瘤为局限病变(I、IIA或IIB期),并仅限于皮肤、肝和/或骨髓转移(限于年龄<1岁的婴儿),骨髓微量受累即骨髓穿刺或活检显示神经母细胞占所有有核细胞的比例<10%;如果行MIBG扫描,骨髓必须是阴性的)。注:中线为脊柱,越过中线是指侵犯到或越过脊柱的对侧缘。若存在多发原发病变,按照受累范围最广的病变进行分期。5.危险度分组(COG)低危:①所有1期;②<1岁所有2期;③>1岁MYCN未扩增2期;④>1岁,MYCN虽扩增但INPC为预后良好型2期;⑤MYCN未扩增,INPC为预后良好型且DNA为多倍体4S期。中危:0<1岁,mycn未扩增3期;②>1岁,MYCN未扩增且INPC为预后良好型3期;③<1岁半,MYCN未扩增4期;④MYCN未扩增,DNA为二倍体4S期;⑤MYCN未扩增且INPC为预后良好型4S期。高危:①>1岁,MYCN扩增INPC为预后不良型2期;Q1岁,MY—CN未扩增但INPC为预后不良型3期;④>1岁,MYCN扩增3期;⑤<1岁,mycn扩增4期;⑥>1岁半的所有4期;OMYCN扩增的4S期。儿童神经母细胞瘤的治疗一、治疗计划1.低危:存在影像学定义的危险因子或具有症状(脊髓压迫、肝肿大呼吸窘迫、泌尿及消化道梗阻、严重凝血异常等)的先行化疗治疗。治疗选择:①手术+化疗(化疗至VGPR后4个疗程,一般4~6疗程,总疗程不超过8个疗程):MYCN扩增的Ⅰ,Ⅱ期;大于18个月2B期;INPC为预后不良且DNA为二倍体的2B期;具有临床症状的4s期;②其他情况:手术、术后密切随访(每个月1次)。2.中危:化疗前或化疗中(约4疗程左右)择期手术,术后化疗至VGPR后4个疗程,总疗程不超过8个疗程,必要时行二次手术。维持治疗:13-cis-RA 160 mg/m2,14d/月,共6个月。3.高危:先化疗(约4疗程左右)后择期手术。术后化疗至VGPR后4个疗程,总疗程不超过8个疗程,常规化疗结束后自体干细胞移植和瘤床放疗(推荐行序贯自体干细胞移植,瘤床放疗在两次自体干细胞移植之间进行)。停化疗后13-cis-RA 160mg/m2,14 d/月,共6个月。(若不具备干细胞移植条件可继续进行化疗至12个疗程)二、手术原则1.手术时机如果存在IDRFs中的一项或多项应推迟手术,通过化疗降低手术并发症的危险性后再手术治疗。2.手术范围(1)切检:若初诊患儿无法明确病理诊断,或者穿刺活检获得的组织无法满足基因分子生物学分析,可考虑对原发灶或转移灶进行手术切检。(2)部分切除或完全切除:在保证安全的前提下切除原发灶及区域内转移淋巴结,如果手术带来的并发症不可以接受,则行部分切除,残留部分通过放化疗继续治疗。如果通过化疗使转移灶局限,可行手术切除转移灶,比如肝或肺孤立病灶,颈部转移灶可行广泛淋巴结清扫术。三、放疗适应证(1)所有高危组患儿均需接受原发部位、持续存在的转移灶的放疗。(2)低一中危组出现脊髓压迫症状、呼吸窘迫综合征者化疗反应不够迅速可考虑放疗。(3)中危组病灶进展的。四、疗效评估标准1.完全缓解(complete response,CR):所有原发灶和转移灶消失,儿茶酚胺及代谢产物恢复到正常水平。2.非常好的部分缓解(very good partial response,VGPR):原发灶体积减少90%~99%,所有可测量的转移灶消失,儿茶酚胺及代谢产物恢复到正常,99Tc扫描骨骼病灶可以是阳性(因为骨骼转移灶未愈合),但如果行MIBG检查,所有病灶均阴性。3.部分缓解(partial response,PR):所有原发灶和可测量转移灶体积减少超过50%,骨骼阳性病灶的数目下降超过50%,不超过一处的骨髓阳性部位可以接受。4.混合性反应(mixed response,MR):没有新的病灶,在任何一个或多个可测量的病灶体积下降超过50%,同时存在其他任何一个或多个病灶体积下降小于50%,任何存在的病灶体积增加小于25%。5.无反应(no response,NR):没有新病灶,任何存在的病灶体积下降小于50%或增加小于25%。6.进展性疾病(progressive disease,PD):出现新病灶,已存在可测量的病灶体积增加超过25%,骨髓由阴性转阳性。
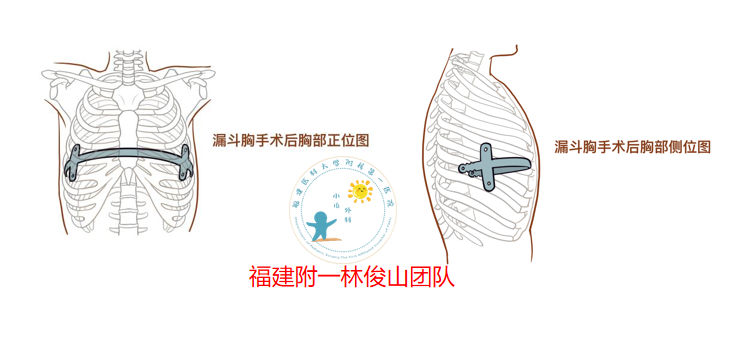
林俊山 主任医师 福建医科大学附属第一医院 小儿外科4664人已读 - 挺起胸膛--漏斗胸
所谓漏斗胸,就是指患者的前胸壁出现凹陷,呈现出漏斗状的外观,这是一种先天性的渐进式病变,出生时可能已经存在病变,往往随着年纪增长而变得越来越明显。其原因是肋骨生长不协调,过长的肋骨挤压使胸骨向后凹陷,附着于胸骨下端的膈肌中心腱过短,使胸骨和剑突受到向后的牵拉凹陷,宫内受压、呼吸道梗阻、部分膈肌前方肌肉纤维化、胸骨和肋软骨发育障碍、结缔组织异常等。漏斗胸的危害中、重度漏斗胸将导致心脏受压移位,肺也因胸廓畸形而运动受限,影响患者的心肺功能。凹陷的胸壁使胸腔整体容量减小,肺的扩张受到抑制,尤其是吸气时肺扩张受限,阻力增加,易发生上呼吸道感染。其次胸腔减小后,心脏活动受到限制可使其射血量减少,从而运动时供血不足,患儿活动后出现心悸、气促和呼吸困难等症状,甚至发生心力衰竭。心理上患者容易出现自卑、羞耻感、社交障碍、自闭等心理问题,且随年龄增加,胸廓凹陷畸形逐渐明显,影响美观,严重影响身心健康。 漏斗胸三注意注意一漏斗胸应该要注意积极的治疗,避免病情造成影响;注意二漏斗胸要注意饮食规律,要保证一日三餐定时定量,每天应多补充两次点心,临睡前可以加一次牛奶,每天不宜吃得过饱,要注意营养的搭配,保持营养全面均衡;注意三要注意饮食方面,由于漏斗胸人群消化功能不好,因此,饮食调整速度要慢,要合理的选用食物,多吃含有丰富优质蛋白质以及锌铁和维生素的食物,多吃富含钙质的食物以及绿色蔬菜,能增强抵抗能力。手术治疗目前我科采用的Nuss技术治疗法是一种治疗漏斗胸的新型微创技术,Nuss技术因其切口小、创伤小、出血少、并发症少,不仅可以纠正畸形,而且外观好,有效改善心肺功能,能够重塑患者的自信心。这样的手术并非将畸形骨骼折断后进行的塑形,而是在对畸形骨骼整体不做局部损伤的前提下进行的整体塑形。这种方法相当于在体内置放一个“模具”,使骨骼按照“模具”的形状进行塑形,用“模具”把凹陷的胸骨顶起来,顶起来之后再从另外一边腋下出来,出来以后固定在两边的皮下。
 邱志欣 医师 福建医科大学附属第一医院 小儿外科4人已读
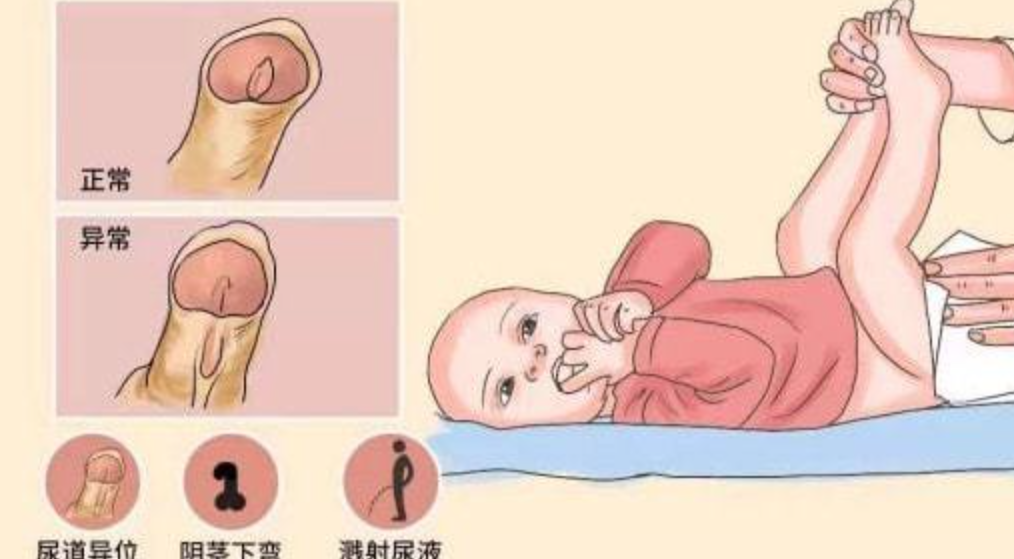
邱志欣 医师 福建医科大学附属第一医院 小儿外科4人已读 - 这种能迫使男孩子蹲着尿尿的疾病,你知道吗?
今天就来为大家科普一下~这种能迫使男孩子蹲着尿尿的疾病尿道下裂什么是尿道下裂?从小我们就知道男孩和女孩尿尿的方式不一样可有些男孩因为与常人不一样只能蹲着小便……尿道下裂(Hypospadias)是由于前尿道发育不全,胚胎发育过程中尿生殖沟没有自后向前在中线完全闭合,造成尿道口达不到正常位置的阴茎畸形。它属于泌尿生殖系统最常见的先天畸形,在我国,每1000个男孩中约有3人发病。尿道下裂使儿童尿道开口畸形,不能正常排小便,严重影响身心发育。患儿一般伴有阴茎下弯,影响阴茎的正常发育,如不及早治疗,将影响到孩子的心理健康及以后的婚姻、生育。如何判断孩子是否有尿道下裂?一般在出生体检时即可诊断出婴儿尿道开口的位置是否存在异常,家长平时可通过观察孩子的尿道口、阴茎形态以及尿流来判断是否患有尿道下裂。一般情况下,患有尿道下裂的孩子,尿道口不在阴茎顶端,阴茎勃起后向下弯曲,阴茎的包皮分布异常,站立排尿时往往会弄湿裤子。尿道下裂是怎么引起的目前病因尚未明确,已经证实的原因包括:雄激素受体异常、遗传基因突变、内分泌失调、异常细胞间信息传递、表皮生长因子表达降低和环境因素等。近20年,尿道下裂发病率显著上升,可能与环境中广泛存在的雌激素和抗雄激素类物质的污染有关,环境污染物使正常内分泌因素改变而发生畸形。另外,孕期服用避孕药物、低出生体重亦为高风险因素。尿道下裂有轻重程度之分吗?根据尿道外口位置分型,尿道下裂可分为:1.远端型,包括阴茎头、冠状沟、冠状沟下型。2.中间型,即阴茎体型。3.近端型,包括阴茎阴囊型、阴囊型和会阴型。开口位置距离龟头越远,就越严重。尿道下裂治疗方式及预后手术治疗为主要的治疗方法,手术最佳时机一般在3岁左右,手术方式包括阴茎弯曲的矫正及尿道成形。具体手术方式应结合患者年龄、病变类型进行个性化治疗。总体来说尿道下裂合并阴茎下弯手术效果满意,术后孩子能正常站立排尿,外观接近正常,成年后也能进行正常的性生活。
 邱志欣 医师 福建医科大学附属第一医院 小儿外科58人已读
邱志欣 医师 福建医科大学附属第一医院 小儿外科58人已读
问诊记录 查看全部
- 患者:男 5个月 生殖器红肿 最后交流时间 04.25生殖器红肿 大约有两三天发现生殖器有一些红肿,今晚擦了一点点红霉素 是不是尿不湿捂的,是否需要去门诊就诊呢总交流次数12已给处置建议
- 腹股沟疝 发现腹股沟疝一周多,请问是否一定要手术。 是否需要手术总交流次数24已给处置建议
- 特发性肾积水
左侧肾盂输尿管连接处狭窄 小孩没有不适感,就随访,想问下最近这次报告正常吗?是否再去福... 报告是否正常。是否需要去门诊再检查。还是继续随访就好?总交流次数6已给处置建议
- 新生儿左颈部淋巴管瘤,大囊 目前孩子1.22号出生,左颈部淋巴管瘤,大囊型 需要如何消除淋巴管瘤总交流次数2已给处置建议
- 隐匿阴茎 手术后阴茎皮过长,最后一张是哥哥的,阴茎一圈范黑 需要怎么处理?总交流次数6已给处置建议
总访问量 1,231,111次
在线服务患者 1,552位
科普文章 26篇
领导风采










