科室介绍 查看全部
科室医生 查看全部
-
骨科

付昆
主任医师 副教授
科主任
骨科
孟志斌
主任医师 教授
科主任
骨科
李洪潮
主任医师 副教授
3.6
骨科
李俊
主任医师 副教授
3.6
骨科
张英
主任医师
3.5
骨科
纪志华
主任医师
3.5
骨科
黄涛
副主任医师
3.5
骨科
于鹏
副主任医师
3.5
骨科
周晓华
副主任医师
3.4
骨科
周健强
副主任医师
3.4
-
骨科

贾丙申
副主任医师
3.4
骨科
李明
副主任医师
3.4
骨科
曲国欣
主治医师
3.4
骨科
胡帅
主治医师
3.4
骨科
符国良
主治医师
3.4
骨科
王晟
主治医师
3.4
骨科
云大科
主治医师
3.4
骨科
李君
主治医师
3.4
骨科
焦拓
主治医师
3.4
骨科
黄修标
主治医师
3.4
按疾病推荐专家 查看全部
科普·直播义诊专区 查看全部
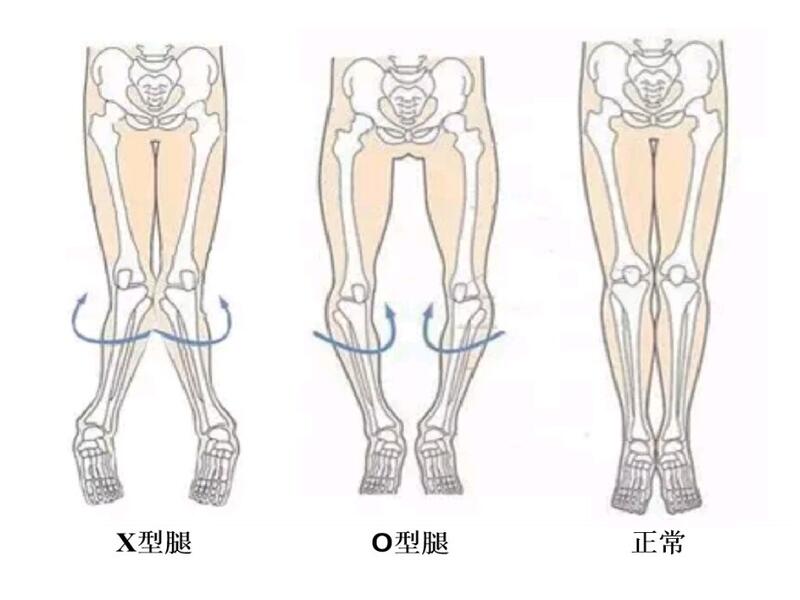
- “O”形腿,您真正了解了吗?
所谓的“O”型腿,俗称罗圈腿,临床上又称为膝内翻。是指以两下肢自然伸直或站立时,两足内踝能相碰而两膝不能靠拢为主要表现的畸形疾病,即“O”型腿的人,大腿之间、小腿之间、膝关节之间则形成了一个联系的大缝隙,犹如“O”的形状,故俗称“O”型腿(如图1所示)。两膝关节间距越大,“O”型腿病变程度越严重,如果两膝关节间距可以容纳整个手掌,则可明确为较明显的“O”型腿。1.“O”型腿病因:①生理性:对于新生儿或小儿童而言,轻度的膝内翻是正常现象,通常包括双侧股骨和胫骨,随生长发育可逐渐矫正,多在2.5岁左右双膝内翻自行纠正,少数可延迟至4岁(如图2所示)。②病理性:包括佝偻病、外伤、炎症、先天性骨骼生长障碍疾病(Blount病)、骨骼软化症、骨骼发育不良(例如脊柱骨骺发育不良)、四型粘多糖病(Morquio综合征)或软骨外胚层发育不良(Ellis-van-creveld综合征)、肿瘤、脊髓灰质炎及脑瘫等。③不良的生活习惯:例如跪坐、盘腿、运动、走路姿势等不良习惯也会导致“O”型腿的发生。2.“O”型腿的分度:(如图3所示)常态膝距:是指直立时两足踝部靠拢,双腿和膝关节用力并拢,双膝关节内侧的距离。①轻度:常态膝距在3cm以下;②中度:常态膝距在3-10cm之间;③重度:常态膝距大于10cm。3.“O”型腿的危害:①膝关节在直立的时候,也无法并拢,就影响了身高。并且,从正面看会显得腿的比例减小。而从侧面看时,比例一般正常。②“O”型腿的人,下肢都会显得臃肿,因为双腿之间存在缝隙,腿的外部轮廓线就外移。加之“O”型腿的人往往大、小腿都是外侧肌肉多,而内侧肌肉少,就加重了这种表现。③“O”型腿的人,走路都比较难看。因为身体的承重线内移,没有通过膝关节的正中,这就导致行走时不容易保持平衡,走路摇摆,像似鸭子步。严重影响人的外在形象和气质。④影响自信心。由于严重影响身材,很多“O”型腿的人,自信心都受到严重的影响,表现自卑,不敢交际等异常心理。⑤影响下肢力线:正常情况下,双腿可以将行动、跑跳形成的冲击,平均分布于膝关节整体。但是“O”形腿由于股骨外侧的旋转,很容易将压力集中于膝盖内侧,久而久之就会形成膝关节疼痛或者关节炎。(如图4、5所示)4.“O”型腿的治疗:对于“O”型腿的治疗要结合患者年龄、症状、严重程度等综合考虑,治疗前需明确“O”型腿的成因是来源于关节内或是关节外。(1)非手术矫正:手法矫正是通过矫正关节移位来治疗“O”型腿,绑腿和正“O”仪两者原理基本一致,都是通过松弛膝关节内侧副韧带,恢复膝关节内外侧的稳定结构,从而使胫骨外旋来达到矫正的目的。该方法好处是费用低、风险小,缺点则是需要主动治疗,见效慢,需要长期坚持。1)正夹板、绑腿方式的矫正这种方式简单易行,通过夹板和捆绑产生的压力使膝关节处的韧带进行调整。优点是不需要手术,容易操作。缺点是需要坚持,而且夹板和捆绑容易使膝关节部位的血管、神经造成损伤,严重者造成神经缺血坏死,导致严重的并发症。2)仪器矫正仪器的原理也是通过调节膝关节内外侧韧带。缺点是需要主动治疗,需要结合患者的体质、恒心来决定矫正周期的长短,然而治疗费用要比夹板、捆绑等费用高的多。优点是可以避开对膝关节部位的血管、神经的损害。3)矫正鞋垫矫正鞋垫是外侧高、内侧低的结构设计。在行走、站立时、可以给小腿一个向外旋转的力量,能预防因走姿不好,导致的“O”型腿加重和形成。方便使用,但对于轻度“O”型腿患者有效,不适用于“O”型腿程度较重的患者。4)功能锻炼矫正①直立,两脚并拢,两手扶膝做两膝向前方的下蹲、起立运动,做20-30次。②弯腰,两手扶膝做向左和向右的绕环运动,20-30次。③两腿开立稍大,弯腰,两手扶膝做两膝向内相靠停耗练习,每次停耗10秒钟,做5-10次。④两腿平行站立,先以脚跟为轴,做脚尖外展和内旋运动;再以脚尖为轴,做脚跟外展和内旋运动,各做20-30次。⑤坐在椅子上,尽量用小腿夹住书,坚持一定时间。如果用橡皮带将两膝捆住做,效果更加明显。⑥跪坐在腿上,塌腰,两脚慢慢向外向前移动,腰部随之也逐渐直起来,5-20次。⑦下蹲,双手叉腰,上身保持直立,双腿张开15-20cm,脚尖略微向外,吸气时两膝靠拢慢慢下蹲,尽可能深蹲并停留片刻,感到腿部肌肉紧绷。呼气时慢慢打开双膝,伸直站立,重复10次。下蹲时膝盖和大腿靠拢,对于矫正“O”型腿很有效。尽可能的下腰深蹲效果会更好。(2)手术矫正:适应于“O”型腿程度非常重,或者已经并发骨性关节炎,出现关节疼痛的这一类患者。2.1)关节内因素所致的“O”型腿治疗:①单髁置换术(UnicompartmentalKneeArthroplasty,UKA)适应症:Ⅰ.症状源于膝关节内侧间室,且疼痛明显,保守治疗效果不佳;Ⅱ.膝关节活动度≥90°;Ⅲ.膝关节稳定,内外侧副韧带、前后交叉韧带功能完整;Ⅳ内翻畸形≤15°,并可被动矫正;Ⅴ.固定屈曲挛缩≤15°;Ⅵ.放射学检查证实了内侧间室病变,负重前后位X线片提示内侧间室“骨対骨”,侧位片提示胫骨内侧平台后部及股骨内侧髁后部的关节面完整。 ②人工膝关节置换术(TotalKneeArthroplasty,TKA)适应症:多间室重度膝骨关节炎;多间室但炎症性膝关节炎(痛风、类风湿关节炎);膝关节屈曲挛缩畸形≥20°步态障碍;严重内、外翻畸形;强直性膝骨关节炎等。2.2)关节外因素所致的“O”型腿治疗:①胫骨高位截骨术(HighTibialOsteotemy,HTO)适应症:内侧间室膝骨关节炎;无骨对骨磨损;内侧间隙痛;关节活动度良好;胫骨近端内翻>5°(MPTA<85°);无韧带损伤;对功能要求高的年轻患者。②股骨远端截骨术(DistalFemurOsteotomy,DFO)适应症:股骨侧外翻畸形伴有单一外侧OA。5.结束语“O”型腿的预防与防止加重非常重要,除了先天以及器质性病变造成的“O”型腿,其他绝大多数的“O”型腿都是由于后天的不良习惯(如跪坐、盘腿、运动、走路姿势等)所致,在日常生活要注意避免这些不良习惯,即便是通过各种方法矫形好的患者,也要注意这些不良习惯,避免腿型复发。
 黄修标 主治医师 海南医学院第一附属医院 骨科2人已读
黄修标 主治医师 海南医学院第一附属医院 骨科2人已读 - 骨折了,是否需要手术?
很多患者总会有一个守旧的观念——能不手术就尽量不手术。那做手术到底好不好呢?这个答案是不一定的。因为手术有手术的优势,即手术复位和固定骨折端,早期功能康复。手术也有弊端,即手术是有创伤的,损伤周围软组织,影响骨折端血供,导致术后骨折不愈合。随着骨科手术技术的不断发展和改进。目前,在临床中,手术在治疗很多骨科疾病的效果非常明显。很多涉及关节方面的疾病或损伤,如果得不到及时的手术治疗,致残率非常高。当然,也不是所有骨折均需手术。对于没有移位或移位较轻的骨折,或经手法复位能达到功能复位的骨折,临床上是首选保守治疗,确实保守治疗也能取得良好的效果。对于骨折移位或成角明显,经手法复位未能达到功能复位,或根本无法经手法复位获得成功者或者手术复位成功了,骨折端很难维持,容易出现复位丢失,则需手术治疗,特别是关节内骨折,因为该骨折复位要求较高,需解剖复位,所以一般需要积极手术治疗。然而在当今社会上,很多受伤骨折的患者,即使骨折端移位不明显,他们也要求手术治疗,因为接受不了6-8周的石膏固定,后期还要面对患肢关节僵硬等功能问题以及还需要长时间的功能康复。而手术却能让这部分人群能早期功能康复,早期回归社会工作及生活。此外,临床工作中我们也遇到很多这样的情况,很多患者惧怕手术并拒绝手术治疗,使得原本需要的治疗的骨折错过治疗,最后导致畸形愈合、不愈合或留下相当严重的后遗症。这些人最终不得不再次采取手术治疗,但因错过了最佳治疗时机,手术效果不佳,从而留下了终身遗憾,让人感到可惜。因此,对于有手术指征的骨折,一定要手术治疗,不要惧怕手术,毕竟,恢复健康的身体才是最重要的。对于患者而言,所要做的就是听医生的话,采取正确的治疗方法,实现早日康复。
黄修标 主治医师 海南医学院第一附属医院 骨科26人已读 - 三点稳定式脊柱融合术治疗退行性腰椎间盘病变
孟志斌,付昆, 李俊, 李洪潮, 李德豪, 王挺锐, 纪志华, 周健强, 符国良 海南医学院附属医院骨科 海口市570102摘要目的 探讨采用双后外侧融合结合经后路的单点椎体间融合的三点稳定式脊柱融合术的临床应用效果。方法 自1998年8至2006年8月应用三点稳定式脊柱融合术治疗退行性腰椎间盘病变41例,其中男13例,女28例,平均年龄58岁,其中腰椎滑脱27例,腰椎退行性不稳并椎管狭窄14例。手术前后对患者的症状进行评估,并对X线平片进行测量,平均随访时间为19.1(12—66月)。结果 41例患者使用三点稳定式脊柱融合术,手术前的临床症状优2.4% (1/41)、良19.5% (8/41)、一般21.9% (9/41)、差56.1% (23/41)、良 67.7% (21/31) 。手术后的临床症状为优68.3% (28/41)、良29.2% (12/41)、中2.4% (1/41)、差0.0%(0/41)。术后X光平片测量椎间隙前部高度术前8.05±2.35mm 术后 11.44±3.38mm (P < 0.05), 椎间隙后部高度术前 6.13±1.45mm 术后 8.66±2.10mm (P < 0.01). 椎体滑脱的距离 8.68±2.33 mm术后 1.92±2.37mm(P < 0.05)。结论 采用三点稳定式脊柱融合术治疗退行性腰椎间盘病变具有符合脊柱的生理负重特点,只用一个后路切口同时完成前后路融合,植骨量小、手术损伤较小、临床疗效满意。关键词:三点稳定;腰椎间盘退行性变;脊柱融合Clinic study of three point stable spinal fusion technique in the treatment Of degenerative vertebra disc disorderMeng Zhibin, Fu kun, Li jun, Li Hongchao, Li DehaoWang Tingrui, Ji zhihua, Zhou Jianqiang, Hu GuoliangOrthopaedic Dept. of Affilliated Hospital,Hainan Medical College, Hainan, Haikou, PR of China 570102Abstract:Objectives To explore the clinic results of bi-posterolateral fusion combined with coralline hydroxyapatite interbody fusion, a three point stable spine fusion technique in the treatment of degenerative vertebra disc disorder. Methods We perform bi-posterolateral fusion combined with posterior interbody fusion to treat 41 cases of degenerative vertebra disc disorder from August 1998 to August 2006. The patients included 18 men and 23 women; their average age was 48 years. The slippage and grade of spondylolisthesis before and after spine fusion were ————————————————————作者简介:孟志斌(1960-),男,医学硕士,教授,主任医师,骨科主任,研究方向:脊柱外科,脊柱微创技术,电话:0898-66773740,13518824108,电邮:zhibinmeng@163.com.investigated. The severity and slippage of radiographic measurements were also recorded, along with the average follow up of 19.1 month (range 12--48 months). The three point spine fusion use autologous bone chips for bi-posterolateral fusion and one cubic block of coralline hydroxyapatite for anterior inter body fusion which achieved by PLIF technique. Results In the 41 patients who had underwent three point spine fusion surgery, only 1/41 patients experienced nerve root pain after surgery, and in most cases clinic symptoms were improved greatly. In 21/41 patients who had severe lower back pain completely disappeared after surgery, and in 9/41 cases these symptoms were minimal. The clinic evaluation according to the symptoms before the operation is excellent 2.4% (1/41), good 19.5% (8/41), fair 21.9% (9/41), bad 56.1% (23/41); after operation excellent 68.3% (28/41), good 29.2% (12/41), fair 2.4% (1/41), bad 0.0%(0/41). A radiographic measurements showed the anterior disc height was 8.05±2.35mm before operation and 11.44±3.38mm after operation(P < 0.05), posterior disc height was 6.13±1.45mm before operation and 8.66±2.10mm after operation(P < 0.05). The vertebra body slippage was 8.68±2.33 before operation and 1.92±2.37mm after operation(P < 0.01). Conclusion. Three point stable spine fusion meets the spine biomechanical load sharing and one incision to perform bi-posterolateral fusion and posterior lumbar interbody fusion in the same time. This spine fusion methods for degenerative disc disorder has a good clinic results and did not, in this study, seem to have any significant complications on the surgery processes. 脊柱融合在脊柱不稳定的治疗中变得越来越普遍,融合的方式也由后路向前路过渡 [1,2,3],由于技术上的进步许多新的脊柱手术方式、脊柱内固定器材、及新的生物材料和改进的植骨方法都极大地提高了脊柱融合的效果。现在广泛使用的脊柱融合方法有侧后路融合及椎体间融合,从现有的资料来看两种融合方法各有优缺点。脊柱融合的目的是去除病理性的节段性活动及由此带来的临床症状,内固定的应用给临床脊柱外科医师提高脊柱融合率提供了良好的保障,目前虽然椎弓根钉的内固定结合脊柱侧后方的融合使融合率增大,但对脊柱融合方法的改进仍然在继续,本研究根据脊柱的生物力学特点对脊柱内融合的方法进行改进,利用脊柱椎体部分负重占80%,脊柱后部结构占20%我们设计了三点稳定式脊柱融合术。前路为一点用经后路的椎体间融合技术(PLIF)技术植入珊瑚椎间融合器进行椎间融合,后路为两点在脊柱的侧后方进行自体骨植骨融合(图1)。该方法对手术操作要求相对较高,但由于该技术能在一个切口的基础上非常有效的同时完成前路与后路手术,椎体间的椎间融合器能有效的维持椎间隙的高度并负担大部分的负荷。两外侧后路的植骨能维持单点前路椎间融合的力学平衡与稳定性。因此探讨该技术的临床应用效果具有较大的临床意义。图1 三点式脊柱融合术的原理示意图,前路为一点用经后路的椎体间融合技术(PLIF)技术植入珊瑚椎间融合器进行椎间融合,后路为两点在脊柱的侧后方进行自体骨植骨融合1材料与方法1.1一般资料 自1998年8至2006年8月应用改良的三点式脊柱融合方法治疗退行性椎间盘病变所致的脊柱不稳41例,其中男13例,女28例,平均年龄58岁,伴有腰椎滑脱27例,腰椎退行性变腰椎不稳14例,腰椎管狭窄39例。手术前后对患者的症状进行评估,并对X线平片进行测量,平均随访时间为19.1(12—66月)。1.2手术方法 患者俯卧于脊柱外科手术支架上,取脊柱后路正中切口,分离双侧的椎旁肌,仔细剥离关节突上的肌肉止点直至显露双侧的横突,显露定位椎弓根的定位点,由于大多数退行性椎间盘病变患者均为老年人,脊柱的各种变形、小关节的增生使标准的定位方法发生偏差,故手术前仔细的阅读影像资料,对脊柱的前凸、后凸、脊柱旋转及侧弯畸形作充分的了解。在手术前建立立体的三维椎弓根解剖影象,在手术中才能根据每个患者制定椎弓根的进入路线。通常需要将增生的骨赘咬除,显露上下关节突的关节面用圆钝的探针进入椎弓根内,在骨质疏松的椎弓根内小心的钻入,不能用太大的力量,这样有可能突破椎弓根的皮质,甚至有穿破腰椎椎体的可能。在影像学证实椎弓根的位置良好后旋入椎弓根钉。椎管减压技术应根据脊髓造影的结果对狭窄的节段进行椎板部分或完全的减压,对增厚的黄韧带、增生的骨赘及松弛肥厚的关节囊应彻底的切除,使神经根得到充分的减压。根据术前影像学的判断将不稳定节段的椎间盘进行切除,将神经根及硬膜囊牵向一侧,充分的显露椎间盘,并将间盘组织切除后用鹅眉凿将相邻椎体的终板切除,显露椎体终板下的骨质。椎间隙撑开后测量椎间隙的宽度,将相应尺寸的珊瑚融合器植入椎间隙内,珊瑚融合器应植入椎体后沿下5mm,避免椎体后沿增生对实际椎体后沿判断的不准确。在植骨面应去除软组织,用磨钻打磨露出骨质,融合的部分包括小关节椎板的外侧部分及相邻椎体的横突。取一侧髂后上棘的单面骨板,用鹅眉凿取松质骨,所取骨量约为40cm3,将骨剪成骨条,植入椎体的后外侧,上内固定系统的棒及各锁紧螺丝,使滑脱的椎体复位,不稳定的脊柱得到牢固的固定(图2,图3)。图2 退行性椎间盘病变伴II度腰椎滑脱手术前的X光平片 图3 三点式脊柱融合术后的X 光平片1.3术前、术后的测量及评价方法 术前及术后根据患者的临床症状对患者进行评分,以下是评分表: 表1 临床症状评分表(0—9分)得分数得分数疼痛无疼痛 0日常生活无限制 0轻度痛 1轻度限制 1可忍受痛 2中度限制 2严重 3重度限制 3镇痛药不使用 0工作状况原工作 0NSAID 1轻工作 1止痛药 2停止工作 2注:总分为9分, 优为0分,良为1—3分,一般为4-6分,差为7—9分 同时对手术前后的X 光平片进行测量,测量为术前3天及术后2周、3月、12月,先在X光平片进行标记,然后用游标卡尺测量,测量数据包括椎间隙前后沿的高度,椎体滑脱的距离,测量方法见图4。图4 椎间隙高度及椎体滑脱的测量方法2 结果 41例患者中39例术后腰痛消失,并感腰部稳定有力,28例恢复原工作与生活,其中有15例术后6个月恢复体力劳动。按评分表评分(见表2),优28例、良12例、其中1例是因为残留疼痛而影响疗效。术后定期摄片复查及测量(见表3),拍摄腰椎正侧位片及过屈、过伸位片,见椎体间相对运动消失,椎间隙较术前平均增高(p腰椎间盘突出症、腰椎不稳、腰椎管狭窄症。退行性腰椎间盘疾病伴有腰椎椎间关节退行性变,脊柱紊乱伴有或不伴有下肢疼痛、功能紊乱的下腰痛。退行性腰椎间盘疾病具有种类多、病因及发病机理复杂、手术方法多样的特点。脊柱融合术是减轻腰椎间盘退变所致疼痛最可靠的方法之一[8,10]。Fritzell等通过对仔细选择的慢性下腰痛病例施行腰椎融合术和非手术治疗进行对照研究,结果融合术明显优于非手术治疗。脊柱疼痛、畸形或不稳定时,融合术使退变节段停止恶化发展,并且维持在一个理想的位置而产生疗效。当病人生活质量降低和因疼痛不可耐受且经保守治疗无效时,应考虑手术治疗,同时症状和体征应与影像学检查结果相一致。单纯影像学改变绝不能作为手术适应证。手术治疗目的是通过椎管减压减轻下肢适应症状,通过脊柱融合稳定脊柱减轻腰痛[2]。本组病人通过手术后获得97.5%的优良率,术后近期及中期的随访表明脊柱的三点式融合实用、可靠,具体表现在椎间隙的高度较手术前有大的增高(p
孟志斌 主任医师 海南医学院第一附属医院 骨科4481人已读
问诊记录 查看全部
- 摔了,拍了磁共振,是L1椎体新近压缩骨折 3.21摔了,患者65岁,目前非常疼痛,去拍了磁共振,是L1... 3.21摔了,患者65岁,疼痛,磁共振,是L1椎体新近压缩性骨折。请问医生,该采取何种治疗方法?总交流次数9已给处置建议
- 患者:女 35岁 脚踝关节处发现一个凸起 最后交流时间 03.31脚踝关节处发现一个凸起 脚踝关节处有一处凸起,想了解一下这是什么情况 想了解什么情况总交流次数9已给处置建议
- 腰疼 昨天下午2点打喷嚏后腰疼无法走路,稍微休养按摩后继续走路至晚... 是否必须去门诊,用药总交流次数16已给处置建议
- 患者:男 5岁1个月 膝盖骨旁侧突出,左膝盖上方有一处软凸起 最后交流时间 03.26膝盖骨旁侧突出,左膝盖上方有一处软凸起 1膝盖骨向旁侧突出,小腿无法并拢。2左侧膝盖自幼蹲立时有一处... 如何治疗或矫正膝盖骨向旁侧突出,矫正小腿并拢问题。左侧膝盖蹲立时突出的软组织是否需要去除?如何操作?总交流次数45已给处置建议
- 双膝半月板1度高密度影,关节腔少量积液 23年12月下旬髌骨下酸胀,4天后转为膝关节各处疼痛,有打软... 半月板1度高密度影是什么含义?正常人会有吗?1度高密度影严重吗?如何延缓半月板继续损伤?日后注意什么总交流次数105已给处置建议



