科室介绍 查看全部
科室医生 查看全部
-
内分泌科

王彩红
主任医师
4.0
内分泌科
肖方森
主任医师
3.8
内分泌科
李学军
主任医师 教授
3.5
内分泌科
刘长勤
主任医师 副教授
3.5
内分泌科
吕福平
主治医师
3.5
内分泌科
杨叔禹
主任医师 教授
3.5
内分泌科
林明珠
主任医师 教授
3.4
内分泌科
赵景馨
主任医师 教授
3.4
内分泌科
闫冰
主任医师
3.4
内分泌科
刘唯
副主任医师
3.3
-
内分泌科

曾晋阳
副主任医师
3.3
内分泌科
宋海曲
主任医师
3.3
内分泌科
石秀林
主任医师
3.3
内分泌科
黄培颖
副主任医师
3.2
中医内分泌
王丽英
副主任医师
3.6
内分泌科
邵伟
副主任医师
3.2
内分泌科
郑欣
副主任医师
3.2
内分泌科
严芳芳
副主任医师
3.2
内分泌科
余亚信
主治医师
3.2
内分泌科
苏伟娟
主治医师
3.2
-
内分泌科

张玉娴
主治医师
3.2

王顺花
医师
科普·直播义诊专区 查看全部
- 甲状腺结节癌变与否如何辨别?一文炼就火眼金睛!
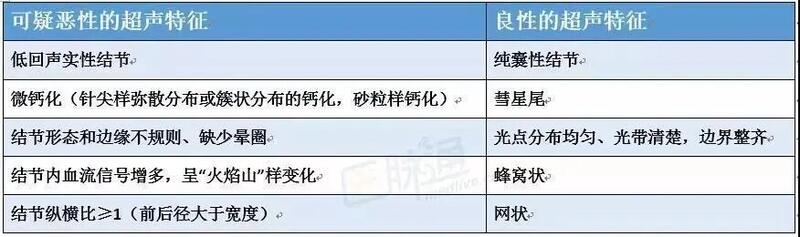
甲状腺结节指由于甲状腺组织局部生长或含有液体的囊肿所形成的肿块,随着高分辨率B超检查的普及,查出甲状腺结节的人越来越多,如今甲状腺结节成为了非常常见的内分泌疾病,触诊获得的甲状腺结节患病率为3%~7%,高分辨率B超检查获得的甲状腺结节的患病率为20%~76%。 甲状腺结节中的甲状腺癌的患病率为5%~15%。经常有患者拿着体检报告来找内分泌的医生询问,小编也遇到不少相关的咨询,大家最关心的是自己的结节是良性还是恶性,那么,内分泌医生需要练就一双火眼金睛,对结节B超结果做出基本判断,给出实用建议。 ▍哪些超声特征恶性程度高? 对于甲状腺结节来说,超声影像学检查非常重要,表1总结了可疑恶性和良性的超声特征,是后面考虑是否进行穿刺诊断的参考依据之一。 那么,这些超声影像都是什么样的呢?举例说明。 ◆ 1.枣核 甲状腺结节可疑恶性超声特征中提到结节纵横比(A/T)≥1,有的情况下是测量上下/前后径比值(L/A)<1,同样具有参考意义,在超声图上看就像一个立着的枣核一样,很典型(图1)。 据称,甲状腺恶性肿瘤呈“球状”或“站立位”生长是为了使更多肿瘤细胞与周围组织接触以获取更多营养,促进肿瘤细胞生长,这个特征在乳头状癌比较敏感,而且乳头状癌在甲状腺癌中所占比例很高(80%),因此这一条超声特征具有一定的意义。 ◆ 2.高回声、等回声和低回声 按照结节内部囊实结构所占比,可以大致将结节分为:囊性、囊实混合性和实性三类。 按照实质部分回声可以将腺瘤分为高回声、等回声以及低回声。 用乳头状癌举例,其中多数为实性结节,随着液化部分增多,结节恶变的可能性在下降,完全囊性的结节癌变的几率为0%。 由于判断囊实结构比带有一定主观因素,因此按照囊实比值判断结节恶变的可靠程度低。但是近年表现为囊实混合性的乳头状癌比例有所增加(图2-4)。 ◆ 3.彗星尾和微钙化 以往研究多认为钙化是一个需要警惕的超声特征,出现钙化的结节恶变的可能性是非钙化结节的1倍。 而一旦钙化出现在单发、实性、低回声结节,其诊断为恶性结节的可能性接近80%。 乳头状癌就可以出现各种类型的钙化,以微钙化多见。受仪器分辨率限制,诊断医师认知和判断能力等诸多因素影响,许多结节内部的微小强回声灶被误判为微钙化。 微小强回声灶是指甲状腺结节内部存在直径小于2mm且不伴有声影的强回声,包含了胶质钙化或者微钙化等形式。 研究发现强回声灶可能出现于下述几类结节: ①滤泡增生囊肿,强回声灶多是胶质钙化或胶质结晶,游离于液化区,呈圆形或者类圆形,后方彗星尾征呈倒三角形(图5)。 ②复杂的囊性结节,多以两种形式存在,一种是呈扁长形黏附于纤维分隔,后方伴或者不伴彗星尾征;另一种是散布在坏死碎屑或实质部分,圆形,多数伴有彗星尾征。 ③以乳头状癌为主的恶性肿瘤,微钙化作为诊断恶性肿瘤的指标,特异性最高(85.8%~95%),阳性预测率也较高(41.8%~94.2%)。 过去的研究认为彗星尾征因胶质凝聚而产生,而胶质多存在于良性结节,因此很多学者认为彗星尾征是良性征象。 病理学认为砂砾体并非乳头状癌特有,很多良性病变,如滤泡状瘤以及桥本甲状腺炎等疾病也可出现, 但是如果砂砾体同时满足下列条件:圆形或者球形分布;呈同心板层状钙质沉积;位于肿瘤间质或者淋巴腔隙内部,则乳头状癌的诊断基本确立。 同时并非所有乳头状癌均存在砂砾体,其存在于40%~50%的乳头状癌。 微钙化诊断乳头状癌的超声敏感性并不高,而特异性却较高。 如果微钙化体积越小,数目越多,则诊断可靠性越高。 乳头状癌也会出现粗大钙化。 粗大钙化诊断价值低于微钙化,但是其出现率不低,很多情况下是合并微钙化一起出现。 以往研究常认为环状钙化是由于营养不良导致的,多见于良性结节。 现有研究发现,具有周边钙化的结节中恶性占18.5%,良性占81.5%,由此可见并不能因为结节表现为周边钙化而放松对结节的随访。 另外,韩国学者发现中断的周边钙化更多见于恶性结节,其OR值为7.9。 出现此类超声征象可能是由于肿瘤细胞浸润生长,向周围突破导致的。 ◆ 4.火焰山 甲状腺结节的血流分布形态一般分为四类:一类,无血流分布; 二类,周边血流,内部无血流或极少量分布; 三类,周边及内部均有血流分布; 四类,只有内部血流,周边无血流分布。 也有学者将甲状腺结节的血流分布情况分为四级:一级,结节无血流; 二级,结节仅有周边血流; 三级,中等量血流由周边通入结节; 四级,结节血流丰富。 研究认为彩色多普勒在甲状腺结节的良恶性诊断中有较高的价值,三、四级血流分布形态是恶性肿瘤的特征性表现(图7)。 很多研究对血流分布形态的预测价值进行评估,结论各不相同。 单纯以血流分布形态作为良恶性鉴别诊断标准,诊断价值并不高。 ▍细针穿刺和生化检查 此外,甲状腺细针抽吸细胞学检查(细针穿刺/FNA)是甲状腺结节诊断过程中非常重要的检查方法,根据超声报告的内容,有一部分患者需要进一步检查。 内分泌医生应该根据结节的特殊超声特征,推断结节的恶性风险;结合结节大小,做出是否行FNA的建议。 此外,生化检查也对结节的诊断有一定帮助。多数甲状腺腺瘤(起源于甲状腺滤泡的良性肿瘤)患者甲状腺功能及相关抗体可在正常范围,功能性腺瘤患者可出现三碘甲状腺原氨酸(T3)和甲状腺素(T4)升高,促甲状腺素(TSH)可降低或正常,甲状腺吸碘率增高。 判断有无甲状腺功能异常,TSH水平升高,分化型甲状腺癌风险增加。 另外,甲状腺球蛋白(thymoglobulin,TG)测定:TG值>10ng/ml为异常。不过任何甲状腺疾病的活动期,如单纯性甲状腺肿、结节性甲状腺肿、甲状腺功能亢进、亚急性甲状腺炎、甲状腺瘤及甲状腺癌等,均可发现血清TG升高,故TG不能作为肿瘤标志物用于定性诊断。
 王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科1991人已读
王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科1991人已读 - 绝经前女性多毛症的评估与治疗:2018美国内分泌学会临床实践指南
定义 多毛症是一种过度的毛发生长,在女性中以男性形式出现(表1)。 一些性毛生长是正常的,但临床医生通常依据Ferriman-Gallwey评分高于人群的第95百分位数(图1)诊断为多毛症。 Ferriman-Gallwey定义了育龄妇女多毛症的总分如下: 美国和英国黑人或白人妇女,≥8; 地中海,西班牙裔和中东妇女,≥9至10; 南美女性,≥6; 亚洲女性一样,汉族女性≥2,中国南方女性≥7岁。 虽然被广泛使用,但这种评分系统有其局限性,包括其具有主观性,局部显著异常也不能将总分提高到异常程度,以及缺乏对雄激素敏感区域的考虑,如面部侧面从发际线到耳朵下方(鬓脚sideburns),以及臀部。自我评分在临床上可能是有用的,但只与训练有素的观察者的评分相关。 Ferriman-Gallwey得分低也可有临床意义。在一项对633名未选择的白人和黑人女性进行的研究中,约70%的评分≥3,许多评分较低的人认为自己多毛,且大多数人使用某种形式的美容治疗。还有研究表明,当存在月经紊乱时,即使程度较局限的多余毛发也常与高雄激素血症相关。 多毛症(Hirsutism)必须区别于hypertrichosis(多毛) - 全身性过度毛发生长,这种生长可能是遗传性的或由某些药物引起的(例如,苯妥英phenytoin,环孢菌素cyclosporine)。 全身性多毛(Hypertrichosis)以全身性、非性别模式(即主要在前臂或小腿上)分布,不是由过量的雄激素所引起(尽管高雄激素血症可能使其恶化)。 多毛症的发病机制 性毛增长完全取决于雄激素的存在。 雄激素似乎在性别特异性区域诱导毛囊膜(vellus follicles)发育成末端毛发,毛发较大且色素沉着较多。 毛发在非同步周期中生长,并且面部毛发的生长(毛发生长期)阶段(随身体部位而变化)约为4个月。 由于毛发生长周期长,激素治疗的效果常需要约6个月才能检测,并且在约9个月才可观察到最大效果。 多毛症是由血浆雄激素和毛囊对雄激素的表观敏感性之间的相互作用引起的。 毛囊的敏感性部分地由雄激素的局部代谢决定,特别是通过酶5α-还原酶将睾酮转化为二氢睾酮并随后将这些分子与雄激素受体结合。多毛症评分与雄激素水平的相关性并不好,显然是因为雄激素依赖性毛囊皮脂腺对雄激素的反应差异很大。 多毛症的病因学 大部分多毛症源于雄激素过多(≥80%),多数患有多毛症的妇女(70%至80%)患有PCOS(18,19)。 PCOS的定义是三种症状或检查中的两种组合:其他原因无法解释的慢性雄激素过多症,稀发排卵和超声多囊卵巢形态学。 促性腺激素依赖性功能性卵巢高雄激素血症是大多数PCOS病例中高雄激素血症的来源。 这可能伴有轻度ACTH依赖性功能性肾上腺雄激素过多症,并且在少数情况下,这种形式的肾上腺雄激素过多症可能孤立地发生(20,21)。 PCOS经常与由胰岛素抵抗和/或中心性肥胖引起的代谢综合征相关,并且需要考虑与多毛症本身不同的因素。 肥胖可能会恶化或引起PCOS的特征。 许多妇女患有多毛症但没有高雄激素血症。我们将这种没有其他临床证据提示PCOS或其他高雄激素性内分泌失调的正常月经女性称为 “特发性多毛症”(19),但其中一些在超声检查中可能具有多囊卵巢形态,因此符合鹿特丹“排卵性PCOS(ovulatoryPCOS)”标准(24)。 特发性多毛症占多毛妇女的5%至20%(19、24)。 现有数据表明,在患有轻度多毛症(美国的Ferriman-Gallwey多毛症评分为8到15)的正常月经妇女中,约有一半患有特发性多毛症(16)。 但是,尚不明确符合鹿特丹“排卵性多囊卵巢综合征”标准的特发性多毛症女性的百分比,因为尚未对该人群进行经阴超声和/或高质量雄激素测定技术检查。 尚不清楚特发性多毛症是由于毛囊中雄激素作用机制的改变(称为皮肤高雄激素症)还是由于毛发生物学其他改变。 事实证明,在大多数(但不是全部)人群中,对睾酮之外的雄激素类固醇进行常规检测几乎没有进一步的诊断作用(16、26–30)(见第5节,雄激素检测备注)。在伴和不伴PCOS的年轻女性中,血清总睾酮与血清雄激素生物活性相似并且相关性很好(r = 0.7至0.8)(31)。 因此,如果血清总睾酮和游离睾酮正常,多毛症目前不能被视为“雄激素过多的临床证据”。但是,近期发现以前未曾怀疑的循环雄激素有可能导致特发性多毛症(21、30、32)(第5节,雄激素检测备注)。 对于轻度多毛症和正常血清总睾酮的正常月经妇女,仅在有其他临床证据提示病因是高雄激素性内分泌失调的情况下,才进行进一步检查。 如上所述,在有轻度多毛症的女性中,约有一半患有特发性多毛症。在其余的轻度多毛症和大多数严重多毛症中,血浆总和/或游离睾酮水平升高(16、26、27)(第5节,雄激素检测备注)。 大多数血清雄激素水平升高两倍或以上的女性具有一定程度的多毛症或其他皮脂腺反应,例如寻常痤疮、皮脂溢出或女性向男性型脱发。 雄激素过多产生的其他原因很少见: NCCAH是这些疾病中最常见的一种,尽管特定种族处于不同风险中,但全世界有4.2%的高雄激素女性存在NCCAH(第5节,雄激素检测备注)(33)。 雄激素分泌性肿瘤约占0.2%的高雄激素女性中;一半以上为恶性肿瘤(34)。 临床医生在多毛症的鉴别诊断中必须考虑库欣综合征,肢端肥大症,甲状腺功能减退症和(很少)泌乳素过多症,但患者通常会表现出这些疾病的特定特征。 在评估多毛症患者时,临床医生必须考虑伴侣局部使用雄激素(35),外源性雄激素或合成代谢类固醇(36)或丙戊酸盐。 结论建议对所有异常多毛症评分的女性进行雄激素水平升高的检测。 建议对于具有非意愿局部毛发生长(即没有异常多毛症评分)的绝经妇女,无需雄激素水平升高。 尽管采取了美容措施(脱毛shaving,拔毛plucking,蜡waxing),对于大多数患者控股率的女性,我们建议从药物治疗开始,并为那些希望获得额外美容益处的人添加直接脱毛方法(电解electrolysis,光脱毛photoepilation)。 对于有轻度多毛症但没有内分泌紊乱证据的女性,建议可采用药物治疗或直接脱毛方法。 对于药物治疗,建议大多数女性口服复合雌- 孕激素避孕药,如果反应不理想,在6个月后加入抗雄激素。 除非使用足够的避孕措施,否则我们建议不要使用抗雄激素单药治疗。 建议不要使用降胰岛素药物。对于大多数选择脱毛疗法的女性,我们建议使用激光/光脱毛。
 王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科5256人已读
王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科5256人已读 - 1型糖尿病和成人自身免疫性糖尿病等最佳治疗方案—胰岛素泵
短期胰岛素泵治疗的适应症主要是: ———1型糖尿病患者 ———需要长期胰岛素强化治疗的2型糖尿病患者住院期间 ———短期胰岛素强化治疗的新诊断的2型糖尿病患者 ———糖尿病患者伴有应激状态 ———妊娠糖尿病、糖尿病合并妊娠以糖尿病患者孕前准备 ———糖尿病病患者的围手术期的血糖控制。 长期胰岛素泵治疗的适应症: 1型糖尿病患者; 需要长期胰岛素治疗的2型糖尿病患者,特别是———血糖波动大,虽采用多次胰岛素皮下注射方案,血糖仍无法得到平稳控制的; ———黎明现象严重导致血糖总体控制不佳者; ———频繁发生低血糖,尤其是夜间低血糖、无感知低血糖和严重的低血糖; ———作息时间不规律,不能按时就餐者; ———不愿意接受胰岛素每日多次注射,要求提高生活质量者; ———胃轻瘫或进食时间长的患者; 需要长期胰岛素替代治疗的类型糖尿病(如:胰腺切除术后的病人等)
 王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科2402人已读
王彩虹 主任医师 厦门大学附属第一医院 内分泌糖尿病科2402人已读
问诊记录 查看全部
- 肾功能不全6年余,血液透析两周余。 患者因慢性肾功能不全尿毒症期行血液透析治疗两周。现出现心衰,... 现在这个皮肤状态是否可以在家继续观察,等待慢慢愈合,还是应该直接去皮肤科或进行其他的治疗总交流次数26已给处置建议厦门大学附属第一医院内分泌糖尿病科
- 甲亢 药量按您上个月说的吃,目前数据正常,TRAb有点偏高,接下来... 药量接下去如何控制?需要注意什么总交流次数9已给处置建议厦门大学附属第一医院内分泌糖尿病科
- 甲状腺功能 4.23复查,检查结果已出,等待医生看报告 是否需要调整药量总交流次数10已给处置建议厦门大学附属第一医院内分泌糖尿病科
- 甲状腺 王主任,我的报告出来了,你帮我看一下要怎么用药 王主任,麻烦你帮我看一下报告总交流次数9已给处置建议厦门大学附属第一医院内分泌糖尿病科
- 妊娠合并甲亢 怀孕八周+ 目前吃丙硫氧嘧啶4片早晚各两粒 现在... 昨天刚去问诊总交流次数9已给处置建议厦门大学附属第一医院内分泌糖尿病科
总访问量 365,325次
在线服务患者 15,861位
科普文章 15篇
年度好大夫 2位



