科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 肾病患者如何科学饮水?
水对维持人体生命活动的重要性不言而喻,被称为“生命之源”。饮水能帮助人体将新陈代谢的废物排出,降低有毒物质在肾脏中的浓度,从而避免肾脏受到损害。正常人每天的饮水量在1500ml~1700ml,肾脏的主要功能之一就是排水,肾病患者的饮水在日常饮食调护中很重要,饮水过多或过少可能都会加重病情,增加治疗的效果和难度,所以对于正常人来说,喝水本来不是问题,但对于肾病患者来说,却成了一个大问题。总有一些人得了肾病,不管是什么类型的肾病就不敢喝水了,说是会加重肾脏负担;也有些人,却说要多喝水才能排出毒素。到底如何做到正确科学的饮水是肾病患者最为关注的话题。 在讨论如何控制水的摄入量时,首先应明确人体失水分为“显性失水”、“不显性失水”。显性失水是指尿液、粪便、呕吐物、汗液等;不显性失水是指皮肤、呼吸道蒸发的水分,可按12ml/Kg/d计算。正常人每天摄入的和排出的水大致是相等的。水主要通过饮食摄入,通过尿液、呼吸、大便和出汗排出,其中又以尿液是最主要的排出途径,一天约1500毫升。肾病患者可以粗略计算自己的出量,调整自己水的摄入量。要时刻观察自己的眼球弹性、皮肤及唇粘膜充实度、尿色以及血压的变化。同时称量体重很重要,每天同一时间、空腹测体重,如果体重不增加,也可提示限水比较成功。所以,肾脏病患者应学会自我监测,调整自己的饮水量,做到科学合理的饮水。 1、哪些情况下肾病患者要少喝水? 当患者存在严重水肿,或因肾功能衰竭导致尿量减少时,喝进去的水不能正常排出体外,加重心脏的负担,如果不严格限制饮水,严重者可能出现心力衰竭的表现。因此,当存在水肿、少尿的情况时,肾病患者要少喝水。并且记录24小时的尿量,以及饮水、汤粥、牛奶,食物等液体的总量,使入量保持在:尿量+500ml。多出来500ml是满足呼吸以及皮肤等的不显性失水量,以保持水的“收支平衡”。 2、哪些情况下肾病患者要多喝水 如果没有上述限制饮水的问题,出现以下情况时,医生会建议多喝水。感冒,特别是有发烧、腹泻、出汗太多等情况发生时,身体大量丢失水分,容易出现血容量不足甚至肾血流灌注不足;血尿酸增高的患者,血尿酸增高容易形成尿酸盐结晶,需要多喝水帮助身体排泄;发生肉眼血尿的肾病患者,会出现红细胞管型,为了避免堵塞肾小管,需要尽可能多喝水;做造影检查前后,需要充分水化,不但要多喝水,有时还会静脉输液,来补充水分;患有尿路感染和泌尿系统结石的病人,不爱喝水的人更容易发生泌尿系统感染和结石,适当多喝水能有效的防治这些疾病;服用磺胺类药物或新型降糖药物SGLT2i的病人,需要多饮水。 多喝水没有绝对的标准存在,一般指的是一天补充液体量在2000ml~2500ml。对于肾脏病患者能否多喝水的问题,不能简单的评定是多喝好还是少喝好。有些肾病患者,每日尿量正常又没有明显水肿时,则不必过度限制饮水。然而很多人会觉得,肾病会引起毒素高,拼命喝水就能把身体的毒素排出来了,这是错误的理解。 事实上,合理饮水对肾病患者非常重要,只要合理饮水,病情就会得到稳定的控制。每个肾病患者的病情不同,没有统一的饮水量标准,要根据自己的具体病情,或在医护人员指导下,来科学合理的饮水。
戴晓霞 主任医师 齐齐哈尔市中医医院 肾内科2475人已读 - 精选 再说您关注的泡沫尿!
一直以来,泡沫尿被当做是肾病重要的预警信号!经常有患者会问:“医生,我的小便有泡沫,怎么治疗呀?”回答是肯定的,尿中有泡沫,不一定就是肾脏出了问题,蛋白尿只是其中很常见的一种情况,大约1/3的泡沫尿患者,被查出有蛋白尿,即尿液中蛋白质超标,这是肾病最常见的异常表现。另外各种肾小管疾病导致的氨基酸尿也可以引起泡沫尿。由于尿检试纸和普通的尿常规化验,通常仅对白蛋白敏感(白蛋白是肾小球疾病最主要的蛋白质成分),对其他蛋白质氨基酸成分不敏感,因此,还有可能漏诊一部分肾病患者。 哪些情况尿中会出现泡沫呢? 1、在正常人尿中,也可见泡沫,尤其是当呕吐、腹泻、大量出汗、饮水少等情况导致尿液浓缩时,但泡沫量不多。各种消化系统疾病的人,如肝胆道疾病、服用利胆药物的人、以及肠道细菌过度生长的人,胆盐通过尿液排泄增多,也能导致泡沫尿。 2、尿路感染,尿道中炎性分泌物增多,可以导致泡沫尿的出现。如果感染的是一些会产气的细菌,那么尿液中的泡沫会很多。 3、尿糖增多,正常人尿中不会出现葡萄糖,最常见的是糖尿病患者,当血浆葡萄糖浓度超过近端肾小管对葡萄糖重吸收能力时,尿中的葡萄糖就会增多,导致尿中泡沫增多。 注意:尿中蛋白质增多出现的泡沫尿的特点是:尿沫细密、量多,甚至像啤酒泡沫一样,并且不容易消失。建议持续泡沫尿的患者,不仅要查尿常规,也应该查尿蛋白定量相关化验,如24小时尿蛋白定量或尿蛋白肌酐比,避免漏诊。 总之,大家要提高警惕,意识到泡沫尿的重要性,促进肾病的早期发现,以及肾病复发的早期检测,当然,最终以尿检和肾功能化验相关结果为准。要谨慎,但也无须过多纠结,如果相关检查正常,不要因为泡沫尿产生心理负担!
戴晓霞 主任医师 齐齐哈尔市中医医院 肾内科2190人已读 - 精选 糖尿病患者早发现“微量白蛋白尿”可逆转,严重可致尿毒症!
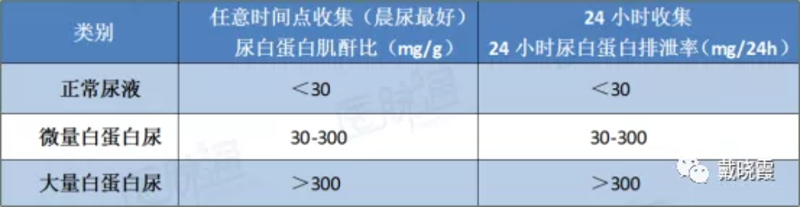
糖尿病肾病是糖尿病最常见的微血管并发症之一,也是糖尿病的主要死亡原因之一。据统计,在病程超过25年的糖尿病患者中,大约20%-40%的糖尿病患者会发生糖尿病肾病,危害较大,是终末期肾病(即尿毒症)的主要原因。糖尿病肾病没有特殊治疗方法,早期发现,及早干预对阻止和延缓进一步发展为终末期肾病非常重要。微量白蛋白尿(MAU)检查是目前临床上早期发现糖尿病肾病的最有效的检测手段,是糖尿病患者肾健康的晴雨表,下面我们就来了解一下。 肾是人体主要的排泄器官,它将身体产生的各种代谢废物随着尿液排出体外,肾功能一旦受到损害,就会造成人体废物蓄积。当糖尿病肾病发生时,肾会因高血糖等因素,使肾小球滤过率增高,从而使大量的蛋白也从尿中排出。长此以往,会发展为尿毒症。所以,在众多的晚期糖尿病慢性并发症中,糖尿病肾病无疑又是严重影响糖友生活质量和花费巨大的并发症。 1、为何筛查糖尿病肾病要查尿微量白蛋白? 糖尿病肾损害是一个逐渐发展、日积月累的较为漫长的过程。临床上将糖尿病肾病分为五期。一般从糖尿病发病到终末期肾病需20~30年的时间,但若糖尿病控制不良或治疗不当,则尿毒症时间可提前10年。 糖尿病肾病的I、II、III期属于早期,如果能及时发现、及早治疗,有很大的希望使病情逆转,但若不加控制,进展到“临床期糖尿病肾病(IV、V期)”,这个阶段患者肾功能衰退将不可逆转而最终发展发展为尿毒症。当发展至III期,出现尿微量白蛋白持续性排泄增加时,我们才可以通过实验室检测到微量白蛋白尿(MAU),从而查出早期糖尿病肾病。因此,尿微量白蛋白检查是目前临床上早期发现糖尿病肾小球微血管病变最有效的检测手段。检查出MAU对糖尿病肾病的早期诊断,早期治疗有着非常重要的参考价值和临床意义。 2、尿微量白蛋白(mAlb)和微量白蛋白尿(MAU)的概念 正常生理状态下由于人体肾小球滤过膜的滤过作用和肾小管的重吸收作用,尿液中仅含有少量蛋白(<150mg/24h),尿蛋白成分包括:白蛋白、糖蛋白、微球蛋白、免疫球蛋白、酶类等,其中仅有极微量的白蛋白(Alb)排出(<30mg/24h),普通尿常规检查尿蛋白为阴性。 MAU的检测方法及诊断标准 采集任意时刻尿样(清晨首次尿最佳)检测尿白蛋白肌酐比(UACR),若UACR为30-300mg/g即可诊断为MAU。操作较为简便,推荐作为首选方法。为了避免患者运动或其他生理因素产生尿蛋白,可以收集患者24小时尿总量,检测24h尿白蛋白排泄量(UAER)判断MAU,若为UAER为30-300mg/24h即可诊为MAU。 列表如下: 3、微量白蛋白尿监测频率如何? 尿微量白蛋白是肾功能损害的最敏感指标,对新诊断的2型糖尿病患者立即筛查是否有微量白蛋白尿,以后每半年至一年筛查一次,以便于糖尿病肾病的早期发现和早期治疗。检查尿微量白蛋白应避开发烧感冒、运动等干扰情况。3个月内3次检测中,有2次尿微量白蛋白排泄率升高出现MAU就意味着已经进入糖尿病肾病III期。 4、关注糖尿病肾病,应重视肾功能的监测 近年来多项大样本糖尿病队列研究发现,单纯肾小球滤过率(GFR)下降在糖尿病人群中并不少见,尤其是在2型糖尿病(T2D)近50%的患者GFR下降可不同时伴有白蛋白尿 。研究发现,早期肾功能下降(即在白蛋白尿出现之前,每年GFR下降速率>3.3%)和快速肾功能下降(每年GFR下降>5 ml/min)与糖尿病肾病发生、发展相关。早期GFR下降患者ESKD 的 10 年累积发生率远高于无早期GFR降低者。因此糖尿病患者关注蛋白尿的同时也要进行血肌酐的检测。 5、糖尿病肾病变的治疗措施 ⑴、严格控制血糖 良好的血糖控制可以减少糖尿病肾病的发生和发展。糖化血红蛋白越高,糖尿病肾病的发病危险越大。最好将糖化血红蛋白(HbA1c)控制到6.5%~7.0%。降糖药物的选择非常重要,遵照医嘱应用降血糖药物,目前新型降糖药物已经问世,SGLT2i可明确降低2型糖尿病患者的终末期肾脏病的风险。GLP-1受体激动剂也可能会有效。这都给糖尿病患者带来福音,尤其强调不要自己随意买药吃。 ⑵、严格控制血压 糖尿病常合并高血压,糖尿病患者中高血压的患病率是非糖尿病患者的2倍,而糖尿病肾病又可引起血压升高,高血压又加重糖尿病肾病的进展,可谓“雪上加霜”。控制血压尤为重要,应将血压控制在130/80mmHg。在医生指导下优先选择RAASi,但任何降低血压的药物都可降低尿蛋白,对肾起保护作用。 ⑶、严格限制饮食中蛋白质的摄入量 采取低盐优质低蛋白饮食,每天蛋白质控制到0.6~0.8克/千克体重,但过低的蛋白质摄入(
 戴晓霞 主任医师 齐齐哈尔市中医医院 肾内科7701人已读
戴晓霞 主任医师 齐齐哈尔市中医医院 肾内科7701人已读
问诊记录 查看全部
- 尿路感染,手脚有麻木感,尿频,无力,尿痛 如何治疗肾炎总交流次数2已给处置建议
- 肌酐421,糖尿病 糖尿病20多年,肌酐前二年180多,一直再吃尿毒清总交流次数7已给处置建议
- 慢性肾衰竭!去年初在铁路医院体检查出来的 一年多一直在吃药,经常乏力,有时走路多脚后跟有隐隐总交流次数5已给处置建议
- 肾病 眼晴和脸浮肿,怕累,怕压力大,怕生气,肝不好总交流次数1已给处置建议
- 患者:男 27岁 腰疼,尿红细胞 最后交流时间 2020.04.22腰疼,尿红细胞 尿检红细胞,是否肾炎总交流次数46已给处置建议







