科室介绍 查看全部
科室医生 查看全部
-
耳鼻喉

史剑波
主任医师 教授
5.0
耳鼻喉
吴旋
主任医师 教授
4.8
耳鼻喉
熊观霞
主任医师 教授
4.6
耳科
魏凡钦
副主任医师
4.2
耳鼻喉
徐睿
主任医师 教授
4.3
耳鼻喉
文译辉
副主任医师 副教授
4.2
耳鼻喉
左可军
主任医师 副教授
4.1
耳鼻喉
郭洁波
副主任医师 副教授
4.0
耳鼻喉
许庚
主任医师 教授
4.0
耳鼻喉
文卫平
主任医师 教授
3.9
-
喉科

祝小林
主任医师
3.7
耳科
王仙仁
副主任医师 讲师
3.8
耳科
陈锡辉
主任医师 教授
3.8
耳鼻喉
陈合新
主任医师 教授
3.9
耳鼻喉
雷文斌
主任医师 教授
3.8
耳鼻喉
王章锋
副主任医师 副教授
3.8
耳鼻喉
刘文冬
医师
3.8
耳鼻喉
孙伟
副主任医师 副教授
3.8
耳鼻喉
柴丽萍
主任医师 教授
3.8
耳鼻喉
赖银妍
副主任医师
3.8
-
耳鼻喉

马仁强
副主任医师 副教授
3.8
耳鼻喉
陈冬
主任医师 教授
3.8
耳鼻喉
方淑斌
医师 副研究员
3.7
耳鼻喉
刘敏
副主任医师 副教授
3.7
耳鼻喉
李健
主任医师
3.7
耳鼻喉
高文翔
副主任医师
3.7
耳鼻喉
陈垲钿
副主任医师
3.7
耳鼻喉
李光启
副主任医师 副教授
3.7
耳鼻喉
江广理
副主任医师 副教授
3.7
耳鼻喉
邓洁
副主任医师
3.7
-
耳鼻喉

庄惠文
副主任医师 讲师
3.7
耳鼻喉
任红苗
副主任医师
3.7
耳鼻喉
甘嘉裕
副主任医师
3.7
耳鼻喉
李航
医师
3.7
耳鼻喉
胡章威
主治医师
3.7
耳鼻喉
陈德华
主治医师
3.7
耳鼻喉
钟华
主治医师
3.7
耳鼻喉
陈楚欣
医师
3.7
耳鼻喉
许光福
医师
3.6
耳鼻喉
许兆丰
3.6
-
耳鼻喉

罗新
医师
3.6
耳鼻喉
王丹
医师
3.6
耳鼻喉
蔡智谋
医师
3.6
耳鼻喉
杨烁伟
医师
3.6
耳鼻喉
彭亮
医师
3.6
耳鼻喉
叶小燕
医师
3.6
耳鼻喉
吴杏梅
医师
3.6
耳鼻喉
吕科兴
医师
3.6
耳鼻喉
曾雪岚
医师
3.6
科普·直播义诊专区 查看全部
- 精选 成人人工耳蜗手术后的康复指导
成人人工耳蜗植入手术开机后,首先要树立使用人工耳蜗聆听的信心。其次,设定个性化短期目标。这些目标激励植入者集中精力在特定的阶段练习,以达到期望的成效,而不会因为太多的目标而感到巨大的压力。通过“边听边走”提高对环境声的听觉注意,向家人或朋友寻求帮助,让他们提醒您去聆听您没有注意到的环境声。在您家人的帮助下,列出一个词汇表,其中包括您经常听错或说错的词语。通过正确地听、说(通过听觉自我监控言语)来提高这些词语的言语产出。听自己和别人大声朗读,同时看着文字。通过重复词语和句子来增强听觉记忆,增强对信息的记忆。做一件事情的同时,播放另外一件事情的相关信息(跨听),尝试听到并理解信息。理解收音机里的言语信息。通过和家人或朋友一起练习接听电话,理解电话里的信息。每天记录在家里进步的情况和遇到的困难,并与康复师、家人分享这些记录。当人工耳蜗使用者练习、交流过程中出现以下情况,康复师,家庭成员或朋友应当积极的、具体的反馈给人工耳蜗使用者:人工耳蜗使用者练习交流过程中没有听到的听觉信息,如环境声、评论或问题,以及别人可以跨听到的有价值的信息。人工耳蜗使用者练习交流过程中出现错误发音的常用词语。同时,还要帮助人工耳蜗使用者改进从前认为有困难的目标,不断促进患者康复。
 熊观霞 主任医师 中山一院 耳鼻咽喉科/耳专科403人已读
熊观霞 主任医师 中山一院 耳鼻咽喉科/耳专科403人已读 - 精选 骨传导助听器的助听原理(以Baha Attract为例)
骨传导助听器的助听原理:1.声音处理器获取空气中的声音;2.声音处理器将声音转化为振动,并通过基座(非植入式)或磁铁(植入式)将振动送至微小的植入体;3.植入体通过骨骼直接将振动送至内耳。
 熊观霞 主任医师 中山一院 耳鼻咽喉科/耳专科543人已读
熊观霞 主任医师 中山一院 耳鼻咽喉科/耳专科543人已读 - 精选 儿童OSA的临床诊疗流程
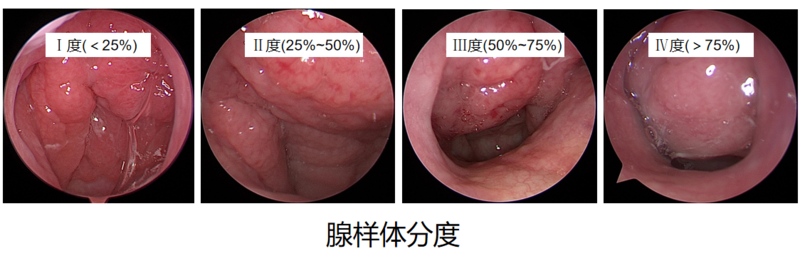
暨南大学附属祈福医院耳鼻咽喉科 肖文杰中山大学附属第一医院耳鼻咽喉科医院 史剑波陈枫虹江丽洁 儿童阻塞性睡眠呼吸暂停(obstructivesleepapnea,OSA)是指儿童睡眠过程中频繁发生部分或完全上气道阻塞,干扰儿童的正常通气和睡眠结构而引起的一系列病理生理变化。造成儿童上气道阻塞的主要原因是腺样体和(或)扁桃体肥大;此外,肥胖、颅面畸形、神经肌肉疾病等因素也可能与儿童OSA的发病有关[1]。一、评估流程1、症状评估[2](1)主要症状:打鼾和张口呼吸的频率,打鼾≥3晚/周需要重点关注。(2)次要症状:A.睡眠憋气、呼吸暂停、呼吸费力、睡眠不安、遗尿、白天嗜睡、注意力缺陷或多动、学习成绩下降等表现;B.鼻塞、流涕、打喷嚏、鼻痒;C.每年咽痛发热的次数;D.是否有中耳炎病史;(3)小年龄儿童应关注张口呼吸、反复觉醒、情绪行为异常等。2、体征评估(1)鼻内镜检查:评估是否存在腺样体、扁桃体肥大;过敏性鼻炎、急性和慢性鼻炎、慢性鼻窦炎、鼻息肉、鼻腔鼻窦鼻咽部肿瘤、后鼻孔闭锁等;(2)睡眠呼吸监测:确诊是否儿童睡眠呼吸障碍(OSA),最好是PSG检测,如果条件限制,也可以考虑使用便携式睡眠呼吸监测或脉氧仪;(3)评估有无腺样体面容a.看面型:凸面型(腺样体面容,上切牙前突,下颌后缩,下颌角增大,颏颈角增大); 凹面型(地包天面容,前牙反颌,上颌骨后缩,面中部发育不足,下颌前伸,侧面呈月牙脸); 混合面型(上颌骨发育动力不足,面中部平坦,下颌前伸过度发育,前牙反颌,形成高角地包天面型)。b.看嘴唇:开唇露齿,唇肌松弛,口唇干裂,上唇短,外翻;c.看表情:张口呼吸,黑眼圈,表情呆滞,鼻孔扩大,眼间距增宽;d.看牙齿:牙列拥挤、不齐、硬腭高拱;e.看舌体:舌体肥大、巨舌症、舌根后坠。 (4)耳内镜及听力学检查:评估是否存在鼓室积液和听力问题。 (6)临床评估及处理方案:是否存在OSA?严重程度?是否存在手术适应症? 二、手术适应症扁桃体腺样体肥大主要发生在儿童期,当其影响儿童的呼吸及周围器官时应该手术切除,不应拘于年龄的限制[3-4]。(1)腺样体切除手术适应症:a.腺样体肥大引起重度阻塞症状:PSG提示中重度OSA,建议优先选择腺样体扁桃体切除术,而不是单独腺样体切除术。b.腺样体肥大引起中度阻塞症状,保守治疗无效:保守治疗包括合理抗生素和鼻用糖皮质激素治疗(起始治疗显示有效、应持续治疗长达6周)。c.腺样体肥大影响颌面部发育尤其是有骨性发育异常或出现趋势的;d.慢性鼻窦炎:保守治疗无效,鼻窦炎反复发作或者症状持续。e.急性中耳炎反复发作或慢性中耳炎:既往已行鼓膜置管术,复发。(2)扁桃体切除手术适应症:a.扁桃体肥大导致睡眠打鼾或者妨碍吞咽导致营养障碍及言语含糊不清[2,5-6];a.中重度OSA;b.鼾症,扁桃体3+或者4+;c.鼾症,<5岁,扁桃体2+,鉴于再次手术概率高,建议扁腺同时切除;b.反复扁桃体炎病史;咽痛≥7次/年,或者≥5次/年,连续2年,或者≥3次/年,连续3年;c.与扁桃体肥大相关的颌面发育异常,如反颌(地包天)。d.病灶性扁桃体,即扁桃体炎与风湿性心脏病、风湿性关节炎和肾小球肾炎等关系密切;d.扁桃体角化症及白喉带菌者,经保守治疗无效e.各种扁桃体良性肿瘤,可连同扁桃体一并切除,对恶性肿瘤应慎重选择适应症及手术范围;f.不明原因的低热同时伴有慢性扁桃体炎;g.与扁桃体腺样体相关的复发性鼻窦炎,药物治疗效果不佳。 三、手术禁忌症(1)扁桃体急性炎症期或急性上呼吸道感染等感染性疾病发病期。(2)重度OSA或伴有高危因素的患儿不宜立即手术,建议评估心肺功能并行相应治疗,推荐持续气道正压通气后再手术[7]。(3)造血系统疾病及有凝血机制障碍者一般不手术。(4)伴有严重的全身性疾病,如在风湿热、肾炎、肝炎、活动性肺结核等疾病的活动期。(5)免疫功能障碍及自身免疫性疾病者。(6)腭裂患儿术后可能出现开放性鼻音,应慎重,做好充分沟通[8]。 四、围手术期准备推荐术前2周开始使用鼻用激素喷鼻,睡前口服1片(4mg)孟鲁司特钠,以降低睡眠呼吸事件,改善症状评分,如果合并有变应性鼻炎或鼻窦炎,还需同时使用相应药物治疗,配合鼻腔冲洗。 五、术前准备(ERAS) 手术前充分与家长沟通手术和麻醉的相关事宜,建议家长提前和孩子做好交流沟通和心理安抚工作,术前取得患儿的信任,手术室播放动漫(减少恐慌心理应激因素)[9]。手术前一天清淡饮食,术前8小时内禁食,术前3小时可饮用适量能量饮料,12岁以下儿童不超过100ml,5岁以下儿童不超50ml(5ml/kg)。 六、手术流程1、麻醉:全麻插钢丝管,气管插管固定于中间位置。2、体位:垫肩,头稍后仰,并向下低垂,下颌与床面约成30度,注意颈部不要悬空,贴覆双眼,避免液体进入眼部。 3、手术步骤:(1)器械准备:长弯钳2把,扁桃体剥离子1把,腺样体活检钳1把,直弯吸管各1根,明胶海绵1包,低温等离子手术器械(档位:扁桃体:切5档,凝3档;腺样体切7~8档,凝3档)(2)放置开口器、清理口腔分泌物。(3)局部浸润麻醉:应用长效局部麻醉药甲磺酸罗哌卡因注射于两侧的扁桃体周围间隙内(甲磺酸罗哌卡因粉针剂119.2mg1支,用40ml0.9%生理盐水稀释至约0.3%的浓度,最大剂量不超过2.5mg/kg)。(4)切除扁桃体:a.经鼻腔放置导尿管,拉起软腭,中弯或长弯钳抓取扁桃体上极,低温等离子刀切开半月襞粘膜,分别于舌腭弓及咽腭弓内侧向前下及后下延伸切口;b.切开前方扁桃体及舌腭弓交界处粘膜,并使之与上方切口相连,解除扁桃体上方及前方张力。c.从上向下沿扁桃体被膜逐渐完整切除扁桃体组织。d.切除过程中注意避免损伤前后弓,保留扁桃体被膜,发现出血部位及时止血;切完一侧扁桃体后,可在扁桃体窝内放置明胶海绵。 (4) 切除腺样体:清理鼻咽部分泌物,逐层切除腺样体,至与咽后壁平面平行,清晰暴露双侧后鼻孔及圆枕,边切边止血,于鼻咽部放置明胶海绵。 (5)取出双侧扁桃体窝及鼻咽部明胶海绵,观察创面有无出血,彻底止血,取出导尿管。(6)术毕,缓慢取出开口器,轻柔上抬下颌并活动下颌关节,观察下颌活动有无异常。七、术后护理(1)ERAS:术后早期进食和活动,减少代谢应激。(2)手术后采取平卧位头偏向一侧,冰敷下颌部,减少疼痛及伤口出血。(3)缓解疼痛:a术中应用长效局部麻醉(罗哌卡因),作用时间达到6小时;b对于轻微疼痛者,不影响进食的话,一般无需止痛处理;也有文献支持术后预防性止痛(非甾体类抗炎药,美林或者泰诺林,G6PD缺乏儿童可用,不超量即可),提倡按时(晨起第一次,之后每6小时一次,睡前1次,术后第1-3天)给药(减少疼痛应激的传导);c冷敷颌下也能一定程度缓解疼痛。(4)注意口腔清洁,按时漱口水漱口。(5)定时观察有无咽部出血情况:可间歇让患儿将口内唾液吐出,观察有无咽部出血情况,或观察患儿有无频繁吞咽动作。(6)术后饮食总体上宜清淡,食物放至常温,避免进食辣、硬、热的食物,切勿狼吞虎咽。a.术后2小时:可开始少量多次饮用清水或脉动等能量饮料,观察1小时无不适,可开始进冷流质;b. 术后第1-2天:常温流质食物,如牛奶、酸奶、米汤等,可备冰淇淋含服。c.术后3-7天:半流如稀饭、粥、汤粉面、糊类、鸡蛋羹等。d.术后第8天--术后14天:软食。 八、出院宣教 注意气候变化,及时增减衣服,预防感冒。加强体育锻炼,增强体质,出院后仍需注意饮食,按时漱口,2周后可一般运动、1个月内后可剧烈活动。2周后门诊随访,按医嘱使用各种药物。要控制后过敏性鼻炎。 九、术后随访(1)术后1周耳鼻喉门诊复诊,观察口咽部扁桃体窝伤口恢复情况;(2)术后1月耳鼻喉门诊复诊,行鼻内镜检查,观察鼻咽部伤口恢复情况;(3)术后1月口腔正畸科复诊,观察颌面情况。(4)术后3个月复查睡眠呼吸监测检查,评估儿童术后打鼾以及睡眠时缺氧的改善情况。(5)如果因分泌性中耳炎同时行鼓膜置手术,术后每3个月最好随访一次。 参考文献[1]中华耳鼻咽喉头颈外科杂志编委会,中华医学会耳鼻咽喉科学分会.儿童阻塞性睡眠呼吸暂停低通气综合征诊疗指南草案(乌鲁木齐)[J].中华耳鼻咽喉头颈外科杂志,2007,42(2):83‐84.DOI:.3760/j.issn:1673‐0860.2007.02.002.[2]中国儿童OSA诊断与治疗指南制订工作组,中华医学会耳鼻咽喉头颈外科学分会小儿学组,中华医学会儿科学分会呼吸学组,等.中国儿童阻塞性睡眠呼吸暂停诊断与治疗指南(2020)[J].中国循证医学杂志,2020,20(8):883-900.[3]张亚梅,张天宇.实用小儿耳鼻咽喉科学[M].北京:人民卫生出版社,2011:312-312.[4]MarcusCL,MooreRH,RosenCL,etal.Arandomizedtrialofadenotonsillectomyforchildhoodsleepapnea[J].NEnglMED,2013,368(25):2366-2376.[5]RolandPS,RosenfeldRM,BrooksLJ,etal.Clinicalpracticeguideline:Polysomnographyforsleep-disorderedbreathingpriortotonsillectomyinchildren[J].OtolaryngolHeadNeckSurg,2011,145(1suppl):S1-15. [6]仇书要,刘大波.美国2011版多道睡眠图在儿童睡眠呼吸障碍扁桃体切除术前应用指南介绍[J].中华耳鼻咽喉头颈外科杂志,2013,48(10):868-870.[7]中国医师协会耳鼻咽喉头颈外科医师分会.儿童扁桃体腺样体低温等离子射频消融术规范化治疗临床实践指南[J].临床耳鼻咽喉头颈外科杂志,2021,35(3):193‐199.DOI:10.13201/j.issn.2096-7993.2021.03.001.[8]IngramDG,FriedmanNR.TowardAdenotonsillectomyinChildren:AReviewfortheGeneralPediatrician[J].JAMAPediatr,2015,169(12):1155-1161.[9]杨钦泰等。加速康复外科理念及其在耳鼻咽喉头颈外科中的应用.国际耳鼻咽喉头颈外科杂志2018,42(4),237-241.[10]DanielR.Jensen.儿童扁桃体切除术后疼痛药物管理。世界耳鼻咽喉头颈外科杂志2021;3.
 史剑波 主任医师 中山一院 耳鼻咽喉科/鼻专科4693人已读
史剑波 主任医师 中山一院 耳鼻咽喉科/鼻专科4693人已读
问诊记录 查看全部
- 控制不住平衡 炫晕,腿不平衡,说话不顺畅,现在比开始,轻了一点, 怎么治疗总交流次数8已开处方已给处置建议
- 慢性鼻炎,耳鸣,组胺激发阳性。 症状:去年在中山一做了肺结节楔形切除手术,住院同时给予了雾化... 咨询以上问题,望医生指导谢谢总交流次数4已开处方已给处置建议
- 耳朵听不清 听不清怎么办,纯音测听正常,怎么办怎么办怎么办怎么办 听不清怎么办,纯音测听正常,怎么办怎么办怎么办怎么办总交流次数98已给处置建议
- 上半规管裂综合症 医生您好,我是上半规管裂综合症患者,在广东省医高清CT诊断左... 请问我能不能吃药,还有是否需要做前庭康复锻炼操试试总交流次数13已给处置建议
- 耳鸣,头晕,走路不稳,五年,疑似梅尼埃病 头晕,耳鸣,近期有加重,迈步困难。广西南宁的几家三甲医院都看... 开药,控制病情总交流次数51已开处方已给处置建议
总访问量 2,748,962次
在线服务患者 56,949位
科普文章 35篇
年度好大夫 2位



