科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 临床笔记:子宫内膜癌
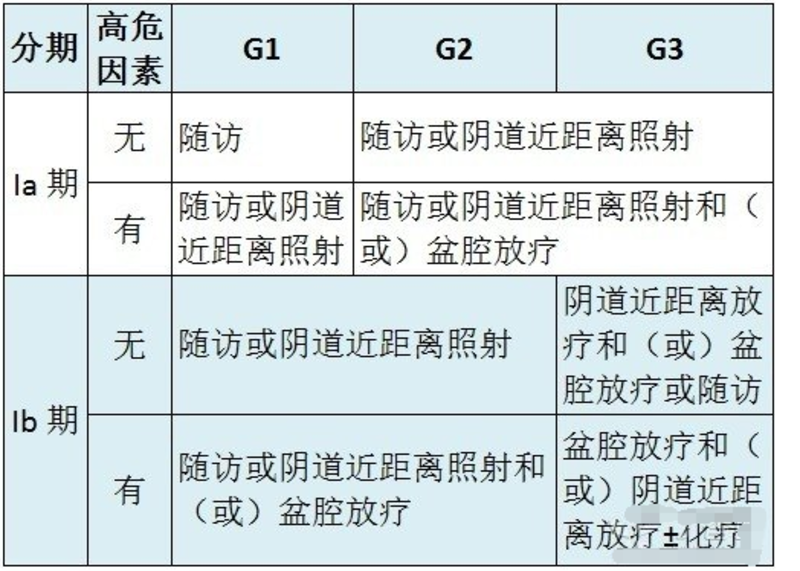
概况 1. 子宫内膜癌也称子宫体癌,多发生于绝经后女性,在我国约占妇科恶性肿瘤的 20%~30%,仅次于宫颈癌。 2. 子宫内膜癌发病原因不明,其发病高危因素包括:(1)长期的雌激素刺激;(2)肥胖、高血压、糖尿病(子宫内膜癌综合征);(3)初潮早、绝经迟、不孕不育及月经失调等;(4)遗传因素;(5)长期服用他莫昔芬。 3. 子宫内膜癌的主要病理类型为腺癌,其中子宫内膜样腺癌最常见(60%~65%),又称 I 型子宫内膜癌。 4. 子宫内膜癌症状:(1)阴道出血:a. 绝经后阴道出血(主要症状);b. 围绝经期月经紊乱或月经不调;c. 一般为无接触性出血;(2)阴道不正常排液;(3)下腹部疼痛及其他症状。 子宫内膜癌的诊治 1. 内膜组织学检查是内膜癌确诊及肿瘤学分级的依据。子宫内膜癌患者 CA125 可能升高,其对诊断及术后病情监测有一定参考价值。 2. 子宫内膜癌以 FIGO2009 手术病理分期为标准,但仅限于初始手术治疗的病例,对于无法手术仅行放化疗或行术前放疗的病例,仍采用 1971 年的临床分期。 3. 子宫内膜癌的预后高危因素包括:(1) G3 级肿瘤(分化差);(2)肌层浸润>50%;(3)淋巴脉管间隙浸润;(4)非内膜样癌组织类型(浆液性、透明细胞、未分化、小细胞、间变性等);(5)宫颈间质浸润。 4.Ⅰ期无论有无切除淋巴结,低危患者(Ⅰ期、G1 或 G2、无肌层浸润或浸润浅肌层)和仅有一个高危因素患者不需要辅助放疗。 5.Ⅰ期中危患者(至少有 2 项高危因素:年龄>60 岁、深肌层浸润、G3、浆液性或透明细胞癌、淋巴脉管间隙浸润)单纯阴道近距离照射比 EBRT 更具优势。 6.Ⅰ期高危患者(有 3 个或 3 个以上高危因素)、Ⅱ 期或 Ⅲ 期患者,辅助化疗加或不加 EBRT,目前尚无定论。 7.Ⅰ期患者术后常规增加孕激素治疗对提高生存率没有显著效果。 8.Ⅰ期子宫内膜癌患者,淋巴结切除术对其总生存率和无复发生存率没有影响。 9.Ⅰ期子宫内膜癌患者,无论存在低、中或高危因素,术后辅助放疗可以减少盆腔复发,但不影响生存率。 10. 阴道近距离照射能有效减少具有高危因素患者的阴道复发。 11. Ⅱ 期发现有明显宫颈浸润患者,推荐根治性子宫切除术加双侧盆腔淋巴切除术和选择性腹主动脉旁淋巴结切除术(缺乏证据支持)。 12. 目前尚没有针对 Ⅱ 期患者术后辅助放疗的随机对照研究。 13. Ⅲ 期患者大部分可选择手术治疗,完整切除所有转移病灶,术后加盆腔外照射和(或)化疗。 14. GOG-184 试验纳入Ⅲ 期和残留病灶大于 2 cm 的子宫内膜癌患者,旨在评价术后全盆腔放射治疗然后给予 6×AP(阿霉素+顺铂)或 6×TAP(紫杉醇+阿霉素+顺铂)的疗效。结果显示三药联合方案并没有提高 PFS,却增加了毒性(GOG-184 试验与 GOG-177 试验在 PFS 上存在差异,需进一步分析)。 15. 阴道或有宫旁浸润受累无法手术切除的 Ⅲ 期患者, 最好选择盆腔外照射放疗作为初始治疗。 16. 腹腔播散为主的 Ⅳ 期患者,能达到无病灶残留的减灭术才有获益,有腹腔外转移证据的患者通常使用以铂类为基础的全身化疗,G1 级和(或)雌激素受体阳性则可以采用激素治疗。 17. GOG-177 试验比较 8×TAP(紫杉醇+阿霉素+顺铂)和 8×AP(阿霉素+顺铂)的疗效,结果显示:TAP 方案在 RR、PFS 及中位 OS 均有显著提高,但由于 TAP 方案毒性太大,需化疗第 4 天常规应用 G-CSF(尽管使用了生长因子,还是出现了治疗相关性死亡)。 18. GOG-0209 试验旨在评价 TC 方案(卡铂+紫杉醇)和 TAP 方案(紫杉醇+阿霉素+顺铂)的疗效,结果显示:TC 非劣效于 TAP 且副作用更低,TC 化疗方案已成为 Ⅲ/Ⅳ 期子宫内膜癌的标准辅助化疗方案。 19. 体积超过 1 mm3 的肿瘤,必须依赖生成新的血管,研究发现 VEGF 过表达与包括子宫内膜癌在内的大部分妇科恶性肿瘤预后不良相关。 20. 目前贝伐单抗用于子宫内膜癌的治疗均为 II 期临床研究: (1)贝伐单抗单药用于复发性或者持续性子宫内膜癌,结果显示:13.5% 获得临床缓解,40.4% 疾病稳定 6 个月; (2)贝伐单抗+TC(紫杉醇和卡铂)方案,用于晚期或复发的有可测量病灶的子宫内膜癌, 15 例患者中有 14 例在 6 个月内疾病无进展。 21. 无法接受手术治疗的患者腔内近距离照射可达到 70% 以上的治愈率;淋巴结受累等高危因素存在的情况下,可以联合盆腔外照射。放疗可较好控制Ⅰ期和 Ⅱ 期内膜癌,降低复发率。 22. 35 岁以下的子宫内膜癌较少见, 且 G1 级子宫内膜癌也易与重度子宫内膜不典型增生相混淆,因此育龄妇女诊断子宫内膜癌应慎重。 23. Ⅲ 期和腹腔残留病灶直径小于 2 cm 的患者,化疗优于全盆腔放疗。 24. 保留生育功能只适用于子宫内膜样腺癌,条件为: (1)分段诊刮标本病理类型为子宫内膜样腺癌,G1 级; (2) MRI 检查(首选)或经阴道超声检查发现病灶局限于子宫内膜; (3)影像学检查未发现可疑的转移病灶; (4)无药物治疗或妊娠的禁忌证; (5)经充分咨询了解保留生育功能并非子宫内膜癌的标准治疗方式,患者在治疗前需咨询生育专家; (6)对合适的患者进行遗传咨询或基因检测; (7)可选择甲地孕酮、 醋酸甲羟孕酮和左炔诺孕酮宫内缓释系统; (8)治疗期间每 3~6 个月分段诊刮或取子宫内膜活检,若子宫内膜癌持续存在 6~9 个月,则行全子宫+双附件切除+手术分期; 若 6 个月后病变完全缓解, 鼓励患者受孕,孕前持续每 3~6 个月进行内膜取样检查,若患者暂无生育计划,予孕激素维持治疗及定期监测; (9)完成生育后或内膜取样发现疾病进展,即行全子宫+双附件切除; (10)9 个条件必须全部符合才能保留生育功能。 25. 子宫内膜癌患者前 2~3 年每 3~6 个月随访 1 次,以后每 6~12 个月随访 1 次;对于Ⅰ期患者来说,无症状阴道复发只有 2.6%,2016 版 NCCN 指南对术后无症状患者不再推荐阴道细胞学检查。 26.Ⅰ期和 Ⅱ 期患者术后复发率约 15%,其中 50%~70% 的复发有症状,孤立的阴道复发经放疗后 5 年生存率达 50%~70%。超出阴道或盆腔淋巴结复发预后较差。 27. 全身治疗包括激素治疗和化疗,主要用于复发、转移或高危患者。激素治疗包括甲地孕酮/他莫西芬(两者可交替使用)、 孕激素类、芳香化酶抑制剂、 他莫昔芬等, 仅适用于分化好、ER/PR 阳性的子宫内膜样腺癌。 附:子宫内膜样腺癌 I、Ⅱ、Ⅲ 期患者术后处理
 李黎 副主任医师 锦州医科大学附属第三医院 肿瘤综合科1831人已读
李黎 副主任医师 锦州医科大学附属第三医院 肿瘤综合科1831人已读 - 精选 食道癌笔记
概况 1. 我国食管癌以鳞癌多见,约占 90% 以上,多发生在胸中段食管;在西方国家,食管腺癌是最常见的病理类型,并且多发生在食管下段 1/3 段,并常累及胃食管交界处。 2. 食管鳞癌主要的高危因素为抽烟、饮酒;食管腺癌主要与胃食管反流性疾病和 Barrett 食管有关。 3. 食管癌前疾病指与食管癌相关并有一定癌变率的良性疾病,包括慢性食管炎、Barrett 食管、食管白斑症、食管憩室、贲门失弛缓症等。 4. 食管癌前病变指证实与食管癌发生密切相关的病理变化,食管鳞状上皮异型增生与鳞癌相关;Barrett 食管相关异型增生是食管腺癌的癌前病变。 5. 肿瘤位于食管胃交界线上下 5 cm 以内,并已侵犯食管下段或食管胃交界线,归于食管癌;发生在胃食管交界线以下胃近端 5 cm 以内的腺癌,若未侵犯食管胃交界线,则归于胃癌。 6. 早期食管癌目前国内较为公认的定义指病灶局限于黏膜层和黏膜下层,不伴有淋巴结转移的食管癌。早期食管癌症状往往不明显,易被患者忽略,这是早期食管癌较难发现的主要原因。 7. 食管癌分段:(1)颈段食管(上起下咽,下至胸廓入口即胸骨上切迹水平,据上切牙 15~20 cm);(2)胸上段食管(上起胸廓入口,下至奇静脉弓下缘即肺门水平之上;据上切牙 20~25 cm);(3)胸中段食管(上起奇静脉弓下缘,下至肺静脉下缘即肺门水平;据上切牙 25~30 cm);胸下段食管(上起肺静脉下缘,下至食管交界处,据上切牙 30~40 cm)。 食管癌的诊断 1. 内镜下染色辅助多点活检是目前公认的最为准确的诊断早期食管癌的方法。 2. 当病变部位在 PET-CT 的 SUV ≥ 2.5 可考虑为肿瘤灶或转移瘤;但其对 T 分期的诊断不如超声胃镜准确,当转移的淋巴结 ≤ 0.6 cm,易被高浓聚的原发灶遮盖。 3. CT 显示食管壁厚度>0.5 cm,食管壁不均匀增厚,局部软组织肿块是食管的异常表现;食管周围脂肪间隙是否消失是判断 T4 分期最主要的指征之一。 4. CEA、SCC、CYFRA21-1 等可用于食管癌的辅助诊断和疗效检测,尚不能用于食管癌的早期诊断,目前尚没有针对食管癌的特异性血液检查。 5. 根据食管癌病理类型(腺癌和鳞癌)第 7 版食管癌分期分为两个 TNM 系统(简言之,食管鳞癌和腺癌各有自己的分期);多数研究证实腺癌患者的预后好于鳞癌。 6. 2013 NCCN 指南要求食管癌淋巴结清扫至少 15 枚以上,以保证准确的N分期。 7. 锁骨上淋巴结和腹腔动脉干淋巴结不属于区域淋巴结,而属于远处转移。 食管癌的治疗 1. 食管癌患者接受放化疗 14 天内,18F-FDG 的摄取值较少 35% 以上,往往提示治疗有效,其敏感性 93%,特异性 95%。 2. T1a 期淋巴结转移率小于 10%;T1b 期约有 30% 的患者发生淋巴结转移;一旦肿瘤侵犯粘膜下层时,淋巴结转移率达 20%~30%,则需手术根治。 3. 术前放化疗+手术是目前可以手术切除的食管癌国际上推荐的治疗模式。 4. 可切除食管癌包括 T1-3N0-1M0 部分 T4、M1a,可切除 T4 为肿瘤侵犯心包、胸膜、膈肌但可以手术切除;可以手术切除的 M1 包括胸下段食管癌合并腹腔淋巴结转移(注:转移淋巴结没有侵犯腹腔动脉、主动脉和邻近器官),根据治疗前评价可以手术切除。 5. Val Gebskie 的 mata 分析:术前放化疗+手术对比单纯手术 2 年死亡率降低 13%,并且对食管鳞癌和腺癌均有效,该分析奠定了术前放化疗在食管癌综合治疗中的地位;同时发现食管腺癌加入术前化疗,可以提高 7% 的 2 年生存率,对食管鳞癌意义不大,基于此新辅助化疗加入食管腺癌的治疗模式。 6. 术前的新辅助放疗可以提高局部控制率,但 OS 无获益;新辅助放疗有可能增加术后并发症发生率及手术相关死亡率,因此目前的循证医学证据不推荐新辅助放疗。 7. JCOG9907 研究旨在比较术前化疗和术后化疗的疗效。术前给予 2 周期 PF(顺铂+氟尿嘧啶),5 周之内手术;对比术后化疗(术后 2~10 周内开始化疗,方案相同)。结果:5 年的 OS 术前化疗的疗效优于术后化疗(55% 对比 43%),该研究奠定了新辅助化疗在日本食管癌治疗中的基础。 8. CROSS 研究是证实术前同步放化疗能带来生存获益的一项里程碑式的临床研究。放化疗方案为卡铂+紫杉醇同步放疗(剂量为:41.4 Gy,每次 1.8 Gy,共 23 次),结果显示新辅助放化疗组在 R0 切除率,pCR 率和中位 OS 上均有获益,并且对腺癌、鳞癌均有效。 9. Bendell 等证实,术前同步放化疗+贝伐单抗/厄洛替尼较单纯术后放化疗并未增加 pCR 率和生存获益,反而增加药物不良反应。 10. FOLFOX4+C225 联合放疗和尼妥珠单抗+同步放化疗均获得较满意的临床有效率,副作用耐受可,但均是 II 期小样本研究。 11. 治疗前临床分期为 T3N0M0、T1-2 伴淋巴结转移、T3-4 伴或不伴淋巴结转移的可切除的胸段食管癌患者尤其是鳞癌患者,可采用术前放化疗。 12. 食管癌尤其是食管鳞癌可发生跳跃性淋巴结转移(在病变周围淋巴结无转移的情况下发生远离病变处的淋巴结转移),即使术后病理检查为pN0 的患者也有约 40% 的患者发生淋巴结微转移。 13. 术后辅助治疗:(1)对于 R0 切除术后 N+ 的鳞癌或腺癌患者建议行氟尿嘧啶为基础的化疗或放疗;(2)对于 R0 切除术后 N0 的鳞癌患者 T1-2 者建议观察,T3-4 者建议观察或者行铂类/氟尿嘧啶为基础的化疗或者放疗;腺癌 T1 者建议观察,T2 者根据高危因素的有无选择观察或行氟尿嘧啶为基础的化疗,T3-4 者建议行氟尿嘧啶为基础的化疗或放疗(目前认为术后辅助治疗能降低局部复发率,能否带来生存获益尚不明确)。 14. 晚期食管癌中位生存时间仅 6~8 个月,5 年生存率约 5%~7%,化疗是其主要治疗手段。 15. 顺铂+氟尿嘧啶被认为是食管癌标准治疗方案,并且后续探索其他药物疗效的临床研究均是在 PF 方案的基础之上。 16. 基于 REAL-2 研究结果,Xeloda 可代替 5-Fu 作为晚期食管癌联合治疗的选择。 17. 替吉奥单药或联合化疗是晚期胃癌有效的化疗方案之一,但是对食管癌的疗效目前尚没有临床研究,因此,替吉奥对于食管癌的疗效有待进一步研究。 18. 紫杉类药物主要通过促进微管的聚合和稳定,阻断有丝分裂,从而抑制肿瘤细胞生长,并且对于食管鳞癌和腺癌均有作用。 19. Ilson 等证实,紫杉醇(175 mg/m2 d1)+顺铂(20 mg/m2 d1~5)+氟尿嘧啶(750 mg/m2 d1~5)Q4w,食管腺癌 VS 食管鳞癌的有效率 48%对比50%;且食管癌鳞癌的完全缓解率明显高于食管腺癌。但是三药联合并没有带来生存获益,且毒性明显增加。 20. 基于 TAX325 试验结果,FDA 批准多西他赛用于胃/胃食管交界处腺癌的化疗;DCF 方案对于晚期食管鳞癌同样有效。 21. Anderson 等证实,DOX(多西他赛+奥沙利铂+希罗达)对于晚期食管腺癌有效,且给药方便,但是发生肺栓塞的比例较高,需要考虑预防使用抗凝剂。 22. 长春瑞滨主要机制是抑制微管聚合而促进其解聚,从而抑制有丝分裂(和紫杉醇抗肿瘤作用机制相反),对食管鳞癌有较好的疗效。 23. 吉西他滨+顺铂(GP)对晚期食管癌的有效率在 40%~45% 之间,中位 OS 在 7~11 个月。但是目前尚没有数据证实吉西他滨单药对食管癌有效。 24. EGFR 过表达率在食管腺癌中约 27%~50%,食管鳞癌约 40%~50%, 并且和不良预后有关;Her-2 过表达率在食管腺癌约为 15.3%,食管鳞癌约为 3.9%。 25. SAKK75/06(C225+放化疗)和 REAL-3(帕尼单抗+化疗)均提示抗 EGFR 单克隆抗体联合化疗对于晚期食管癌的疗效尚不确定,除临床研究外,目前不推荐用于晚期食管癌的治疗。 26. 肿瘤的生长和转移是一个依赖于血管的过程,当肿瘤体积超过 1~2 mm3 时,维持其生长靠新生血管的生成。 27. III 期 AVAGAST 研究(XP+贝伐单抗)在总有效率和中位 PFS 方面显著优于 XP 方案化疗,但是 OS 改善没有统计学意义。因此该研究结果并不支持贝伐单抗用于晚期食管胃腺癌的常规治疗(亚组分析:获益率美国人优于欧洲人,亚洲人几乎不获益)。 28. 中国的 III 期 AVATAR 研究(贝伐单抗+XP)结果未能改善中国胃/胃食管交界处腺癌的生存。 29. 目前转移性食管癌的化疗由于缺乏大样本试验数据,一般采用胃癌和胃食管结合部癌的治疗方案。 30. CALGB80403/E1206 II 期试验旨在比较 FOLFOX、ECF、IP 联合 C225 在初治转移性食管癌或食管胃结合部癌的疗效,主要终点 ORR。结果 FOLOX+C225 疗效可能更好,安全性最高。但是并没有但来额外的生存获益。
李黎 副主任医师 锦州医科大学附属第三医院 肿瘤综合科1541人已读 - 精选 替吉奥和卡培他滨的 9 大区别
替吉奥与卡培他滨均为氟尿嘧啶类抗肿瘤药,在临床上,有时医生会对他们之间的不同之处及适宜人群产生困惑。为方便大家合理用药,笔者将两种药物的区别归纳整理如下。 药物组分有何不同? 替吉奥:由替加氟(FT)、吉美嘧啶(CDHP)和奥替拉西钾(OXO)三种成分以 1:0.4:1 的摩尔比组成复方。 卡培他滨:为 5-氟尿嘧啶(5-FU)的前药,在体外相对无细胞毒性,在体内肝酶的作用下转化为 5-FU,作为口服药物,能模拟持续静脉注射 5-FU。 适应证有何不同? 替吉奥:批准用于不能切除的局部晚期或转移性胃癌,仅用于适合使用替吉奥与顺铂联合化疗的患者。另据临床用药须知提示,替吉奥可用于晚期头颈癌。 卡培他滨:批准用于结直肠癌的辅助化疗、转移性结直肠癌的一线化疗、联合多西他赛治疗含蒽环类药物化疗方案治疗失败的转移性乳腺癌、单药治疗对紫杉醇及含蒽环类药物化疗方案均耐药或对紫杉醇耐药和不能再使用蒽环类药物治疗的转移性乳腺癌、不能手术的晚期或者转移性胃癌。 用法用量有何不同? 替吉奥:根据体表面积决定成人的首次剂量(BSA
李黎 副主任医师 锦州医科大学附属第三医院 肿瘤综合科7605人已读
问诊记录 查看全部
- 患者:女 40岁 北京协和医院病理检测是纤维母细胞性网状细、复旦大学附属肿瘤医院病理检测的是滤泡树突 最后交流时间 2022.04.14北京协和医院病理检测是纤维母细胞性网状细 复旦大学附属肿瘤医院病理检测的是滤泡树突 起因有点抑郁,随之伴有耳鸣、脸麻的症状,后期是悬殷总交流次数2已给处置建议
- 患者:女 57岁 贝伐珠单抗+K药联合治卵巢癌 最后交流时间 2019.01.03贝伐珠单抗+K药联合治卵巢癌 贝伐珠单抗+K药联合治疗后肿标超上限。总交流次数3
- 患者:女 67岁 肺癌术后胸腔积液 最后交流时间 2018.12.19肺癌术后胸腔积液 肺癌1期a型术后胸腔积液反复出现怎么办总交流次数11
- 患者:男 56岁 伽马刀治疗肺部肿瘤中出现食欲不振乏力症状 最后交流时间 2018.09.24伽马刀治疗肺部肿瘤中出现食欲不振乏力症状 咨询含糖透析液的作用总交流次数5
- 患者:女 71岁 卵巢癌术后10年(见病历记录图片) 最后交流时间 2018.07.25卵巢癌术后10年(见病历记录图片) 卵巢癌多次化疗,复发。后续治疗方向。总交流次数63









