科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 关于“便血”的对话
李同学高中时因“痔疮”行打针治疗,当时护理是比较麻烦的,因此心中难免有多少“恐惧”……转眼间,十多年过去了,他已经是某部门的领导,而他的“痔疮”却依旧陪伴着他。同时,他有一个林同学是从事肛肠专业的,今天他鼓起勇气,打了个电话:“小林啊,今天大便又出血了,好害怕,怎么办?看了你公众号的文章,说便血有可能是肠癌啊,怕怕……”“先不要着急,便血可以是好多肛肠疾病的临床表现,你的便血是怎样的呢?”“鲜红色的,有肿物脱出,不痛。”“鲜红色的血便,绝大部分还是由于肛门良性疾病所导致,你既往有痔疮病史,而且便时有肛门肿物脱出,很有可能是痔疮哦,但是临床上还需要和其他疾病鉴别,比如:肛裂、肛乳头肥大、直肠息肉、肠炎、肠癌等。肛裂的主要表现是:鲜红色血便同时,便时和/或便后肛门疼痛,有肛门的撕裂感。肛乳头肥大常常是肛管慢性炎症之后,肛乳头增生引起,也是一种良性的改变,表现是肛门肿物的脱出,有时后会伴有排鲜红色血便。直肠息肉则是直肠黏膜表面长出小赘肉样的东西,有时候是没有症状的,有时候则排血便是唯一的临床正常,常常在肛门指检或肠镜检查是被发现。肠炎常有大便次数增多和便血的症状。肠癌的表现主要为:鼻涕样的便血,一般为暗红色的,常常有大便次数的增多,每次大便量少。”“好吧,那我要怎么样才能够明确诊断呢?虽然肠癌可能性不大,但我还是担心啊。我是家庭的顶梁柱,上有老、下有小,身体健康最重要!”“你可以先过来做个肛门检查,包括肛门视诊和肛门指检,帮助明确诊断。如果担心,还可以做个肠镜明确整个大肠的情况呢。你可以查阅一下之前的文章里提到肛门指检的价值呢!”“咱这么熟了,好些有点不太好意思。不过听说很多患者不愿意接受肛门指检这个检查,而很多医生不愿意给病人做这个检查,最终由于双方的原因而延误了疾病的诊治。不过我仔细想了一下,为了明确诊断,还是放开一点好,毕竟你是医生,我是患者,也没有什么不好意思的,这只是一种职业的态度,只是为了疾病的诊治需要而已。”“你的理解很到位,其实肛门检查是一个双赢的结果,医生通过对患者的检查可以明确诊断,从而最大程度地避免了误诊和漏诊。觉得‘不好意思’,其实只是心理的一种想法,这个检查就你知、我知、天知、地知,似乎没有什么不好意思的吧。远古人类也是没穿衣服的呢。”“好吧,那你等我,我过来检查……”半个钟后,老李来到了医院,做了个指检,最终下了个诊断:痔疮,同时有肛乳头肥大。建议择期手术治疗。老李经检查后松了一口气,说:虽然检查时肛门有紧紧的想拉大便的感觉,不过明确了诊断也就不担心了,找个时间我把手术做了吧。
林晓松 副主任医师 揭阳市人民医院 普通外科2040人已读 - 精选 腹腔镜阑尾切除,不止是微创
阑尾炎难诊断阑尾炎是外科常见病,以青年最为多见,男性多于女性,临床上急性阑尾炎较为常见,发病率在千分之一左右,外科手术切除是治疗阑尾炎的有效手段。 现代医学技术飞速发展,但阑尾炎的诊断仍然是基于100年前麦克伯尼医生提出的理论,其诊断依旧高度依赖于症状和查体。急性阑尾炎的典型临床表现是逐渐发生的上腹部或脐周围隐痛,数小时后腹痛转移至右下腹部。查体以右下腹脐与髂前上棘连线中外三分之一处压痛为主。该现象最早由麦克伯尼医生描述,因此这一压痛点被称为“麦氏点”。 阑尾在胚胎发育过程中要在腹腔内经过旋转和下降,最终到达右下腹的位置。因此每个人的阑尾位置高低不同,症状和查体都会有区别。少数位置偏低的阑尾位于盆腔,疼痛位置偏低靠近中线,症状上甚至以腹泻和睾丸疼痛起病,临床上较难判断。 即便是阑尾在正常高低的位置,症状也是千差万别。由于阑尾只是根部与盲肠相连,比较固定,而头端的位置不固定,前后左右皆有可能。对于部分后位阑尾的患者,阑尾炎的疼痛不明显,有时候会有腰疼的症状,如果波及输尿管,还会有血尿。这种位置上的千差万别,不仅给诊断带来困难,也给手术带来难度。 由于右侧的输尿管和卵巢在解剖位置上靠近阑尾,右侧输尿管结石、右侧的妇科疾病(卵巢囊肿蒂扭转、附件炎、卵泡破裂、宫外孕等)也会有类似于阑尾炎的症状,有时候和阑尾炎难以鉴别。此外,一系列内科疾病,比如肠系膜淋巴结炎、溃疡性结肠炎、过敏性紫癜、肠伤寒等也会有类似阑尾炎的症状,也需要和阑尾炎加以鉴别。由此可见,阑尾虽小,诊断起来可不简单。 怎么办,腹腔镜来帮忙 除了详细分析病史外,现在主流的腹腔镜手术也是很好的辅助手段。尤其是在急腹症的诊断和治疗上,选择腹腔镜可以进行全腹腔的探查,准确判断引发急腹症的是不是阑尾炎。腹腔镜探查范围上至肝脏,下至盆腔,如果是换了开腹手术,那得要多长的切口啊!因此,无论是哪儿的病变,腹腔镜下都可以看得很清楚,可以避免误诊误治。腹腔镜阑尾炎的优势传统手术一般用硬膜外麻醉,在右下腹阑尾上方切一个大约3cm左右的切口进入腹腔直接将阑尾拎出来切除,由于切口所限靠肉眼很难对腹腔内的情况准确把握。腹腔镜阑尾手术一般使用全麻,要在肚皮上打三个小孔,医生靠专用的器械在腹腔内完成阑尾切除。腹腔镜有一套高清的摄像系统,可以对腹腔内的各个角落进行观察诊断。下面左图是传统手术切口,右图是腹腔镜手术的小切口。腹腔镜阑尾切除的优势,并不单纯在切口上:1)开腹阑尾切除术后的疼痛,很大部分源于切口。因为阑尾炎时的切口,表皮部位是用手术刀切开的,深层的腹壁肌肉组织是被钝性拉开的,手术学规范上都是要求这么做的。钝性的创伤要远大于锐性,所以术后很痛。腹腔镜手术是穿刺孔,患者术后几乎无人诉切口疼痛。所以,腹腔镜阑尾切除术后的患者,第二天下床活动会很轻松;开腹术后的病人第二天下床活动,一定是咬牙坚持的。2)开腹手术因切口所限,通常教科书上都明确写着,阑尾切除术终不能进行腹腔冲洗,因为冲洗用的生理盐水很可能无法完全吸出来,这样会造成炎症的扩散。所以开腹术后阑尾炎造成的炎性渗液,必然有或多或少一部分在腹腔残留,这也是阑尾术后肠粘连、肠梗阻、腹腔脓肿发生率高的原因之一。腹腔镜手术时,可以进行充分的冲洗,完全不用担心因视野问题造成的冲洗液残留。3)开腹阑尾切除术后的切口感染是再常见不过的“并发症”了,尤其对肥胖或合并有糖尿病的患者更是如此。有些人可能经久不愈。原因是阑尾的切口不能过大,过大了不好向患者交待。这样,医生的手或器械出出进进腹腔,切口的污染再所难免。腹腔镜手术时,医生的手在患者的腹腔以外,只是器械经穿刺鞘内行入腹腔,因此穿刺孔得以很好的保护。腹腔镜阑尾切除术后,鲜有切口感染的。即使感染了,感染程度也远较开腹手术轻,恢复起来也容易得多。4)开腹阑尾切除术后,切口部位通常有一硬结,有一明显的切口瘢痕;腹腔镜术后,切口的瘢痕要轻微得多,加之部位隐蔽,甚至可以看不出来。因此,深受年轻女性的欢迎。5)腹腔镜阑尾切除的患者常规术后三天出院,开腹阑尾切除的患者术后三天出院则很少见。6)从经济上讲,腹腔镜阑尾切除因住院时间短,术后用药少,术后并发症少,因此总的花费并不比开腹手术多。
陈新桂 副主任医师 揭阳市人民医院 普通外科3347人已读 - 医生,我的肠息肉需要处理吗?别急,我来为你解答!
不知大家有没有这样的感觉,时不时就听说周围人群有人发现肠癌,而在我们医生的临床诊治中也发现结直肠癌的发病率越来越高。2020年,中国有超过55万人新患结直肠癌,占中国新确诊癌症人数的12.2%,即不到8位患者中有1位是结直肠癌。2020年被肠癌夺取生命的人约为28万。 这是一个惊心动魄的数据,结直肠癌发生诱因可能是环境、饮食、生活习惯和遗传因素协同作用的结果,诱因很多我们没法去改变,但我们能做的是在肠癌病变前阻断它。所以其实我们今天的主角不是肠癌,而是肠癌病变前的状态:肠息肉。 什么是肠息肉? 肠息肉是指肠黏膜表面突出到肠腔内的隆起状病变,说白了就是肠道黏膜长高了。 哪些因素会诱发肠息肉? 第一、家族遗传。 肠息肉有遗传倾向,部分患者发病可能就与此诱因有关。所以说有家族发病史的人们,要注意定期复查,预防疾病。 第二、炎症刺激。 部分人患有肠息肉可能与炎症刺激有关,如患有溃疡性结肠炎,在没有有效医治的情况下,可能就会导致大便滞留刺激肠粘膜,从而诱发肠道病变,出现肠息肉的情况。除此,还有克罗恩病、病毒性肠炎等,都是此病高危因素,需要重视,做好防治,减少危害。 第三、不良生活习惯。 肠息肉还有可能与不良生活习惯有关,如经常高脂肪、高蛋白饮食、长期酗酒、缺乏运动等,都有可能诱发此病,导致患者不适。 第四、其他诱因。 除此,肠息肉还有可能与高龄、糖尿病、肿瘤有关。要想避免此病危害,就要根据这些诱因做好防治,降低疾病发生,保障自身健康。 肠息肉的类型有哪些? 相较于其他,临床上更重视的是肠息肉的癌变可能性,因此将肠息肉分为两种类型:腺瘤性(肿瘤性)息肉与非腺瘤性(非肿瘤性)息肉。 1、腺瘤性息肉(肿瘤性) 按病理组织学结构可将其细分为3类: 管状腺瘤:最常见,癌变率相对低; 绒毛状腺瘤:又称乳头状腺瘤,较少见,癌变率很高; 管状绒毛状(混合型)腺瘤:同时具有上述两种的表现,癌变率介于上述两者之间。 2、非腺瘤性(非肿瘤性)息肉 增生性息肉:结直肠中最常见的非肿瘤性息肉,常常多发,且直径多小于5mm; 炎性息肉:由炎症反应刺激肠上皮引起的,可继发于任何一种炎症反应或感染性疾病。 所有肠息肉都要切除吗? 其实不是所有肠息肉都需要手术切除的,像增生性息肉和炎性息肉基本不癌变,大小也不怎么长,就没有非要切除的必要,但如果息肉的存在严重影响到了患者的情绪以及精神状态,还是选择手术切除比较好。 不切除息肉的话,还可以怎么办? 炎性息肉的治疗主要是以药物治疗为主,它可以通过服用一些抗感染或消炎止痛的药物来进行控制; 增生性息肉则是先观察,如果患者的息肉小于5mm,通常情况下是先吃一些药物,然后患者定期的去医院进行检查,观察息肉是否有增大。如果大于5mm就需要在电子胃镜下进行电凝电子切手术来治疗。 肠息肉是肠癌的癌前病变吗? 肠息肉≠肠癌,是否会发展成肠癌主要和肠息肉的性质有关。上面说到肠息肉分为腺瘤性息肉和非腺瘤性息肉,那腺瘤性息肉癌变几率远大于后者,后者一般不癌变,腺瘤性息肉比较容易癌变,如果发现了腺瘤性息肉不去处理的话,5-10年会癌变。 结直肠疾病属于遗传病吗? 根据美国结直肠医师协会统计: 患有结直肠疾病的患者有三分之一和遗传相关,有直系亲属患有肠癌的人更容易得肠癌。 健康小提示: 有家族史、25岁以上没做过肠镜检查的人群建议尽快来医院进行检查。肠镜检查是目前发现肠道肿瘤及癌性病变最简单安全有效的方法,就我们正常人来说,定期肠镜检查,也是预防和提早发现肠道病变的关键方法。
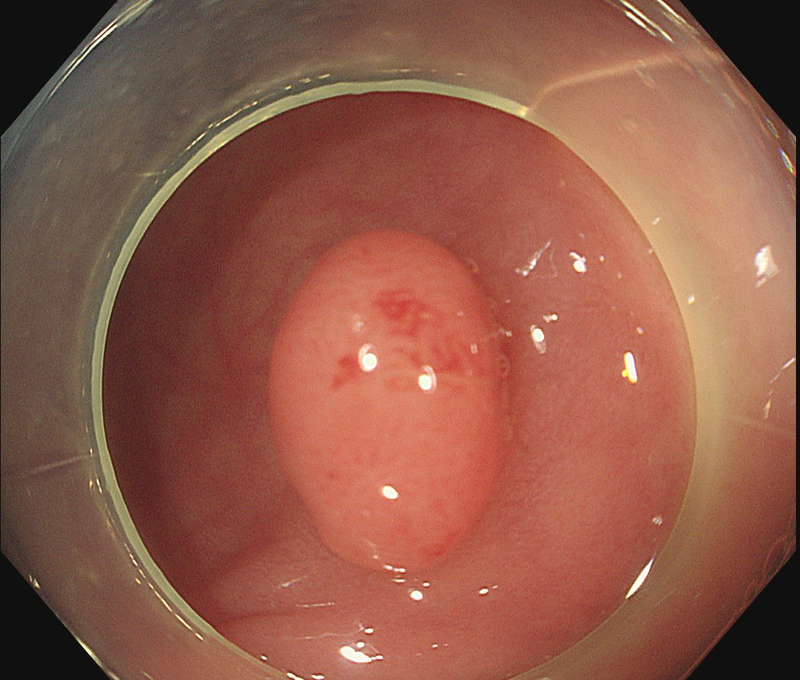 陈新桂 副主任医师 揭阳市人民医院 普通外科900人已读
陈新桂 副主任医师 揭阳市人民医院 普通外科900人已读
问诊记录 查看全部
- 肛瘘术后45天 患者于45天前行肛瘘手术,术后恢复良好,无其他特殊症状,无腹... 林主,你好,我是前两天找您复查的,您说肛瘘的伤口愈合了,这两天没有流黄色分泌物了,但是偶尔能从肛门口...总交流次数20已给处置建议
- 产后肛门肿块红肿疼痛十天余 患者诉产后出现肛门肿块伴红肿 疼痛 ,在当地医院诊断为痔疮,... 痔疮治疗?总交流次数34已给处置建议
- 痔疮,肛裂3个月 3个月前出现内痔,肛裂现象,到广东省揭阳市慈云医院检查示:直... 一直都有肛裂流血的现象,非常痛苦,考虑手术治疗。总交流次数6已给处置建议
- 右侧腹股沟疝气,如何手术的问题 右侧腹股沟十余年,附睾淤积症,精子质量差,余检查无明显异常,... 最近想过来手术的话,因为工作原因,假很难请,住院手术要几天,能约八月31号,或者九月1号吗总交流次数30已给处置建议
- 痔疮出血手术做了5次了。这次又要做 吃柑橘黄酮片,坐浴,塞痔疮栓没啥效果。6月4号他本人发现大便... 这次第6次痔疮出血手术如果在揭阳市人民医院能做好吗,做得了吗?
还是在中山六院做手术复发可能性会小点总交流次数25已给处置建议
总访问量 299,975次
在线服务患者 204位
科普文章 17篇







