科室介绍 查看全部
科室医生 查看全部
-
肝胆外科

周丁华
主任医师 教授
副院长
肝胆外科
刘发强
副主任医师
3.8
肝胆外科
吕伟
主任医师 副教授
3.6
肝胆外科
牟培源
主任医师 教授
3.6
肝胆外科
谢于
副主任医师 副教授
3.4
肝胆外科
刘军桂
副主任医师 副教授
3.4
肝胆外科
陈军周
副主任医师 副教授
3.4
肝胆外科
高越
副主任医师
3.4
肝胆外科
张宇
主治医师
3.3
肝胆外科
李朝阳
副主任医师
3.3
-
肝胆外科

王进
主治医师
3.2
肝胆外科
张涛
医师
3.2
肝胆外科
张效东
副主任医师
3.1
肝胆外科
段留新
副主任医师
3.1
肝胆外科
闫涛
副主任医师
3.1
肝胆外科
张志忠
副主任医师
3.1
肝胆外科
王国经
主治医师
3.1
肝胆外科
吉王明
主治医师
3.1
肝胆外科
梁宇
主治医师
3.1
肝胆外科
刘翔
医师
3.1
科普·直播义诊专区 查看全部
- 精选 儿童肝母细胞瘤的外科治疗
小儿肝母细胞瘤是由肝脏胚基组织发生的肝脏恶性肿瘤。多发生于3岁以下婴幼儿。初发病时,一般症状不明显,无黄疸或发热。可腹部胀满,偶被父母发现。有时是在体检时被医生发现了腹部包块。稍大儿童可诉腹痛。肿瘤细胞有时可产生促性腺激素而使患儿发生性早熟。个别患儿见皮肤出现色素沉着。有的患儿不觉有腹痛。病程较一般恶性肿瘤进展迅速。可有食欲减退、乏力、进行性体重减轻。晚期可有发热、继发性贫血、腹水及下肢水肿。偶见上消化道出血及黄疸。触诊肝大坚硬,肝边缘明显硬,表面不光滑、有结节。血清甲胎蛋白的检测对此病的诊断及预后判定极为重要。90%~100%为阳性,比成人病例更高(成人为70%~80%阳性)。超声波检查、核素肝扫描对本病诊断均有帮助。增强CT、MRI(核磁共振成像)对诊断、手术方案的规划均有重要的参考价值。目前,儿童肝母细胞瘤的治疗多以手术切除为主,化疗、消融、介入、高能聚焦超声刀、靶向治疗等为辅的综合治疗模式。其中,肝切除术被认为是治疗肝母细胞瘤的首选术式。有文献报道能否完整切除病变部位是影响肝母细胞瘤预后的重要因素之一,R0切除术后5年生存率可达70%,而R1/R2切除术后5年生存率仅为7%。儿童肝母细胞瘤体积巨大,常涉及多个肝段,且儿童肝脏血管细小,有效循环血容量少,从而增加了联合肝段肿瘤切除的风险和难度。因此,涉及多个肝段和(或)侵犯重要血管结构的局部晚期肝母细胞瘤的手术切除一直是外科治疗的难点和热点。Glisson蒂横断法肝切除术又称为经肝门的门管鞘解剖方法,由东京女子医科大学外科部高崎健(KenTakasaki)教授首创并报道,经多年临床反复验证被公认是一项成熟、安全、可靠的肝切除法。我中心近年来采用此种方法已完成百余例儿童肝母细胞瘤切除手术,均取得良好效果。
刘军桂 副主任医师 火箭军特色医学中心 肝胆外科251人已读 - 精选 十二指肠巨大间质瘤合并消化道出血
患者,女性,70岁,十二指肠巨大间质瘤合并消化道出血,合并甲低等多种基础病,外院因术中严重腹腔出血终止手术。转入我院后,经充分术前准备和评估,行中间入路的胰十二指肠切除术,术后42天顺利出院,总结:要充分重视和纠正每一个可能影响手术安全的危险因素,这比手术操作本身更为重要!
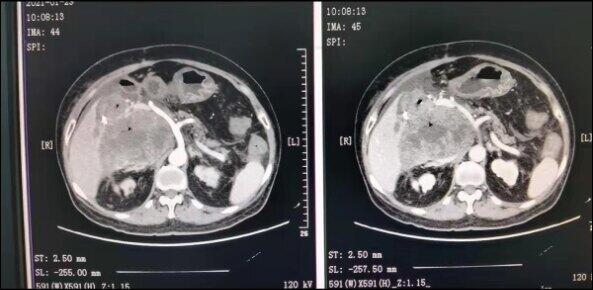 刘军桂 副主任医师 火箭军特色医学中心 肝胆外科171人已读
刘军桂 副主任医师 火箭军特色医学中心 肝胆外科171人已读 - 精选 胰腺恶性肿瘤侵犯周围血管的外科治疗方案
胰腺是处于腹部中心基石的器官,周围复杂的管道系统决定了外科手术的风险和难度,术前需要精准评估,做好手术设计和入路选择。病例1:胰腺钩突CA,施行RPD联合SMV部分切除重建(2.5cm),可见变异右肝动脉病例2:胰腺体尾部CA,施行全胰腺十二指肠、脾脏、胃切除,PV—SMV切除重建(4cm),区域廓清病例3:胰腺钩突CA,施行全胰腺十二指肠脾脏切除、PV—SMV部分切除、SMA切除(5cm),异体髂总静脉代替重建、SMA—SA吻合术。
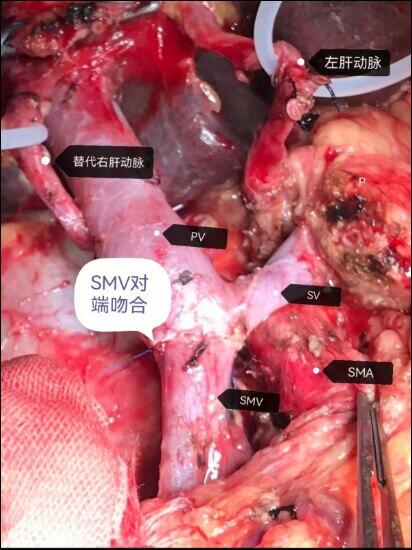 刘军桂 副主任医师 火箭军特色医学中心 肝胆外科211人已读
刘军桂 副主任医师 火箭军特色医学中心 肝胆外科211人已读
问诊记录 查看全部
- 发现胰腺癌1年余 62岁,胰体部 导管腺癌,身高154CM,体重52KG,CA... 请问周主任像这种做过重离子放疗,纳米刀消融局部复发的情况,您建议如何治疗,谢谢?总交流次数2已给处置建议
- 黄疸,纳差,消瘦1年余。 患者于1年前出现黄疸,纳差,消瘦,厌食,体虚,无其他不适症状... 如果不做胰十二指肠手术可以纳米刀消融吗?一个月前出现黄疸,现在上海东方肝胆引流呢,到底做不做大手术犹...总交流次数7已给处置建议
- 发现肝脏占位1月 患者乙肝7年病史,每年复查CT,于2024年3月21在北京地... 诊断为小肝癌2.5厘米。距离两个大血管近,可以做消融吗?
看看是否可以做消融术?总交流次数10已给处置建议
- 发现胰尾肿物1天 患者因感冒于今日至医院就诊,查胸部CT提示:诊断意见:
右肺... 周主任您好,得知您在胰腺肿瘤的纳米刀消融术有非常成功的治疗案例。想请教您,我目前的情况是否可以采用此...总交流次数6已给处置建议
- 肝内胆管癌术后4个月复发转移 2024.2.18第四次复诊 影像诊断复发转移 希望老师... 诊断是否确定复发 或转移 主治大哥说病灶距离胆管4mm 是否能够消融 或纳米刀 如果可以能否入院 谢...总交流次数15已给处置建议
总访问量 7,765,038次
在线服务患者 1,205位
科普文章 119篇
领导风采



