科室介绍 查看全部
科室医生 查看全部
-
产科

许雅娟
主任医师 教授
产科主任
产科
崔世红
主任医师 教授
副院长
妇产科
刘芙蓉
主任医师 教授
3.5
产科
程国梅
主任医师 教授
3.8
产科
张曦
主任医师 教授
3.8
产科
李根霞
副主任医师 副教授
3.8
产科
孟献荣
主任医师
3.7
产科
赵冰
副主任医师
3.7
产科
杨培峰
副主任医师
3.7
产科
罗晓华
副主任医师 副教授
3.6
-
产科

刘月华
副主任医师
3.6
产科
李静
副主任医师
3.6
产科
徐一鸣
副主任医师
3.6
产科
伦巍巍
副主任医师
3.6
产科
申太峰
副主任医师
3.6
产科
马爱琴
主任医师
3.6
产科
徐晓辉
主任医师
3.6
产科
王文桃
主任医师
3.6
产科
杨春丽
副主任医师 讲师
3.6
产科
李红
副主任医师
3.6
-
产科

程春花
副主任医师
3.5
产科
陈露
副主任医师
3.5
产科
潘瓷
副主任医师
3.5
产科
王梅
副主任医师
3.5
产科
王梦琦
副主任医师
3.5
产科
魏晓存
副主任医师
3.5
产科
吴惠琰
副主任医师
3.5
产科
王锐
副主任医师
3.5
产科
赵素玲
副主任医师
3.5
产科
史中娜
主治医师
3.5
-
产科

史保珍
主治医师
3.5
产科
姜敏
主治医师
3.5
产科
王丽平
主治医师
3.5
产科
郭艳
主治医师
3.5
产科
王媛媛
主治医师
3.5
产科
王亚楠
主治医师
3.5
产科
鲁静荷
主治医师
3.5
产科
徐清华
主治医师
3.5
产科
翟闪闪
主治医师
3.5
产科
冉利敏
主治医师
3.5
-
产科

鲍颖洁
主治医师
3.5
产科
陈琪
主治医师
3.5
产科
冯硕
主治医师
3.5
产科
靳冬冬
主治医师
3.5
产科
可方
主治医师
3.5
产科
刘弘扬
主治医师
3.5
产科
宋娇
主治医师
3.5
产科
王莹莹
主治医师
3.5
产科
魏伟
主治医师
3.5
产科
徐胜男
主治医师
3.5
科普·直播义诊专区 查看全部
- 精选 妊娠期糖尿病选顺产还是剖宫产好?
特别强调:糖尿病本身不是剖宫产指征! 对于血糖控制良好的,然后胎儿宫内环境较好的患者,可以等待自然临产。如超过40周未自然临产者,建议选择合适的方式催产。 决定阴道分娩者,由于糖妈是高危人群,应制订分娩计划,产程中密切监测孕妇的血糖、宫缩、胎心率变化,避免产程过长。如果产程过长,或出现其他剖宫产指征,可剖宫产终止妊娠。 择期剖宫产的手术指征为糖尿病伴严重微血管病变,或其他产科指征。妊娠期血糖控制不好、胎儿偏大(尤其估计胎儿体重≥4250g者)或既往有死胎、死产史者,应适当放宽剖宫产指征。
许雅娟 主任医师 郑州大学第三附属医院 产科1826人已读 - 精选 得了妊娠期糖尿病,孕妈妈该如何治疗、饮食和运动?
在传统观念中,孕妈妈是“一人吃两人补”,因此加大给孕妈妈的各种正餐和营养补充,人为造成更多血糖负荷,甚至增高了妊娠期糖尿病(简称GDM)的发生率。妊娠期糖尿病对妈妈和宝宝来说,都可谓是“后患无穷”,今天我们就来谈谈这个话题。Q1什么是GDM?妊娠期糖尿病(GDM)是指由于妊娠期间体内产生的胰岛素不能满足怀孕时胰岛素的额外需求,导致妊娠期血糖异常增高。GDM通常起始于怀孕的中晚期(24-26周)。Q2GDM常见么?很常见,在亚洲人群中,每100名孕妇中就约有18名患上妊娠期糖尿病。Q3孕妈妈如何知道自己是否有GDM?医生根据孕妈妈的家族史、既往史、BMI等综合因素进行判断,分以下两种情况:A.无GDM高危因素:孕24-28周,进行糖耐量试验(简称OGTT)。B.有GDM高危因素:孕16-18周,进行OGTT。若结果为阴性,则孕24-28周,复测OGTT;若结果为阳性,即可诊断为GDM;如果持续尿糖阳性,也会提前筛查GDM。小贴士75g OGTT试验诊断标准:满足以下任意一点血糖异常,即可诊断为GDM。A.FPG(空腹血糖)≥5.1mmol/LB.1h血糖≥10.0mmol/LC.2h血糖≥8.5mmol/L妊娠期糖尿病(GDM)的诊断Q4GDM对孕妈妈和宝宝的危害?A.对宝宝的危害短期:巨大儿、产伤、胎儿生长受限、胎儿死亡、新生儿合并症、新生儿呼吸窘迫综合征、低血糖、低钙血症等。长期:肥胖、II型糖尿病、高血压、冠心病等危险性增加。B.对孕妈妈的危害短期:酮症酸中毒、剖腹产。长期:糖代谢异常相关疾病(肥胖、II型糖尿病等)。Q5诊断GDM后,我首先应该做什么?A.在正规药店购买血糖仪,例如罗氏或拜尔品牌。B.与专科护士取得联系,她将教会你如何正确使用血糖仪、何时监测血糖;进行饮食健康管理宣教并教会你如何填写饮食日记,何时提交饮食日记等。C.有条件的可以联系营养师,做饮食体重指导。D.关注“卓正诊所”公众号,输入“妊娠期糖尿病”查看相关科普。Q6诊断GDM后,主要四大任务是什么?饮食管理+监测血糖+控制体重+运动锻炼。Q7诊断为GDM后,我该怎样调整饮食?你可能需要把饮食习惯做一些小调整,以帮助你保持稳定的血糖水平。合理安排3次主餐,酌情添加2-4次中间小餐。把每天碳水化合物的量合理分配于3次主餐中,尽量减少血糖水平大幅度的波动。可添加夜间小吃,使血糖在夜间睡眠时也保持健康的水平,同时保证良好的睡眠。例如:一块水果、几块低糖苏打饼干等。附表:各类食物的使用建议及推荐(√为推荐,●为可以用,×为禁用)Q8诊断GDM后,我应该如何监测血糖?A.首次监测血糖时,监测的频率为:5次/天,包括:空腹、早餐后2小时、午餐后2小时、晚餐后2小时、睡前。B.按此频率先监测1周,若1周内血糖控制理想,血糖异常的结果<2次,请继续坚持,接着记录1周,把2周的记录表格一起发微信或邮件给对接的专科护士,由妇产科医生判断监控效果后修改监测频率。C.若1周内有≥2次血糖结果不理想,建议将此周的饮食日记先发送给专科护士,由她和妇产科医生进行饮食指导,并指导你做出相应的饮食调整。D.孕妈妈按照新的饮食计划再监测1周。若新的一周,血糖水平控制理想,则继续坚持;若新的一周,血糖水平控制仍然不理想,请及时就诊,由妇产科医生综合判断后,决定是否有必要加用胰岛素控制。Q9诊断为GDM后,该如何控制体重?每周测量体重,根据体重的增长的情况适当的调整饮食结构。孕期维持体重的适宜增长对胎儿的健康至关重要。A.孕12周内,体重增加控制在2kg以内。B.从孕13周开始,孕前BMI在18.5-24.9者每周体重增长0.45kg左右。C.孕前BMI在25-29.9者每周体重增长0.3kg左右。D.孕前BMI≥30者每周体重增长0.25kg左右。*【BMI=体重/身高2(Kg/m2)】Q10诊断为GDM后,该如何选择合适的运动?中低等强度的运动是维持健康妊娠的重要部分。对于诊断为GDM的孕妈妈来说,它不仅能使体内胰岛素更好地发挥作用,也能有效地控制血糖水平。请记住:身体活动可能需要2-4周才能影响你的血糖水平,所以要坚持。A.宜采用中低等强度的有氧运动为主,避免高强度运动。B.孕前不运动的孕妇,开始前3周建议为3次/周,每次15分钟的低强度运动。后逐渐增加至每周4次,每次≥30分钟。C.孕前有运动习惯的孕妇,建议4次/周,每次≥30分钟的中强度运动。D.运动前评估:孕妈妈全身情况及胎儿的情况。E.识别危险信号:下腹疼痛、阴道出血、心悸、气促、头痛、胸痛、疲劳、眩晕、视物模糊、胎动减少、腓肠肌疼痛肿胀等。F. 着装舒适。G.运动前先热身放松(热身:约5-10分钟伸展运动;放松:约5-10分钟)。H.避免空腹进行运动锻炼。随身携带饼干或糖果,避免运动后低血糖。I.运动的效果评估:良好的体重控制是最好的评估。小贴士加拿大的指南建议,孕妈妈行走10,000 步/天。Talk Test:即适宜运动量的标志是以运动时仍可流畅交谈来衡量。美国妇产科协会建议没有内科或产科并发症的妊娠女性,通常可进行30分钟的中等强度运动 (如:快走),2.5小时/周。TIPS:关于运动形式的建议Q11如果通过饮食管理和运动,血糖控制仍不理想,我该怎么办?GDM孕妈妈经过“饮食管理+血糖监测”2周后,如空腹血糖仍然≥5.3mmol/L,或1小时餐后血糖≥7.8mmol/L、2小时餐后血糖≥6.4mmol/L,尤其是在饮食控制后易出现饥饿性酮症,但增加热量摄入后血糖又超标者,应及时加用胰岛素。请及时就诊,与妇产科医生商量之后确定使用胰岛素进行控制,由专科护士会教会你使用注射胰岛素。大约15%的妊娠糖尿病妇女需要使用胰岛素。它是一种有助于降低血糖水平并可以降低妊娠期糖尿病相关并发症风险的药物,是治疗GDM最常见的药物。小贴士胰岛素使用原则在饮食控制的基础上进行尽可能模拟生理状态剂量个体化严格监测血糖,根据血糖水平调整剂量保持准确的记录,有助于调整胰岛素剂量,并可以降低并发症的风险Q12使用胰岛素后有哪些需要注意的事情?A. 当使用胰岛素时,三餐和中间小餐要保持定时且规律。因为它们会影响体内葡萄糖-胰岛素的平衡。B. 识别低血糖症状,虽然低血糖在GDM孕妈妈中不常见,但是如果你使用胰岛素,那么出现低血糖的风险会变大。如:较强的饥饿感、乏力、发抖、全身出汗、紧张、困惑感、头晕、失去知觉、视物模糊。Q13除了监测血糖,我还需要做其他检查么?可以考虑定期糖化血红蛋白(HBA1c),作为衡量整体血糖控制水平的标志。Q14分娩宝宝后,我需要注意些什么?大多数孕妈妈的血糖水平会在分娩后恢复正常,一般是在产后6-13周复查血糖:1. 空腹血糖(小于6.0 mmol/l)或者糖化血红蛋白测定(产后13周查,小于5.7%);2.如果有异常,咨询医生,需要完善糖尿病诊断检查,例如糖耐量试验(OGTT)检查。参考文献:1.Diabetes In Pregnancy: Management Of Diabetes And Its Complications From Preconception To The Postnatal Period. RCOG. 20152.Gestational Diabetes Mellitus. ACOG. 2013
孙宗宗 医师 郑州大学第三附属医院 产科1877人已读 - 精选 外倒转术—顺还是剖
定义 经腹壁用手转动胎儿,使不利于分娩的胎位(臀位、横位)转成有利于分娩的胎位(横位或者臀位转成头位),称外倒转术 一、条件: (一)胎儿正常,且为单胎; (二)胎膜未破,有适量羊水; (三)子宫无畸形。 二、禁忌症 (一)高血压,倒转可能引起胎盘早剥 (二)产前出血、双胎、先露部已入盆及胎膜已破者; (三)有剖宫产(或肌瘤剜除术)史者; (四)估计胎儿不能从阴道娩出者; (五)B超、多普勤检查诊断或疑有脐绕颈者。 三、注意事项 (一)腹壁厚、子宫敏感、施术时感疼痛者,切勿勉强进行操作。(一)腹壁厚、子宫敏感、施术时感疼痛者,切勿勉强进行操作。 (二)回家后出现胎动活跃,腹痛或有阴道出血,应及时复诊。
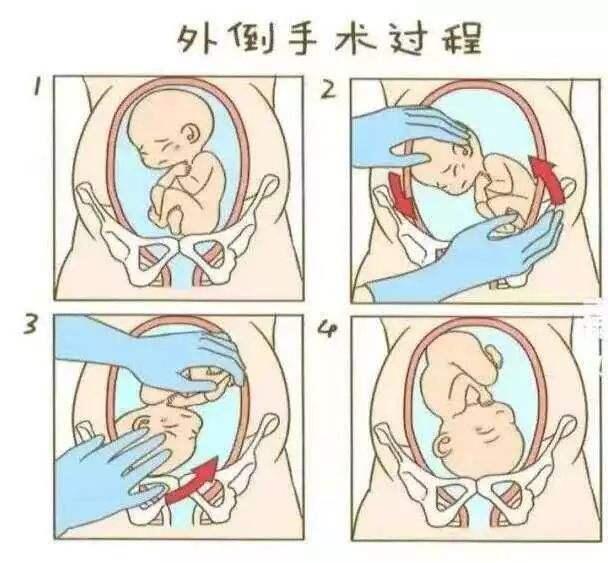 孙宗宗 医师 郑州大学第三附属医院 产科1631人已读
孙宗宗 医师 郑州大学第三附属医院 产科1631人已读
问诊记录 查看全部
- 围产保健 昨天晚上有出粉色血,今天还有一点不过不多 这两种药怎么吃呢总交流次数11已给处置建议
- 感冒 昨天晚上开始嗓子疼 有痰 白色的,目前依然是嗓子疼,有一点轻... 需要用药吗?是否需要去医院看诊?总交流次数11已给处置建议
- 唐筛高风险,想知道做无创PLUS可不可以 做的唐筛21三体高风险,早孕时有见红、先兆流产,所以比较抗拒... 是否可以做无创总交流次数28已给处置建议
- 怀孕 刘大夫,我末次例假3.3号,周期大概35天,今天查出怀孕,我... 这是这次的检查结果,你看正常吗,我需要提前查打针吗总交流次数31已给处置建议
- 孕后30周游离蛋白s29.6蛋白c184 在咱们医院做的试管婴儿,移植后一直每天一支肝素,一直打到现在... 目前孕30周的游离蛋白s29.6蛋白c184,对胎宝有没有影响?总交流次数12已给处置建议
总访问量 7,348,642次
在线服务患者 15,758位
科普文章 219篇



