科普·直播义诊专区 查看全部
- 精选 乙肝病毒感染为什么很难彻底治愈?
近些年来,尽管有了干扰素和核苷(酸)类药物,乙肝已经成为一种可以控制和治疗的疾病,肝硬化的发生率和乙肝的病死率都明显降低,但仍没有能够彻底清除或消灭乙肝病毒的药物使乙肝病毒感染者彻底治愈。乙肝的治疗为什么那么难呢? 首先,正如我们前面所说,大多数慢性乙肝病毒感染者都是婴幼儿期感染的,乙肝病毒在机体免疫功能还不能认识它们时“乘虚而入”,免疫系统把病毒当成自己的“朋友”,和病毒“和平共处”,“互不干涉内政”,这在医学上称为“免疫耐受”。 第二,乙肝病毒侵入肝细胞后,很快在干细胞内形成了一种完全闭合的环状双股DNA——cccDNA,也就是医生所说的病毒复制“模板”。这种病毒基因一旦形成,不仅像野草一样深深地“扎根”在肝细胞里,而且很难完全清除,而且像乙肝病毒的“种子”,不断生根发芽,繁殖着病毒的后代,再播种新的“种子”。 科学家通过数学模式对这种cccDNA进行研究发现,至少要使用有效的手段长期抑制它们达14年以上,才能使这种cccDNA完全耗竭。而这个病毒“耗竭”的时间只是一种推测,很可能需要更长期的甚至终生的抑制。如果中断对它们的抑制,它们很可能重新复活。 第三,乙肝病毒很容易发生变异。当病毒变异后,别说一些药物可能对它们失效,就连人体的免疫系统也更加不易识别,只能任凭它们“藏”在肝细胞里作恶了。 第四,目前的药物只能抑制病毒复制,不能清除病毒;而病毒却能发生变异,导致耐药。 因此,我们对乙肝治疗的期望值不能太高,不能期望几天或几个月的抗病毒治疗就能完全治愈慢性乙肝或清除乙肝病毒,只能按照我国的《慢性乙型肝炎防治指南》中提出的治疗目标:“最大限度地抑制乙肝病毒复制,减轻肝细胞炎症坏死及肝纤维化,延缓和减少肝脏失代偿、肝硬化、肝细胞癌及其并发症的发生,从而改善生活质量和延长存活时间。” 在乙肝病毒受到长期有效的抑制后,才有可能在机体免疫系统的共同努力下清除乙肝病毒。这样的长期治疗,需要有和疾病斗争的勇气和坚强的毅力,才能达到最后战胜乙肝的目的。
黄涛 副主任医师 石家庄市第五医院 肝病科2544人已读 - 精选 肝硬化的病人为什么要睡前加餐
肝硬化患者常常伴有不同程度的营养不良,如消瘦、体重下降、肌肉无力、持续乏力等表现。长期的营养不良影响肝功能的恢复,更会增加患者出现腹水、肝性脑病等并发症的几率。改善肝硬化患者的营养状况,有一个非常简单,又比较有效的方法 ——睡前加餐。 1、为什么要夜间加餐? 正常情况下,糖、蛋白质和脂肪是维持我们人体生命活动所需要的3大能量来源。其中葡萄糖是最主要的供能物质。进食后一部分葡萄糖用于功能,另一部分暂时不需要的葡萄糖将变成糖原储存在肝脏和骨骼肌中,当机体需要能量时,糖原再转化为葡萄糖为机体提供能量。肝硬化患者,肝脏的各种功能受损,储存糖原的能力降低,饥饿时没有足够的糖原用来供能,身体只能分解自身的脂肪和肌肉组织来提供能量。长期这样,患者将出现消瘦、肌肉消耗、无力。如果能够在夜间睡觉前加一次餐,提供夜间所需要的能量,就会减少患者体内蛋白和脂肪的分解,改善营养不良。 2、睡前加餐吃什么、怎么吃? 睡前加餐时间应在晚间睡前半小时到1小时。加餐的内容应为大约50g左右升糖指数较低的碳水化合物食物,在此基础上可以适当增加蛋白质或支链氨基酸、维生素和微量元素等。 什么是升糖指数低的碳水化合物呢? 常见的升糖指数低的碳水化合物主要为谷类和薯类,如小麦、大麦、黑麦、稻麸、黑米、荞麦、玉米粉、马铃薯、藕粉、魔芋等制作的食物。我们可以选择3片全麦面包或2个半全麦的小面包,50g藕粉或魔芋粉等,也可适当增加一杯酸奶、热豆浆、豆奶等。不建议选择粥类、馒头、米饭作为加餐,这些食物产糖快,对血糖的影响大,且作用维持时间短。 3、什么样的人适合夜间加餐? 一般来说慢性肝病患者,如肝硬化、肝衰竭、肝癌患者均应睡前加餐。以下情况更适合夜间加餐: 1.经医师诊断有营养不良或有营养风险的肝病患者; 2.白蛋白水平低,输入白蛋白后升高缓慢、不升或升高后迅速下降的患者; 3.反复住院的肝硬化、肝衰竭患者; 4.持续消瘦、体重下降、乏力的患者; 5.需要接受肝胆外科手术、肝移植、肝脏介入手术的患者。 睡前加餐还应注意以下两点: 1.患者要求胃肠道功能良好、可以耐受夜间加餐、加餐后没有明显的腹胀、腹痛等不适症状。 2.有活动性消化道出血的病人短期内应禁食,待出血停止后再从流食、半流食逐渐过渡到正常饮食和加餐。
黄涛 副主任医师 石家庄市第五医院 肝病科3560人已读 - 精选 转氨酶高了需要化验这么多呀?
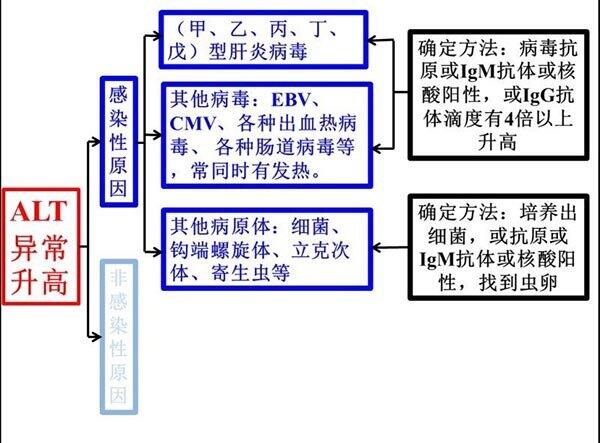
一个转氨酶升高的院患者向我咨询说,一个肝炎,怎么化验这么多抽这么多血啊?我解释说你的肝功能异常原因不明,需要一步一步来化验,这还不是全部的呢,直到我们找到真凶为止!看了下面的这些知识你就不会有这样的疑问啦。 肝脏的转氨酶有谷丙转氨酶和谷草转氨酶两种。在化验单上,谷丙转氨酶的英文简称是ALT、谷草转氨酶是AST。升高提示肝脏细胞“发炎”、肝脏细胞膜“破”了或者膜上的空隙“变大”了。只要是ALT/AST升高超出正常范围,就是“肝脏有炎症(简称肝炎)”。引起肝炎的原因很多,可以简单的分为感染性原因(图1)和非感染性原因(图2)。判断转氨酶升高的原因需要相关的化验检查和细致的病史询问。 肝炎病毒是引起转氨酶升高最常见的感染性原因,是人们通常所说的“传染性肝炎”的原因。虽然一共有甲、乙、丙、丁、戊五型肝炎病毒,但无论感染了哪型病毒,人们通常都会感觉“没劲儿”、“恶心”、“不想吃饭”等,有些还可能同时发现“白眼珠变黄”。因为病毒太小、人们的肉眼无法识别,只有检测到这五型肝炎病毒的抗原、或IgM、或核酸、或者恢复期血清中IgG抗体滴度比急性期升高至少4倍,才可以认为转氨酶升高的原因是某种肝炎病毒所致。疫苗接种可以有效预防甲、乙、戊型肝炎病毒的感染,而直接抗病毒药物可以治愈95%以上的丙型肝炎病毒感染者。因此,做好预防接种、及时恰当诊治感染者、提高公众对肝炎的认识水平,是达到世界卫生组织提出的“2030年消灭肝炎”目标的基石。 除了肝炎病毒外,还有许多病毒都可能会损伤肝脏、导致转氨酶升高。最常见的包括疱疹病毒属病毒(如EBV、巨细胞病毒、单纯疱疹病毒等)、肠道病毒属病毒(如柯萨奇病毒、埃可病毒、手足口病毒等)、副粘病毒属病毒(麻疹病毒、流行性腮腺炎病毒、呼吸道合胞病毒等)、各种出血热病毒等。与上述的五型肝炎病毒不同,感染了这些病毒的病人常同时伴有发热、咳嗽、咽痛、皮疹、淋巴结肿大等表现。只有检测到病毒的核酸或抗原、IgM抗体等,才可以肯定是何种病毒导致的转氨酶升高。而感染了细菌、立克次体、螺旋体、寄生虫等,也可能会损伤肝脏出现转氨酶升高。这些复杂情况都需要医生根据不同的表现对可能的病原体做相应的检测,明确转氨酶升高的原因。 引起转氨酶升高的非感染性原因有很多种,这些患者不携带致病微生物、没有传染性。 ①非酒精性脂肪肝:体重超标、血脂异常升高、肝脏CAP检查超过260dB/m、影像学提示脂肪肝、排除引起异常转氨酶的其他原因,转氨酶升高的原因就是脂质沉积于肝脏且引起炎症反应。减重降脂是核心治疗方法,药物仅是辅助。 ②酒精性肝病:饮酒5年以上、男性乙醇摄入量每天超过40g、女性超过20g;或2周内大量饮酒、乙醇量每天超过80g。(乙醇量的换算公式是:g=饮酒量(ml)×乙醇含量(%)×0.18)。 ③药物性肝损伤:按照发生几率由高至低的顺序,容易引起肝损伤的药物依次为抗菌药物、中草药保健品、心血管药物、精神神经科药物、抗肿瘤药物、镇痛药、免疫调节剂、胃肠道疾病药物、染发剂等。药物性肝损伤的诊断主要依据ROCAM评分、病理、且必须排除引起肝损伤的其他原因。 ④免疫紊乱所致肝损伤:随着检测技术的提高、免疫紊乱所致转氨酶升高的发生率逐渐升高,且种类繁多。以肝细胞受损为主要表现的自身免疫性肝炎(AIH),以胆管上皮细胞为主要靶细胞的原发胆汁胆管炎(PBC)、原发硬化胆管炎(PSC)和自身免疫性胆管炎(AIC),以IgG4增高和浆细胞浸润为主的IgG4相关胆管炎(IAC),免疫攻击的“主战场”都是肝脏、表现为转氨酶升高。而系统性红斑狼疮、干燥综合征、皮肌炎等系统性自身免疫性疾病也可累及肝脏,表现为转氨酶升高。 ⑤其他原因:如遗传代谢性疾病、血管畸形、全身性疾病(如甲状腺机能亢进症等)累及肝脏等,也可引起转氨酶升高。 多种感染和非感染性原因均可导致转氨酶升高,根据临床表现和病史、有针对性完善相关检查,是确定转氨酶升高原因的唯一途径。
 黄涛 副主任医师 石家庄市第五医院 肝病科4943人已读
黄涛 副主任医师 石家庄市第五医院 肝病科4943人已读
问诊记录 查看全部
- 肝硬化食道静脉曲张出血 您好病人药物性肝硬化,有食道静脉曲张出过血,肝功各总交流次数8已给处置建议
- 患者:女 53岁 转氨酶已经恢复正常,但全身浮肿,怎么处理 最后交流时间 2021.02.08转氨酶已经恢复正常,但全身浮肿,怎么处理 之前单纯转氨酶指数高,吃了一个疗程的美能片和双环醇总交流次数2已给处置建议
- 化验血大小三阳有问题 家族里没有病史,手术前化验血时医生才发现的总交流次数3已开处方已给处置建议
- 肝损伤 肝功受损严重总交流次数8
- 患者:女 3个月 新生儿遗传代谢病、肝功能 最后交流时间 2019.01.03新生儿遗传代谢病,肝功能 新生儿全身发黄,查不出原因总交流次数3
总访问量 269,464次
在线服务患者 270位
科普文章 38篇





