科普·直播义诊专区 查看全部
- 精选 眼底出血
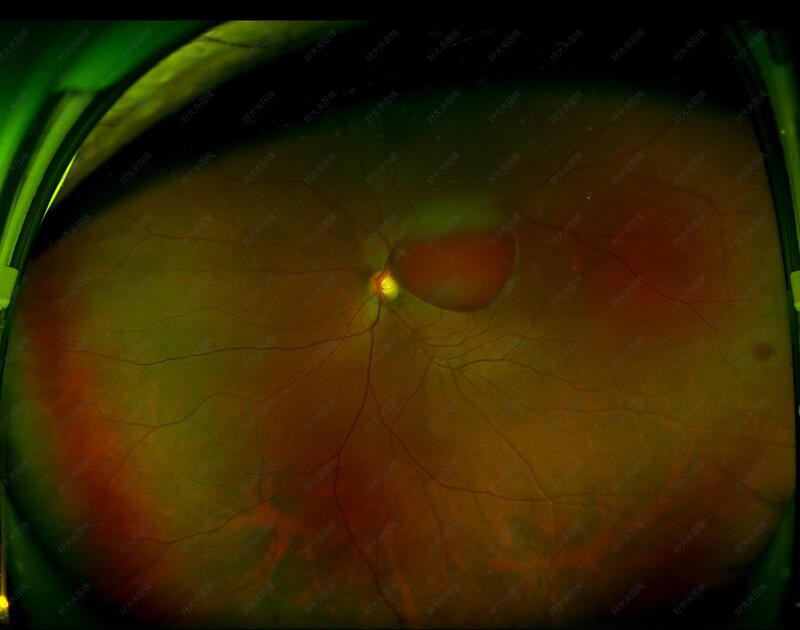
治疗前 患者男性,37岁,左眼突然视物不见半月。在当地予口服药物对症处理症状无改善来就诊。检查:左眼视力眼前数指,外眼及眼前节未见明显异常,扩瞳见视盘界清,视网膜平伏,视盘颞侧黄斑区见一个近圆形病灶,上方呈黄红色,下方深红色,遮挡视网膜血管。 治疗中 考虑患者为Valsalva视网膜病变,行出血前面内界膜YAG激光治疗。 治疗后 治疗后0天 患者自觉视力明显改善,可见有红色幕样物往向浮动,视力明显改善。查视力0.1。
 邓德勇 主任医师 上海岳阳医院 眼科984人已读
邓德勇 主任医师 上海岳阳医院 眼科984人已读 - 精选 糖友,您查眼底了吗?
糖友,就是糖尿病病友的简称!糖尿病病人查眼底,似乎有点风马牛不相及的赶脚?但最近一个病友的经历让我觉得有必要再说一说这个问题!一个来自江苏泰州的周姓糖友,诊断糖尿病已经20多年,开始也没有太在意,用药也不规律,三年前发现肾功能有点异常,才开始规律用药,监测血糖,血糖也基本平稳。内科医生建议他到眼科就诊,作一个眼底检查,他也满不在乎,认为我血糖平稳得很,你们医生瞎诈乎我啥呢?甚至内心还有点恨恨的,“这帮医生,自己赚钱了,还想让我在别的地方花钱”,我才不做这样的冤大头呢!但半月前突然双眼不能视物,才怀着极度后悔的心情来找到我们就诊,检查发现双眼出现了严重的糖尿病视网膜病变、玻璃体积血,虽经积极努力的手术治疗,但终因眼底大量增殖、视网膜脱离,视力也仅仅是恢复到0.2/0.3,生活质量、劳动能力大大下降。那么糖尿病会引起哪些眼睛的问题?为什么会出现这样的问题呢?其实糖尿病可以引发多种眼部疾病,比如糖尿病角膜病变、干眼症、糖尿病性白内障、糖尿病视网膜病变(简称糖网)、新生血管性青光眼、糖尿病缺血性视神经病变,还可以增加眼部感染的机会。其中糖网最为多见,这也是工作年龄人群最为严重的致盲原因,目前已经成为发达国家工作年龄人口中导致新增盲人的首要病因。更为重要的是,糖网致盲是不可逆的,不像白内障可以通过手术恢复视力。糖网是糖尿病微血管并发症在眼部的表现,通常认为主要是血糖升增高,小血管管壁增厚、管径变小,渗透性增大,使小血管更容易变形和渗漏,导致视网膜血液养份供应能力下降而引起视网膜缺血缺氧。这就像我们家里下水道水管一样,如果总是油腻污水,水管通水能力肯定就下降了,万一再有个小沙眼孔啥的,边上一定会湿渍渍的。在眼底表现就是:视网膜毛细血管无灌注,导致视网膜出血、棉绒斑、微血管瘤等病变。持续的视网膜毛细血管无灌注进一步导致视网膜血管闭塞和视网膜新生血管产生。这些病理性改变可引起视网膜水肿、玻璃体出血、视网膜脱离等致盲性眼病,这就是糖网。糖网的发生与糖尿病的病程、血糖水平、高血脂、高血压等密切相关,有研究表明,1型糖尿病患者5年以上病程约有25%出现糖网,15年以上病程者则可达80%。而2型糖尿病患者,在病程小于5年时,有约30%的患者会出现糖网,病程超过20年时,糖网发病率则接近70%。据统计,糖尿病患者如不治疗,1/3的威胁视力的糖网病患者会在3年内发展到法定盲(基本失去生活自理能力)的程度。全球每年有300万至400万人因此病而失明。即使在美国,成年人1/3的法定失明原因也是糖网病。看到这些,糖友们是不是很焦虑了?怎么办怎么办?其实,这种失明的结局是完全可以避免的,早发现、早诊断、早治疗是关键!我曾经就有一位患者,诊断糖尿病时30岁,内分泌科医生叫他检查眼底,尽管当时他感觉视力还好,但还是找到了我,检查发现已经是比较严重的糖网了,经过全面系统的视网膜激光光凝治疗,以后每年2-3次常规检查,严格的血糖控制,现在已经将近20年了,视力仍然保持着1.0,依然快乐的从事着他的会计工作。所以说,预防糖网发展至严重后果要越早行动越好!糖网早期可防可治,防治糖网需要内分泌医生与眼科医生联手,也就是说,内分泌科医生叫去看眼科医生的话也是要听的哦。我们糖友平时怎样才能做到糖网的早发现、实现早治疗呢?最为有效的方法就是筛查!现在咱就回到题目了,最简单实用的就是眼底检查。散瞳眼底检查是糖网筛查的主要手段,专业眼底病医生通过双目间接眼底镜、前置镜甚至直接眼底镜检查能够对绝大多数糖尿病患者视网膜病变的状态做出明确的判断。而对于那些缺乏专业眼科医生的基层单位来讲,彩色眼底照相是一种相对简单有效的替代手段。彩色眼底照相后通过远程会诊也可以实现有效的初步筛查。经过初步诊断或认为有糖网倾向的糖友,医生会提出确诊检查的建议,以明确是否需要进行相应的治疗。这些确诊检查又包括:眼底荧光素血管造影(FFA),是糖网分期诊断的金标准;借助荧光素的特殊反光来显示眼底的血管情况,以便发现眼底肉眼不可见的病变,以明确是否需要进行激光治疗;光学相干断层扫描检查(OCT)主要用于发现和检测糖尿病黄斑水肿,当糖友视力明显下降,但眼底的情况看起来并不是很糟,这时医生可能建议进行OCT检查,如果OCT显示有黄斑水肿,则需要特别的治疗;B超:多用于玻璃体出血、白内障等原因导致的屈光间质混浊情况下的玻璃体和视网膜大致状态的判断,主要判断有无玻璃体增殖及视网膜脱离,以明确是否需要尽早手术干预。另外如视网膜电流图(ERG)、视觉诱发电位(VEP)等电生理检查手段对判断糖网病情的轻重和视力预后有一定的帮助作用。但所有这些检查都是在眼底检查、基本病情判断的基础上来决定的,所以最基础、最实用的检查就是眼底检查!前面讲到,早治疗可以有效降低糖网的致盲率,因此,一旦糖网检查出来了,就需要及早防治、降低致盲率!这些治疗又包括:一、控制血糖糖网防治的首要前提是有效控制血糖!有研究表明,严格的血糖控制能减少四分之三的糖网发生,同时减少一半的糖网进展,如果能将糖化血红蛋白(这个糖友应该都知道)水平稳定在6%~7%范围能够有效延缓或减轻已经存在的糖网的进展。同时要记住,“血糖控制要趁早”,而且要长期坚持,至少保证3年的良好血糖控制才能获益。因为血糖控制存在代谢记忆,也就是说在糖尿病早期严格地控制血糖可以使患者长期获益,而那些在糖尿病早期对自己要求不严,到了晚期才严格控制血糖的人为时已晚,这时对慢性并发症的预防效果和意义不大。二、全身情况和生活习惯的有效调整与控制研究证实,高血压控制水平、血脂情况、是否吸烟等全身情况和生活习惯也已经被证明与糖网发展密切相关。因此,预防糖网需要多管齐下,做到全身及眼部同时控制,全身要控制血糖、血压和血脂。严格的血脂控制可使视网膜光凝治疗的需求下降30%。糖网防治的三个重要指标之一就有血脂,而这也是很多人容易忽视的问题。三、糖网的药物治疗前面讲到关于糖网防治之全身情况的控制。对于糖网本身而言,迄今为止,还没有一种口服药物能够对已经存在的糖网有独立的治疗。部分药物只是有一定辅助治疗作用或针对相应的症状控制,比如羟苯磺酸钙。目前对于糖网引起的黄斑水肿,也有使用抗VEGF药物或曲安奈德等玻璃体腔注射。四、糖网的激光治疗视网膜激光光凝治疗仍旧是公认的治疗或控制糖网的最有效手段,通过破坏缺乏毛细血管灌注的视网膜组织,实现改善视网膜总体缺血缺氧状态,抑制新生血管形成,改变视网膜血流分布,使有限的血氧供应更多地流向黄斑等后极部视网膜,从而达到有效控制病情的作用。激光光凝治疗后还需要定期随访,及时补充激光以实现病变的有效控制,避免严重视力障碍。正如前面所说的病例,经过积极的激光治疗,虽经20年,仍然保持良好的视力。但是,常规激光治疗,只适用于不算严重的糖网,这也需要我们能及发现这个阶段,一旦错过这个阶段,那就可能需要手术治疗了。五、糖网的手术治疗糖网的手术治疗(主要是玻璃体手术),目的在于清除玻璃体积血,解除威胁视力的视网膜增殖牵拉,恢复视网膜的生理解剖结构,为全视网膜光凝创造条件。这也就是糖网进展到相对比较严重的地步了。尽管随着对疾病认识的深入、手术技巧的提高、手术设备的改进以及抗新生血管药物的辅助应用,糖网玻璃体手术的风险较以往明显降低、成功率明显提高,但术后视力恢复都受到一定甚至很严重的影响。综合来说,及时、有效的眼底检查,可以及时发现糖网,初步判断糖网的严重程度,及时进一步检查及治疗,减少并发症,保护视力。因此,再一次提醒糖友们,当你发现有糖尿病了,切记别忘了与眼科医生交个朋友,定期检查眼底。一般来说,如果没有症状,可以每年检查一次,但如果有糖网的临床症状,则需要根据医生的建议进行更频繁眼底检查,及时进行相应的治疗。衷心希望糖友们能保护好眼晴、守护好光明。本文系邓德勇医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
邓德勇 主任医师 上海岳阳医院 眼科2223人已读 - 精选 糖网患者,这些检查与治疗,您知道吗?
有很多糖网患者在就诊或平常咨询时经常提到,对于糖网防治,怎样实现早诊断、早治疗?哪些检查与治疗更为有效?众所周知,糖网的眼底表现主要是视网膜毛细血管无灌注导致视网膜出血、棉绒斑、微血管瘤等病变,持续的视网膜毛细血管无灌注进一步导致视网膜血管闭塞和视网膜新生血管产生,这些病理性改变可引起视网膜水肿、玻璃体出血、增殖以及视网膜脱离等。那么我们常规的检查也主要是针对以上病变的。当病变没有影响晶体(白内障)和玻璃体(玻璃体出血、增殖),屈光间质透明时,眼底检查是最为直观和实用的方法。但要分析血管是否受影响及受影响程度如何则需要眼底荧光血管造影检查,分析视网膜尤其是黄斑水肿程度则需要OCT检查,如果屈光间质混浊,眼底无法看到,则需要通过B超来了解相关病情了。其实,临床上对于糖网来说,也主要是这四项检查,当然,对于严重糖网来说,视网膜电图(ERG)和视觉诱发电位(VEP)也可以提供相应的视力预后的判断。下面我们就一起来了解一下这些检查吧。一、眼底检查(主要是扩瞳眼底检查,也包括眼底照相)扩瞳眼底检查是糖尿病视网膜病变检查最简单、最常用的方法。有利于全面观察眼底各部位病变,避免遗漏轻微病变。其意义在于检查是否发生了视网膜病变。一般来说,建议糖友每半年进行1次扩瞳眼底检查,当发现有3期以上糖网或血糖控制不佳患者,应当3个月检查1次甚至更频繁地进行眼底检查。检查方法:检查前先在眼内点一滴扩瞳药物(一般是复方托吡卡胺或托吡卡胺),大概20~40分钟瞳孔扩大后,医生就通过眼底镜或前置镜、三面镜对眼底情况进行比较详尽的检查。值得注意的是,扩瞳之后患者看东西会有暂时的模糊、畏光,可临时戴上墨镜,4~6小时后即可恢复。建议此期间不开车。二、眼底荧光血管造影(FFA)检查FFA检查是另外一项检查糖尿病视网膜病变的主要检查,通过拍摄眼底血管内荧光形态来体会眼底血管的微细变化,为糖网分期诊断的金标准,有利于发现眼底肉眼不可见的病变,以明确糖网严重程度,是否需要进行激光治疗。检查方法:眼睛扩瞳后,先要在胳膊上打一针荧光素钠,而后通过眼底照相机进行眼底照相,观察荧光素在眼底血管内的变化。检查时应当注意:需要进行皮试,对于过敏体质、心功能不全、严重肝肾功能损害的人做造影时要慎重,可能出现过敏反应。另外,有部分患者会出现恶心呕吐。三、光学相关断层扫描(OCT)检查眼底OCT检查就可以简单理解为“眼睛视网膜的CT检查”,是一种无创的视网膜异常情况的影像诊断技术,能够显示眼底组织的断层图像,使得临床医生能够从全新的角度去重新认识和发现眼底疾病,特别有助于黄斑疾病与病变的诊断。因此,当糖友视力明显下降,但眼底的情况看起来并不是很糟时,医生多会建议进行OCT检查。能够及时发现是否有黄斑水肿(也会导致视力明显下降)。指导相应的治疗并监测治疗效果。四、B超检查B超检查是超声波检查的一种,是一种非手术的诊断性检查,可以有效显示眼内组织的各种断面像。因此,当糖尿病视网膜病变比较严重,如发生玻璃体出血或者白内障比较严重,无论散瞳眼底检查还是荧光血管造影都无法对视网膜情况进行评估时,就要依靠超声波了。通过眼科B超可以帮助判断眼底有无新生血管和视网膜脱离,初步指导临床治疗,主要是明确是否需要及时手术。上面说完了主要检查方法 ,那么治疗又有哪些呢?其实简单来说,对于糖网的治疗,与大多外科疾病类同,无外乎药物与手术,但糖网的治疗,有一个专有武器,那就是激光治疗。下面我们逐一分解。一、药物治疗:包括全身情况的控制与糖网的治疗1、长期良好的糖尿病控制:糖友的血糖和病情得到良好控制,可以延缓糖尿病视网膜病变的发生、发展。由于血糖控制存在代谢记忆现象,因此对于血糖控制,需要赶早且长期坚持。控制血糖有口服降糖药,也可以使用胰岛素,到底怎么选择,需要咨询内分泌科医生的建议。值得一提的是,吡格列酮类降糖药,有加重糖网患者黄斑水肿的风险。2、控制血压和血脂:高血压控制水平、血脂情况、是否吸烟等全身情况和生活习惯也已经被证明与糖网发展密切相关。有效的血压、血脂控制可以降低糖网风险。有研究指出,严格的血脂控制可降低视网膜光凝的需求,而且有些国家将非诺贝物作为治疗糖网的药物之一。3、治疗糖网本身的药物:目前还没有一种口服药物能够对已经存在的糖网显示独立治疗作用,尽管羟苯磺酸钙类药物可能有助于延缓视网膜微血管病变的发生、发展过程。不过,近年来,玻璃体腔应用曲安奈德、抗VEGF药物以及新近的地塞米松缓释剂显示了相当强大的治疗黄斑水肿、抑制视网膜新生血管的作用,可能是未来药物治疗糖网的新方向。二、视网膜激光光凝治疗视网膜激光治疗是目前公认的治疗或控制糖网的最有效手段,通过破坏缺乏毛细血管灌注的视网膜组织,实现改善视网膜总体缺血缺氧状态,抑制新生血管形成,改变视网膜血流分布,使有限的血氧供应更多地流向黄斑等后极部视网膜,从而达到有效控制病情的作用。激光光凝治疗后还需要定期随访,及时补充激光以实现病变的有效控制,避免严重视力障碍。三、手术治疗(指玻璃体切割术)严重的糖网,包括玻璃体出血及严重增殖性病变,就需要手术治疗,目的在于清除玻璃体积血,解除威胁视力的视网膜增殖牵拉,恢复视网膜的生理解剖结构,为全视网膜光凝创造条件。这也就是糖网进展到相对比较严重的地步了。尽管随着对疾病认识的深入、手术技巧的提高、手术设备的改进以及抗新生血管药物的辅助应用,糖网玻璃体手术的风险较以往明显降低、成功率明显提高,但术后视力恢复都受到一定甚至很严重的影响。
邓德勇 主任医师 上海岳阳医院 眼科3625人已读
问诊记录 查看全部
- 小儿麦粒肿、霰粒肿 宝宝长时间麦粒肿怎么办?总交流次数9已给处置建议
- 患者:女 28岁 眼角有异物十多年了 最后交流时间 2020.05.06眼角有异物十多年了 眼角有异物十多年了总交流次数21已给处置建议
- 远视加散光 儿童散光,咨询出诊时间总交流次数5
- 眼睛红肿内部有红血丝,干涩发痒 儿科眼部疾病总交流次数24
- 内麦粒肿10天,还没好 内麦粒肿疼,太阳穴的地方也有点疼总交流次数26
总访问量 103,810次
在线服务患者 2,310位






