科室介绍 查看全部
科室医生 查看全部
-
神经外科

张文
主任医师
神经外二科主任
神经外科
张士民
主任医师
神经外一科主任
神经外科
范广明
主任医师
3.5
神经外科
王磊
主任医师 副教授
3.5
神经外科
郭海波
主任医师 教授
3.5
神经外科
关仲阳
主任医师
3.4
神经外科
双跃华
主任医师
3.4
神经外科
刘宇兵
主任医师
3.4
神经外科
郑家涛
副主任医师
3.3
神经外科
毛振立
副主任医师
3.3
-
神经外科

于林
副主任医师
3.3
神经外科
杨红雨
副主任医师
3.3
神经外科
杨波
副主任医师
3.3
神经外科
贾翼鹏
副主任医师
3.3
神经外科
孟宪军
副主任医师
3.3
神经外科
杨丽丰
副主任医师
3.3
神经外科
付涛
医师
3.3
科普·直播义诊专区 查看全部
- 精选 第八届世界华人神经外科大会成立脊髓脊柱专家委员会
范广明医生当选脊髓脊柱组专家委员会委员世界华人神经外科协会成立于2002年6月,是全球第一个世界性华人神经外科学术组织,由王忠诚院士倡导组织,每2年定期举办世界华人神经外科学术大会。 第八届世界华人神经外科学术大会于2018年5月11-13日在历史文化名城江西南昌举办。本次大会以“行天下”为主题,寓意华人神经外科事业已经走向世界,探寻真理之行永远在路上。
 范广明 主任医师 朝阳市中心医院 神经外科1868人已读
范广明 主任医师 朝阳市中心医院 神经外科1868人已读 - 精选 巨大侵袭性垂体腺瘤内镜手术典型病历分享
近日神经外科收治两例巨大侵袭性垂体腺瘤,选择经鼻蝶神经内镜下手术获得成功,两例垂体腺瘤共同特点:1.均为巨大垂体腺瘤,均为无功能腺瘤,术前均存在视力下降,视野缺损,均存在一定程度垂体功能低下;2.均选择内镜下经蝶手术;3.术中无大出血,无脑脊液鼻漏,均达到近全切;4.术后5天出院,均未出现尿崩、电解质紊乱等并发症,视力较术前好转。现将患者影像资料、术后情况分享给大家。 病例(一) 患者,女性,51岁。 主诉:右眼视力下降2年,左眼视力下降1年,加重2个月。 查体:双眼视力左眼0.6,右眼0.2,视野:颞侧偏盲;视神经萎缩。 辅助检查:垂体增强MR,垂体明显增大,呈葫芦状,病变上下蔓延,突破鞍隔及鞍底,部分病变蔓延至右侧蝶窦内,双侧视神经、视交叉受压上抬,第三脑室受压变窄,双侧海绵窦受累,双侧颈动脉包绕,鞍背和斜坡部分受累,增强扫描病变明显不均匀强化,大小4.2×3.0×2.8cm,诊断考虑垂体巨大腺瘤。 手术过程:经鼻蝶手术,耗时40分钟,术中内镜下未见明确残留,近全切除肿瘤,术后见到下降的鞍隔,无脑脊液漏。 预后:术后5天出院,无尿崩,无电解质紊乱,口服优甲乐和强的松片2周后内分泌门诊调药。 病例(二) 患者,男性,46岁。 主诉:双眼视力下降3月,言语不清1月。 查体:神清,语言欠流利,应答切题,自动睁眼,遵嘱活动,视力:左眼0.1,右眼0.6;双颞侧偏盲。 辅助检查:垂体增强MR,鞍区巨大占位,病变上下蔓延,突破鞍隔及鞍底,双侧视神经、视交叉受压上抬,双侧海绵窦受累,双侧颈动脉包绕,增强扫描病变明显不均匀强化,大小4.8×3.0×2.8cm,诊断考虑垂体巨大腺瘤。 手术过程:经鼻蝶手术,耗时50分钟,术中内镜下未见明确残留,近全切除肿瘤,术后见到下降的鞍隔,无脑脊液漏。 预后:术后轻度多尿,对症治疗,出院时无多尿,无电解质紊乱,口服优甲乐和强的松片2周后内分泌门诊调药。 垂体瘤医学科普资料 垂体腺瘤是常见良性肿瘤,人群发生率为1/10万。垂体腺瘤的发病率在颅内肿瘤中仅次于脑胶质瘤和脑膜瘤,约占颅内肿瘤的10%。u部分垂体腺瘤具有恶性肿瘤的生物学行为,临床上称之为侵袭性垂体腺瘤。肿瘤侵犯鞍底硬脑膜、骨质,延伸到前颅底和中颅底,包绕局部颅神经、颈内动脉海绵窦段等重要结构。垂体腺瘤手术切除极其困难,术后容易残留和复发,给临床治疗带来极大困难,是神经外科的临床难题之一。 侵袭性垂体瘤的治疗是一个多科室协作的综合治疗过程。治疗主要包括手术、药物及放射3种治疗方法。没有一种方法可以达到完全治愈每一种垂体瘤的目标。 垂体瘤的药物治疗: 1.多巴胺激动剂:溴隐亭(短效)卡麦角林(长效);90%; 2.生长抑素类似物:长效奥曲肽(善龙)、索马杜林。 3.替莫唑胺:难治性侵袭性垂体腺瘤。 放疗:不敏感,垂体功能低下。 手术治疗:是垂体瘤治疗的主流方法,目的是切除肿瘤,恢复视路减压,恢复和保持垂体功能。u手术入路包括:1开颅:冠状切口单额开颅额底入路、冠状切口单额开颅经纵裂入路、经颞叶和蝶骨翼前外侧入路;2经蝶:自Schloffer(1907年)经鼻蝶垂体瘤切除垂体瘤以来,经蝶入路已有多种变异,目前多采用Hardy改良经口鼻蝶窦入路和经单鼻孔入路;神经内镜下经蝶手术,可以弥补显微镜不能侧视的不足,它可窥视鞍内和鞍上不同方位的肿瘤和结构,以利于更好地切除肿瘤,保护重要组织结构。神经外科导航技术的应用,使术中精切定位,神经外科手术切除垂体瘤的比例明显提高。 手术方式选择: 一冠切单额开颅额底入路或前纵裂入路垂体腺瘤切除术 开颅垂体瘤手术适应症: 1高度向蝶鞍上方扩展的肿瘤; 2巨型垂体瘤向鞍上发展且蝶鞍不扩大者: 3鞍隔上下的瘤块呈哑铃形生长者: 4鞍上瘤块向前、颅中、后窝生长者; 5鞍上分叶状瘤块。 开颅优点: 1视野好,充分暴露,前达额叶,旁可达动眼神经及海绵窦,下达脚间窝,后可达终板第三脑室; 2在显微镜直视下操作空间大; 3切除肿瘤完全; 4保护颅底大血管、视神经及丘脑下部、垂体柄等重要结构,最大限度减少了盲区;5尤适合肿瘤明显向鞍上及鞍外生长者。 开颅垂体瘤手术缺点: 手术创伤大,出血较多,恢复较慢并且容易损伤视交叉、颈内动脉等结构。 二经蝶入路显微镜或内镜下垂体腺瘤切除: 经蝶垂体瘤手术适应症: 1无明显鞍上扩展的内分泌腺瘤; 2向蝶窦发展,视力视野正常者; 3侵袭海绵窦无视力视野改变; 4向鞍上发展,蝶鞍和鞍隔孔扩大,但无束腰征,鞍上肿块严格位于中线,左右对称。 经蝶垂体瘤手术禁忌: 鼻窦炎,甲介型,气化过度,束腰征,鞍上T较大,视力视野受损严重。 经蝶显微镜下手术与内镜下手术比较: 显微镜:视野逐渐变小,稳定,可控性强。 内镜:全景视野,副损伤小,全切率高,复发率低,术后反应小。 经蝶手术的优点: 手术创伤小,出血少,恢复快,住院花费低,术后反应轻。 经蝶手术的缺点: 鼻漏,二类手术,非直视下手术,存在盲目性,出血风险。 对于巨大垂体腺瘤,不能一次切除,需分次手术,选择: 1、先经蝶手术,几个月后待上方残留肿瘤下落,再次经蝶手术 2、先经蝶手术,择期再次开颅手术 3、先开颅手术,择期再此经蝶手术 此次汇报两例巨大垂体腺瘤,选择第一种手术方式,有幸达到近全切
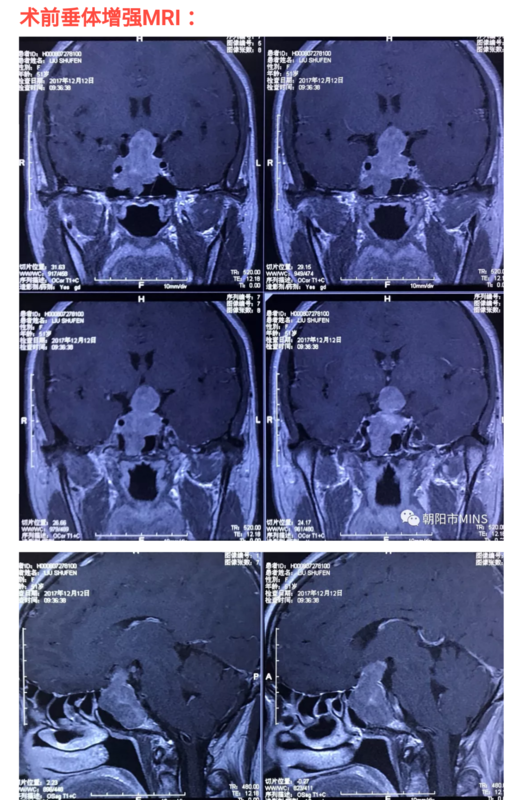 范广明 主任医师 朝阳市中心医院 神经外科3177人已读
范广明 主任医师 朝阳市中心医院 神经外科3177人已读 - 精选 脊柱神经外科典型病例介绍-颈椎篇(范医生原创)
脊柱外科手术始于20世纪初,早在1905年,神经外科之父Cushing报道了第一例髓内肿瘤手术;1909,神外前驱Openheim报道一例L5S1椎间盘切除术,之后各种脊柱手术治疗及各种入路方法相继报道,脊柱手术逐渐得以开展;1977年,神经外科医生Yasargil将显微镜引入椎间盘切除手术,1997年,神经外科医生Kevin Foley提出内镜下间盘摘除概念,引入管状牵开系统和内窥镜。1973年和CT和MRI的出现给脊柱脊髓外科带来里程碑式的发展,1983年Denis提出“脊柱三柱理论”成为指导脊柱外科的力学基础,在此基础上,随着工程学与材料学发展和结合,手术器械的革新,椎弓根螺钉、椎体钢板、后关节螺钉、AO肽片、人工间盘等得到了推广和应用,神经脊柱外科得到了迅速的发展。美国神经外科医师协会(AANS)对神经外科的定义:诊断和治疗中枢。周围及自主神经系统及支撑结构的医学,所谓的支撑结构主要指脊柱。美国注册神经外科医师3700名,70%从事脊柱神经外科工作,欧美大的神经外科中心脊柱脊髓手术量占50-70%,其中大部分为脊柱退变性的手术。中国医师协会神经外科分会(CCNS)也明确规定:脊柱脊髓疾病诊治属于神经外科执业范畴,脊柱神经外科是神经外科的一个重要分支。我国由于神经外科起步较晚,长期以来神经外科医生主要致力于脑部手术,脊柱外科疾病治疗大部分由骨科医生承担,随着神经外科水平的迅速提高,神经外科逐渐和国际接轨,神经外科有显微镜和内镜下操作的得天独厚的优势,微创理念贯穿手术始终,更加注重脊髓神经功能的保护和恢复,更能减少术中脊髓损伤,神经脊柱外科正在逐渐兴起。我院神经外二科脊柱脊柱亚专业每年成功开展数十例脊柱脊髓手术,现将开展的部分颈椎手术,分享给大家。病例1:寰枕畸形-寰枕畸形减压术;患者李某,40岁女性,头晕伴面部无汗入院,颈椎磁共振:寰枕畸形,颈6-7椎间盘突出,椎管狭窄,脊髓空洞。患者先行环枕畸形减压术,手术顺利,术后恢复良好,颈椎病择期处理。病例2:颈2椎管内血管畸形出-病灶清除椎板一期成形术患者赵某,男性,78岁,突发双下肢笨拙无力伴排尿不能3天由建平县医院转入,外院磁共振诊断为颈1-3病变,讨论,由于患者高龄,突发发病,考虑椎管内肿瘤可能小,但患者颈部不适症状3年,不除外颈椎管内良性肿瘤卒中,决定复查颈椎MRI,证实为颈1-3硬脊膜外血肿,科室内再次组织讨论,患者高龄男性,没有高血压病史,颈椎管内出血实属罕见,考虑血管畸形出血可能大,由于病变位置较高,靠近生命中枢脑干,一旦出现问题,可能危及生命,时间就是生命,科室决定急诊手术。患者行后正中入路椎板内病变切除术,行颈1-4水平后正中直切口,逐层切开沿中线进入达棘突,分离椎旁肌后牵开器牵开,显露颈1后弓、颈2和颈3棘突、颈4部分棘突,铣刀铣下颈2和3棘突椎板,见颈2-3椎弓水平片状病灶,局部呈暗红色陈旧血,质地软,清除血肿见硬脊膜表面畸形血管团与硬脊膜表面血管相连,显微镜下切除术血管团,硬膜电凝止血,见硬脊膜呈黄色变,张力高,打开硬脊膜探查,见硬脊膜下无出血,脊髓肿胀明显,给予减张缝合硬脊膜,椎板复位,钛片钛钉固定,可吸收线逐层缝合,术中出血约50ml,未输血。术后3天患者带颈托下地活动,术后9天患者出院,双下肢笨拙无力症状完全消失。病例3:颈6椎管内神经鞘瘤-肿瘤切除椎管一期成形术患者辛某,41岁男性,主因左上肢麻木疼痛一年入院,既往听神经瘤手术史,颈椎磁共振示颈椎管内占位,病例讨论:结合患者既往听神经病史,考虑患者颈椎占位为神经纤维瘤病可能大,该患为颈椎管内占位,脊髓受压明显,手术难度大,存在一定风险。手术:后正中入路,牵开椎旁肌,显露椎板,铣刀铣下后路椎板,显微镜下打开硬膜,见肿瘤位于颈6椎体水平,偏左侧,硬膜下,脊髓外,与神经根相连,脊髓严重受压移位,显微镜下完整切除肿瘤送病理检查,显微镜下严密不漏水缝合硬脊膜,椎板复位,钛片固定,术后直接回普通病房,复查磁共振示肿瘤全切、椎管狭窄消失,复查颈椎三维CT示椎板复位良好。经治疗,患者原肢体麻木疼痛症状消失。病例4:颈7椎管内神经鞘瘤-肿瘤切除椎管一期成形术患者杨某,49岁女性,主因右上肢麻木疼痛半年入院,颈椎磁共振:颈7椎管内占位,偏右侧,脊髓受压左侧移位。手术:后正中入路,牵开椎旁肌,显露椎板,铣刀铣下后路椎板,显微镜下打开硬膜,见肿瘤位于颈7椎体水平偏右侧,硬膜下,脊髓外,与神经根相连,脊髓严重受压移位,显微镜下完整切除肿瘤送病理检查,显微镜下严密不漏水缝合硬脊膜,椎板复位,钛片固定,复查磁共振示肿瘤全切、椎管狭窄消失,复查颈椎三维CT示椎板复位良好。经治疗,患者原肢体麻木疼痛症状消失。病例5:颈6-7椎管内血管脂肪瘤卒中-肿瘤切除椎管一期成形术患者田某,50岁女性,突发四肢麻木伴步态不稳4天,以脊髓病变性质待查入住我院神经内科,入院后下肢无力进行性加重,肌力二级,不能下地行走,查磁共振平扫提示颈6-7水平椎管内硬脊膜外血肿,合并颈椎间盘突出,继发椎管狭窄,患者转入我科,科室讨论后考虑血管畸形出血或肿瘤卒中可能大,急诊行后正中入路椎管内病变切除术,铣开颈6-7和胸1椎板,清除硬脊膜外血肿后见颈67水平硬脊膜外肿瘤性病变,色黄,质地偏软,血管丰富,成功全切肿瘤,椎板复位,钛片钛钉固定,术后给予颈托外固定,术后患者下肢肌力迅速恢复,复查磁共振示椎管内病变消失,椎管狭窄消失,查颈椎三维CT示颈6、7及胸1椎板复位良好,术后病理为血管脂肪瘤卒中,出院时患者可无需搀扶下地行走。病例6:颈椎脊髓空洞症-空洞T管腹腔分流术患者26岁男性,为胸椎肿瘤合并脊髓空洞患者,半年前检查发现胸椎肿瘤合并脊髓空洞,半年前行胸椎肿瘤切除术,肿瘤切除满意,由于脊髓空洞与肿瘤有一定关联性,正常情况下切除肿瘤,脊髓空洞可以一定程度缓解,故当时脊髓空洞未处理,给予动态观察,患者半年来逐渐出现双上肢肌肉萎缩加重,感觉异常,伴呼吸困难,复查脊髓磁共振发现脊髓空洞症未缓解,考虑患者脊髓空洞诊断明确,有明确手术指征,由于患者曾行椎管内手术,考虑可能存在蛛网膜粘连,选择常规处理方式-脊髓空洞蛛网膜下腔分流效果欠佳,故选择脊髓空洞-腹腔分流术,手术在全麻下进行,患者侧卧位,后正中纵入路长6.0cm(胸1-2棘突为中心),牵开椎旁肌,显露椎板,铣下胸1-2后路椎板,显微镜下纵行切开硬膜,沿后正中沟切开脊髓,可见脊髓空洞,无色透明脑脊液流出,显微镜下放置T型管,椎板复位,钛钉钛片解剖复位,右侧脐旁2.5cm纵切口,通条在胸背部切口和腹部切口间制作皮下隧道,导入T型管腹腔端在直视下送入腹膜腔,缝合胸背部和腹部切口,手术结束。术后复查磁共振脊髓空洞明显好转,患者双上肢肌力和感觉异常明显好转,肌肉萎缩有所恢复,术后一周痊愈出院;病例7:颈椎神经鞘瘤。杨**,28岁男性,主因“发现颈部包块5年,颈部疼痛一个月”入院;查体:左颈部下颌角下方扪及包块,质地硬韧,活动度差,未见神经系统阳性体征。颈椎MRI:颈3-4椎体左侧神经鞘瘤(3.7cm×4cm),肿瘤起源于颈3-4椎间孔,颈部组织受压移位,颈部血管受压前移。显微镜下全切占位,病理为神经鞘瘤,未遗留后遗症,住院7天痊愈出院病例8:颈6-7右侧椎间孔内神经鞘瘤患者袁某,为颈椎管内神经鞘瘤术后患者,10年前于沈阳某医院去除后路椎板,4年前肿瘤复发,于北京某医院再次手术,近半年右上肢疼痛明显,查颈椎磁共振颈6-7椎间孔内神经鞘瘤,术中在不影响稳定性情况下磨钻磨开扩大椎间孔,完整切除肿瘤,术后患者右上肢疼痛症状消失。病例9:颈椎神经鞘瘤。李**,女,68岁,主因“右下肢麻木1个月,右上肢麻木1周,伴呼吸费力”于入院。既往有隐匿性肾炎10年;查体:神清语明,右上肢痛觉过敏,,双上肢腱反射(+++),双Babinski征(+);颈椎MRI:颈1-2水平椎管内占位。镜下手术顺利,全切肿瘤,术后恢复良好,肢体麻木无力缓解。10.高**,男,72岁,主因“双上肢麻木伴胸痛2.5月,加重伴双下肢麻木一周”入院。颈椎磁共振:颈3-胸1占位病变,室管膜瘤卒中伴脊髓空洞;既往高血压病史1年;查体:神清语利,双上肢和右下肢感觉减退,胸骨角痛觉过敏,双侧巴氏征(+);显微镜下手术切除脊髓内肿瘤,病理回报室管膜瘤。术后患者痛觉过敏减轻,痊愈出院。我院神经外二科脊柱脊髓亚专业每年开展数十例脊柱脊髓病变手术,其中脊柱肿瘤显微镜下切除后均椎板复位一期成形,开展了脊髓空洞T形管分流术、椎管内血管畸形切除术、颈椎管狭窄椎板切除减压扩大成形术、腰椎间盘椎间隙入路髓核摘除神经减压术等,均获得满意效果,达到省内领先水平。联系方式:1.地址:朝阳中心医院外科楼18楼2.专家门诊:周五上午门诊2楼12号 范广明3.邮箱:fgm_2000@163.com4.专家咨询平台-好大夫网站5.朝阳市微侵袭神经外科公众号平台
范广明 主任医师 朝阳市中心医院 神经外科3735人已读
问诊记录 查看全部
- 腰间盘突出 医生您好,我前几天腰疼,不厉害,昨天突然特别厉害疼的受不了,... 医生您看怎么治疗啊?去个人那推拿归位能行吗?总交流次数14已给处置建议
- 右侧椎动脉细小 右侧颈内官腔明显狭窄 半个月内出现短暂右侧手脚失灵,流哈喇子!住院14日总交流次数2已给处置建议
- 腔际性脑梗 左侧颈动脉闭塞 说话慢 能否做颈动脉剥脱术总交流次数22已给处置建议
- 脑出血 保守治疗第十五天,目前头会不时疼 3月28日脑出血住院,高血压史。建 片子结果怎样?下一步该怎么做?继续保守治疗?总交流次数13已给处置建议
- 脑出血 目前县医院药物控制 一直头疼 是否必须手术,药物治疗后遗症会不会很严重。总交流次数4已给处置建议
总访问量 1,423,080次
在线服务患者 1,692位
科普文章 20篇



