按疾病推荐专家 查看全部
科普·直播义诊专区 查看全部
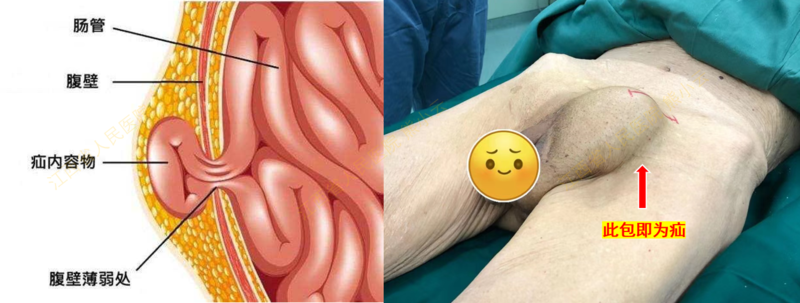
- 精选 疝气手术——当天入院!当天手术!当天出院!!
警惕身上的这个“包”!!!——疝气的日间手术什么是日间手术?中国日间手术合作联盟(CASA)将它定义为“患者在1天(24h)内入院和出院,完成手术或操作”。我院目前已常规开展疝气的日间手术,疝气患者可当日入院,当日手术,最快当日出院!疝,老百姓俗称小肠气或气鼓,医学上是指人体组织或器官一部分离开了原来的部位,通过人体间隙、缺损或薄弱部位进入另一部位,常常表现为在身体的某个部位突起一个包。根据其发生部位不同,分为腹股沟疝、股疝、脐疝、白线疝、切口疝等,按发生年龄又可分为成人疝与儿童疝。腹股沟疝作为最常见的一种疝,是临床常见病、多发病,每年全球有超过2000万例腹股沟疝手术,根据最新版中国《成人腹股沟疝诊断和治疗指南》:成人腹股沟疝只有通过外科手术治疗才能获得痊愈。当拖延治疗并出现急性嵌顿时,随着受压时间延长,肠管出现水肿、渗出和被嵌顿肠管发生血运障碍,若未及时治疗,可导致肠管坏死、穿孔,而发生严重的腹膜炎,甚至危及生命。因此,成人腹股沟疝一经确诊即建议尽早择期手术治疗,目前我院常规开展腹股沟疝的日间手术诊疗,针对不同类型的患者制定相应的个体化治疗方案。对于一般情况较好、无严重合并症的患者建议行腹腔镜微创手术、单孔腹腔镜超微创手术,对于身体条件欠佳、高龄或合并严重心肺疾病等情况的患者,可以选择在“半麻”、局部麻醉下行小切口的开放腹股沟疝修补术。患者术后当日即可下地活动、当日或次日办理出院,术后不吃药、免拆线,3~7天内即可逐步恢复正常的工作生活。儿童腹股沟疝大多为先天性,在所有的出生缺陷中,腹股沟疝的患病率最高。在全球范围内,不同年龄段的儿童腹股沟疝的发病率为0.8%~4.4%,在早产儿中更高达30%。1岁以后,患儿自愈的可能性基本消失,随着年龄增长,疝囊将不断增大,并可发生嵌顿和绞窄的可能性,甚至引起睾丸或卵巢梗塞、萎缩,故应尽早手术治疗。目前我院常规开展儿童腹股沟疝的单孔腹腔镜日间手术,手术切口隐藏于肚脐内,术后瘢痕几乎不可见,作为日间手术可“当日手术,当日出院”!我院自开展日间手术诊疗以来,已取得良好的社会反响、广大病友的一致好评。
 熊小云 主治医师 江西省人民医院 胃肠外科565人已读
熊小云 主治医师 江西省人民医院 胃肠外科565人已读 - 精选 勿以 “疝” 小而不“医”
随着社会老龄化的进展,腹股沟疝的发病率逐年成明显上升趋势。据统计全国每年新发腹股沟疝患者超过30万,随着空气污染的持续,慢性肺病发病率的上升,该数据仍呈现上升趋势。腹股沟疝患者发病缓慢,早期表现为腹股沟区出现一个包块,开始包块较小,仅在患者站立、劳动时出现,平卧或用手压时包块可消失。一般无特殊不适。随着疾病的进展,肿块可逐渐增大,下降至阴囊内,行走不便和影响劳动。由于肠管脱出时伴有疼痛不适,肠管放回腹腔后疼痛立马消失,病程在此阶段仅仅影响生活质量,对生命不构成威胁,导致患者常常忽视对腹股沟疝疾病的治疗,有些年轻患者更是难以启齿,导致对该疾病的忽视,延误治疗。当患者进行劳动或排便等腹内压骤增时,腹腔内肠管短时间内大量进入疝环。短时间内突然出现疝块增大,并伴有明显疼痛。平卧或用手推送包块不能回纳。肿块紧张发硬,且有明显触痛。同时可合并阵发性腹部绞痛、恶心、呕吐、腹胀等,上述症状逐步加重,如不及时处理,终将引起肠管坏死。 肠管嵌顿时间较长,出现肠管坏死2018版腹股沟疝诊疗指南明确注明:成人腹股沟疝为不可自愈性疾病(不会自己长好),一经诊断,及早手术治疗。笔者居于以下理由建议患者早期手术治疗一、居于权威指南指出成人腹股沟疝为不可自愈性疾病,非手术治疗不能治愈,对于患者随着年龄的增加,身体只能是越来越差,基础疾病只能是越来越多,手术风险只能是越来越高。为何不在风险较小的时候治疗,还要等着自己身体条件较差的时候来挑战自己?挑战医生?二、居于手术风险考虑,择期手术医生会将手术风险降至最低,急诊手术则无法做好充足的准备工作,手术风险可想而知。三、居于经济方面考虑,择期手术手术恢复较快,术后住院时间1-3天,费用基本可预测,急诊手术(如果要行肠切除手术),住院时间7-10天,甚至更长,费用可想而知。四、居于手术创伤方面考虑,患者在未出现肠管嵌顿时,行手术治疗,对于无基础疾病(平时身体较好)患者可行全麻下腹腔镜疝修补手术(手术创伤小,术后恢复快,慢性疼痛及术后不适感发生率低,尤其对性生活影响较小)术;对于有基础疾病患者(平时身体不太好)患者可行硬膜外麻醉(半身麻醉)、静脉基础麻醉(类似无痛肠镜)下行传统腹股沟疝无张力修补术(开刀手术);对于基础疾病较严重患者,可请相关科室联合控制基础疾病,做好充足的术前准备工作,必要时在可行局麻下行疝修补手术。由于手术时间较短、创伤较小,整体手术风险可控。由于嵌顿疝患者多为老年人,一旦发生肠管嵌顿坏死则,手术风险增大(可能手术要切除肠管、手术时间延长、手术创伤增大),麻醉风险增高(不能做局麻),如果合并严重基础疾病,则手术后出现心、脑、肺疾病加重,甚至导致人财两空。综合上述考虑,笔者建议腹股沟疝患者早期诊断,早期治疗,勿以 “疝” 小而不“医”。
杨勇 副主任医师 江西省人民医院 甲状腺头颈外科1553人已读 - 精选 保乳术——早期乳腺癌患者的最优选择
(作者:杨勇,血管乳腺外科,电话:0791-86891560、1780)2015年11月09日上午乳腺外科来了一个特殊的病人,患者彭XX,女,43岁,因发现左侧乳腺肿块半年余于收入乳腺外科。患者抑郁寡欢,心情焦虑,情绪低落。入院后完善乳腺彩超检查提示:左乳外上象限低回声团,BIRADS分级4b级别,考虑乳腺癌可能。心电图,胸片,血生化检查未见明显异常。姚武主任医师与病人做了详细体检后,并结合患者的具体情况,为患者精心制定了精准的个体化治疗方案——保乳术。据乳腺外科姚武主任介绍:乳房对于女性来说,不仅是一个哺乳器官,更是女性形态美的表现;然而乳腺癌的发病率高居女性恶性肿瘤的第二位,严重未还患者身心健康。既要保留住女性自信象征的乳房,又要确实地切除肿瘤,减少转移和复发,这个问题是乳腺外科医生一直在思考和探索的。目前国内外专家对乳腺癌的认识已经达成一致观点,认为乳腺癌是一种全身性疾病,早期乳腺癌手术切除范围的大小,对患者预后影响不大,现代肿瘤治疗的原则是在根治的同时注重保存和改善患者的生存质量(功能与外形),反映在乳腺癌的治疗上,就是手术切除范围趋向缩小。早期乳腺癌保乳术和放、化疗的综合治疗无论在局部和区域控制率方面,还是在长期生存率方面,均与根治术或改良根治术相同,保乳术及术后综合治疗已成为治疗早期乳腺癌的主要方法之一。与患者详细介绍保乳术及术后综合治疗已成为治疗早期乳腺癌的主要方法之一后,患者终于消除了心中的忧虑,看到了一丝希望。手术结束后,姚武主任医师完全知不疲惫,又给全科的医师、护士、研究生、住院医师规范化培训学员、实习生讲了一堂生动的关于乳腺癌手术治疗的教学课。姚武主任介绍:乳腺癌手术发展史经历了由大到小的演变过程,完成了从扩大根治术(切除乳腺、胸大肌、胸小肌、、胸肌间淋巴结、腋窝淋巴结及周边脂肪组织)→保留胸大肌和(或)胸小肌的改良根治术→乳腺癌根治术+腋窝淋巴结清扫→局部切除+前哨淋巴结活检术等术式转变。有关专家发现,随着手术范围的扩大,患者术后生存率并无明显改善,同时以手术为主的综合治疗却可使乳腺癌患者的生存率明显提高。于是,保乳手术应运而生,乳腺癌的外科治疗进入保乳手术时代。过去,无论是乳腺癌治疗的经典术式,还是扩大根治术和改良根治术,在治疗乳腺癌的同时,都是以切除乳房为沉重代价的。术后在女性胸口留下长长的、丑陋的疤痕(患者或者不得不在根治术后,重新选择再接受一次乳房重建术),这永远的伤痛使不少女性患者感到丧失了做女人的尊严和自信,有的甚至感到无颜见人。此外,大范围的乳房切除及腋下淋巴结清扫,不可避免地带来了较多的手术并发症,常见的有:术后疤痕组织形成,限制了上肢活动的范围;上肢的淋巴回流循环障碍,导致上肢肿胀;由于手术切口较长及皮下广泛游离,导致术后皮下积液或皮肤坏死等。保乳手术则具有创伤小、痛苦小的特点,它在保留乳房外形完整性的同时,又兼顾了术后的功能恢复,配合术后综合治疗,疗效可以和乳癌根治术相媲美。随着精准医疗时代的到来,保乳手术也不是放之四海皆可用的手术方式,也具有自己独立的手术适应症的禁忌症。手术适应症包括:1、肿瘤最大直径≤75px;2、钼靶X线提示乳房无广泛沙粒样钙化3、单发肿瘤,无皮肤和胸壁受累征象;4、肿瘤距乳晕≥50px;5、肿瘤/乳房比例适当,估计保留乳房术后能保持较好外形;5、局部晚期癌治疗后降至Ⅰ、Ⅱ期者;6、患者有保乳要求。手术禁忌症:1、病灶大于100px,边界不清楚者;2、腋窝淋巴结明显肿大或临床上考虑有淋巴结转移者;3、病灶为多发者;4、不能保证可获得有效、充分的放疗者;乳腺区域既往有放疗史者;5、患有胶原血管性疾病者;6、乳房较小,但肿瘤较大,术后不能保持乳房外形者;7、不愿接受保乳手术治疗者;8、因为早、中期妊娠者是放疗的绝对禁忌症,所以不宜行保乳手术,但晚期妊娠者可实行保乳手术,待分娩后再行放疗,癌瘤位于乳头、乳晕者。随着肿瘤放疗、化疗、内分泌治疗和靶向治疗的发展,目前国内专家均一致认为保乳手术适应症应适量放宽。保乳手术相对于改良根治术,有其无可比拟的优点:(1)保留大部分乳房可以提高生活质量,改善患侧上肢功能,减少手术合并症。(2)可以获得与改良根治术的"传统"方法相同的长期生存率。(3)保留乳房治疗后,患侧乳腺内的复发率与"传统"手术基本持平。(4)保留乳房治疗后患侧乳腺内如出现复发后,还可进行补救性全乳切除仍可以取得与一般改良根治术相近的生存率。在中国北京、上海、广州、江浙已约70%患者选择保乳手术,在经济条件前发达的江西在目前和未来相当长的一段时期内,乳腺癌的治疗将出现几种手术方式并存、治愈与生活质量兼顾的个体化综合治疗模式。手术仍可能普遍以改良根治术为主,但随着早期诊断技术的发展,保乳术将逐步取代改良根治术成为主要术式。加之前哨淋巴结活检的临床应用可避免一些不必要的腋窝清扫。总之保乳术、前哨淋巴结活检、化疗、放疗、内分泌治疗、靶向治疗的应用将使乳腺癌治疗更加合理化、个体化。网址链接:http://ww.jxsrmyy.cn/article/baike/2016/0426/6571.html
杨勇 副主任医师 江西省人民医院 甲状腺头颈外科3598人已读





