科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 技术创新:经脐单孔腹腔镜辅助短肌鞘斜形吻合术治疗先天性巨结肠
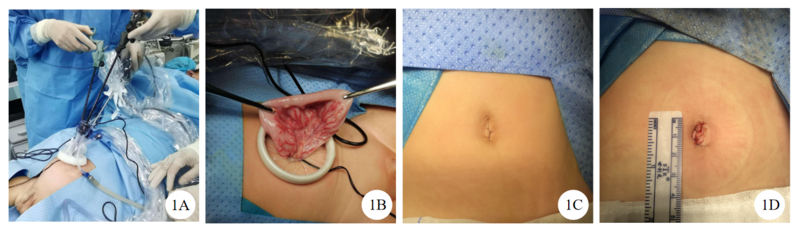
先天性巨结肠症(Hirschsprung’sdisease,HSCR),是一种常见的肠神经元发育障碍性疾病,需要手术切除无神经节细胞的肠管及移行段肠管。腹腔镜Soave手术自1995年以来不断的发展和进步,2010年Muensterer等报道了经脐单切口腹腔镜辅助巨结肠手术(Single-incisionlaparoscopicendorectalpull-through,SILEP),此后有学者运用该方法用于HSCR根治术亦取得良好的治疗效果。经脐单孔腹腔镜手术技术(Transumbilicallaparoendoscopicsinglesitesurgery,TU-LESS),指单孔道多入路手术,与经脐单切口多入路不同,目前少有文献报道TU-LESS辅助短肌鞘斜形吻合术应用于HSCR根治。常规Soave术式保留了长段直肠肌鞘,存在肌鞘感染及吻合口狭窄、小肠结肠炎的风险。本中心从微创技术应用的改进以及吻合口的设计两个方面进行了改良,自2016年起开始采用TU-LESS辅助短肌鞘斜型吻合术治疗HSCR,取得良好的效果。对于先天性巨结肠手术治疗,相对于常规腹腔镜手术,TU-LESS优点有,①与开放手术有类似效果,TU-LESS可将肠管自脐部通道拖出,在腹腔外完成肠管的活检,病变肠管的游离,特别是对于肠管病变范围广,需要行结肠次全切HSCR患儿,常规腹腔镜操作难度大,手术时间长,容易造成肠管卡压及扭转,TU-LESS可在腹腔外直视下离断横结肠,处理系膜,再做deloyers反转结肠,能节省手术时间的同时又保证拖出肠管不扭转;②对于肠管粗大、肥厚、合并巨大粪石的病例,无需中转开放手术,只要稍加将脐部切口延长即可,兼具腔镜手术与开放手术的优点;③手术切口隐匿于脐部,不超过脐环,术后达到近乎无瘢痕的美容效果。有研究曾对比过CLS、TU-LESS及机器人手术治疗HSCR三者手术瘢痕情况,发现TU-LESS术后美观效果最好。结合笔者团队的经验,TU-LESS手术较常碰到的困难是①单孔腹腔镜孔道小,一般需要进入3个器械,器械操作困难,需要助手和主刀配合娴熟,腹腔镜下主要是盆腔操作,对于年龄大的患儿,特别是先天性巨结肠同源病的患儿,盆腔较深,远端肠管粗大,肠管游离困难,必要时可增加一个操作孔,类似于杂交经脐单孔腹腔镜手术;②结肠脾曲和结肠肝区有结肠侧韧带附着,难以经脐拖出腹腔外,特别是结肠脾曲,位置较深,这种情况往往是需要行结肠次全切时候,我们的经验是,从乙状结肠处逐渐向近端肠管游离系膜,边游离边拖出肠管,离断肠管系膜的时候往往侧韧带也打开了;③脐部重建的问题,重建的脐部应该缝合整齐,呈内陷状态,且避免术后脐疝发生。我们的经验是,首先对称间断缝合腹膜及肌层,一般需要4到6针,脐部的皮下筋膜层,缝合时需注意,缝合较厚牵连皮肤,则造成脐部皮肤凸起,影响美观,筋膜较薄时,可以直接皮肤、筋膜一起缝合,可以首先悬吊脐正中,缝合时不易漏针,间断整齐,针距2-3mm。本中心每年行HSCR根治术约70~80例,2000年开始行CLS,到2014年已经积累了大量手术经验。2016年开始行TU-LESS,经过单孔腹腔镜操作的练习及前期积累大量腹腔镜下巨结肠根治的经验,到2017年笔者团队已经熟练掌握TU-LESS。入组的病例均属于手术成熟的阶段,故可以最大限度避免因学习曲线造成的两组病例的干扰。经典的Soave术式为直肠粘膜剥离,保留腹膜反折以下的长肌鞘,在直肠粘膜和直肠纵肌之间操作,远离直肠固有筋膜和骶前筋膜能保护肛门内、外括约肌、泌尿生殖系统以及盆腔神经血管神经丛不受损伤。然而残留的长段肌鞘无正常的神经节细胞支配,没有正常排便生理反射,容易引起痉挛缩窄,并对拖下的肠管形成压迫导致出口梗阻,从而引发术后便秘梗阻症状,大便排泄不畅,细菌移位,容易造成小肠结肠炎、便秘复发。故有报道,当出现梗阻症状保守治疗不能改善,则需要再次手术处理,切除肌鞘,才能够取得较好的手术效果[16,17]。此后便有学者对传统的Soave术式保留的长肌鞘进行各种改良,包括将长肌鞘向肛门外拖出,“V”型切除肌鞘后壁,缓解肌鞘痉挛造成的卡压、梗阻,或是将长肌鞘变为短肌鞘,如刘远梅[18,19]等采取逐层梯度切除直肠肌鞘、后壁肌鞘全切、长肌鞘分离短肌鞘吻合等技术以缩短残留的肌鞘,也有学者在腹腔镜下游离直肠前壁至腹膜反折以下2-3cm,后壁在骶尾关节附近,保留的肌鞘即为斜型的短肌鞘[20],均取得良好的手术效果。总的来说,在精细手术不损伤盆底神经及肛门内、外括约肌的前提下,保留短肌鞘并不会造成污粪、失禁的发生,而且能降低术后肛门括约肌痉挛、小肠结肠炎、肌鞘感染、便秘复发的发生率。但短肌鞘应保留的最佳长度并没有统一标准,选择带有较强的主观因素。本研究提出的斜型吻合的方法也是在Soave术式的一种改良,在行直肠粘膜分离时,首先定位标记,后壁距齿状线0.5cm,前壁距齿状线1.5cm,两侧壁距此状线约1.0cm,沿着标记点完成直肠粘膜的整圈游离,这样使得残留的直肠粘膜吻合面即为前高、后低的斜面,斜面吻合的优点在于,在部分年龄小的患儿中,由于拖出肛管的口径与残留的粘膜口径并不一致,吻合困难,容易导致吻合口狭窄、吻合口瘘发生,斜面吻合扩大了吻合口径,使得拖出肠管与直肠粘膜的吻合更均匀。保留肌鞘的经验为,在残留粘膜的近端,保留大约1cm长度的肌鞘,其余的肌鞘均切除,这样保留的短肌鞘后壁距齿状线约1.0cm,前壁距齿状线约2.5cm(图2)。本研究TU-LESS组的术后吻合口狭窄、小肠结肠炎的发生率低于CLS组,TU-LESS组术后需要扩肛的时间和频率明显少于CLS组。可见保留短肌鞘结合斜型吻合术,能有效改善术后吻合口狭窄、小肠结肠炎的发生,且不增加并发症的发生率。图1经脐单孔腹腔镜巨结肠根治术Fig1.Single-porttransumbilicallaparoscopic-assistedModifiedtransanalSoavepull-throughprocedureforHirschspung‘sdiseaseA.经脐单孔腹腔镜器械操作外观;B.将病变肠管经脐部通道拖出腹腔外操作;C.手术前脐部外观;D.手术后脐部外观图2保留短肌鞘斜型吻合术示意图Fig2.TU-LESSithobliquemucosectomyandanastomosisandashortsplitmuscularcuff2A.正面观;2B.侧面观
 李伟 副主任医师 广西医科大学第一附属医院 小儿外科33人已读
李伟 副主任医师 广西医科大学第一附属医院 小儿外科33人已读 - 精选 先天性巨结肠术后便秘怎么办
 王从军 主治医师 广西医科大学第一附属医院 小儿外科1839人已观看
王从军 主治医师 广西医科大学第一附属医院 小儿外科1839人已观看 - 精选 产前宝宝肾积水诊断治疗和随访
小儿先天性肾积水是产前筛查发现的最常见的先天畸形之一, 准妈妈们如果在产检时发现胎儿有肾积水的情况,就要引起高度重视,听取医生意见,定期随访监测肾积水的变化程度。积极进行干预治疗,让宝宝健康快乐地成长。肾积水是怎么回事我们肾脏的形状就像一颗扁豆,由肾实质和集合系统等结构构成,集合系统主要由几个肾小盏汇合成肾大盏,肾大盏最终汇合成肾盂,肾盂逐渐变细和输尿管相连。肾皮质和肾锥体负责产生尿液,肾小盏、肾大盏、肾盂负责运输,尿液产生后会经过肾小盏、肾大盏、肾盂进入输尿管,流入膀胱经尿道排出。尿液一路经过的各处驿站,就是医生常说的泌尿系统。如果沿途有任何一处设了“关卡”,尿液不能顺利的排出,就会在肾脏的集合系统淤积。尿液越多肾脏就撑得越大,肾脏就会变薄,做彩超检查就会发现肾脏积水。肾积水发生的原因是什么肾积水又分为生理性肾积水和病理性肾积水两种类型。生理性肾积水占整个肾积水的60%,这一类肾积水就是因为在胎儿期肾脏发育还不够完善,对尿液的浓缩能力还不够,在妊娠过程中,他的尿流量是产后尿流量4倍到8倍,这样就会引起肾积水,这一类的肾积水往往不需要任何干预就可以痊愈了。此外,还有40%的肾积水属于病理性肾积水,这一类肾积水有确切的病理因素所导致,其中90%是因为肾盂跟输尿管交界部狭窄引起的,这一些病理性肾积水在出生之后经过手术,绝大部分都能够治愈。如何监测胎儿肾积水胎儿肾积水的监测过程主要依赖于彩超检查,产妇在整个怀孕过程中,只需要放松心情,定期、按期地去产科进行产前的超声检查。如果在产检过程中,发现胎儿肾盂扩张得越来越大,肾皮质越来越薄,就说明肾积水越来越重了,就要及时到小儿外科就诊,寻求治疗方法。超声检查对胎儿是否安全超声检查是通过声波在体内的传播,到达不同界面反射回来的不同信号,形成不同的图像,从而鉴定出正常的组织和有病变的组织,这种检查是属于无损伤、无辐射、无痛苦的非侵入性的检查,而且它对肾积水的检查非常敏感,在胎儿16周到18周的时候,超声检查都可能发现出有病变的地方,在胎儿28周的时候,这个检查最为敏感。腹腔镜手术治疗肾积水随着医疗器械腹腔镜技术的精细程度越来越高,两个月以上的孩子都可以考虑进行腹腔镜的微创治疗,年龄稍大的孩子可以采用机器人辅助腹腔镜进行肾盂手术。腹腔镜微创手术就是在患者的肚皮上做三个3mm或者5mm的小切口,然后把操作器械和腹腔镜镜头置入腹腔,通过腹腔镜头将腹腔内手术操作画面传输至显示器,通过运用特殊的操作器械完成患儿肾盂输尿管连接处病变切除、输尿管支架植入、肾盂输尿管吻合等一系列精细步骤。
陈超 主任医师 广西医科大学第一附属医院 小儿外科1567人已读
问诊记录 查看全部
- 肝占位 李医生你好!我想问一下上个月22号在你医院打了青莓素,这个月... 无无总交流次数31已给处置建议
- 宝宝时不时便秘做造影结果显示乙状结肠冗长 医生您好!我们家孩子这两天有点感冒咳嗽,给她吃了药,比如小儿... 请问医生,娃吃这些感冒药的期间能吃聚乙二醇吗?总交流次数8已给处置建议
- 附睾头囊肿 李医生,你好。复查后睾头又长了囊肿,碰到睾丸就有点痛,已经痛... 如何控制病情?总交流次数36已给处置建议
- 直肠阴道瘘 李医生,您好!由于离医院比较远,因此想先问一些复诊李后续治疗... 如果没有康复,何时适合再次手术?总交流次数3已给处置建议
- 双侧肾积水,双侧肾盂输尿管交接处梗阻 胎儿期就查出左肾中度积水,胎儿期一直复查没减少,出生后发现右... 基于现在情况是继续观察,还是要急需处理(进行二次手术),特别是尿酸尿素一直高肾功一直损伤。总交流次数22已给处置建议
总访问量 1,481,435次
在线服务患者 6,085位
科普文章 28篇










