医院介绍 查看全部
科普·直播义诊专区 查看全部
- 精选 ICL手术过程
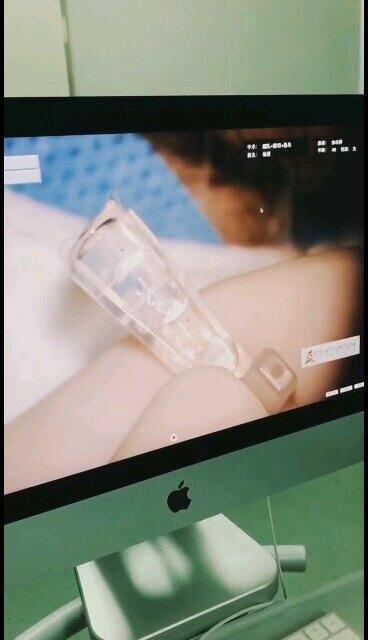 欧阳朝祜 副主任医师 医生集团-上海 眼科861人已观看
欧阳朝祜 副主任医师 医生集团-上海 眼科861人已观看 - 精选 PCO对IOL植入术后的影响和应对
后发性白内障后发性白内障(posterior capsular opacification, PCO) 是指白内障术后有或无人工晶体( IOL ) 植入术后晶状体后囊再次发生混浊,发生于白内障手术后几个月至几年,是目前白内障手术后最常见的并发症之一 , 亦是白内障术后视力下降的主要原因。PCO的细胞学基础PCO由白内障术后晶状体囊袋内残留的或新生的晶状体上皮细胞 (lens epithelial cells, LEC)增生和移行引起, 而由新生 LEC增生引起者更为常见 。PCO的类型PCO有两种形式:纤维化型和再生型(串珠样型)有时还会发现两者的组合。纤维化型:由晶状体上皮细胞向间充质细胞转殖和迁移引起的,后囊产生皱褶和皱纹;再生型:由位于晶状体赤道区域的晶状体上皮引起的晶状体纤维再生,形成珍珠样(Elschnig)小体及Soemmering环;PCO机制研究白内障手术后存在较高的PCO发生风险基于一项纳入了49项研究的荟萃分析结果显示:在白内障手术1年、3年和5年后,晶状体后囊浑浊(PCO)的发生率逐年上升,分别达到了11.8%、20.7% 和28.4%。术后1年PCO的发生率为11.8%术后3年PCO的发生率为20.7%术后5年PCO的发生率为28.4%PCO会损伤视功能PCO严重影响患者视觉,具体表现在:视力下降;对比敏感度降低;产生眩光障碍。术后PCO是造成视力损伤的重要原因对于英国和爱尔兰10,206名(18,689只眼)施行晶体摘除术的患者平均随访8.9年后,研究结果显示:在术后PCO患者中,有22.9%的患者发生视力损伤(CDVA损失2行以上)。同时,PCO也是造成视力损伤最为重要的原因。眩光障碍与PCO程度成正相关关系在裂隙灯下观察,采用线性回归分析确定眩光评分与PCO之间的关系,两者相关性显著(相关系数为0.72,p<0.00001)。PCO患者夜间眩光障碍严重PCO面积扩大可导致视力丧失,PCO程度越高,眩光障碍越严重。A:PCO严重程度B:通过标本捕捉的真实场景图片C:以夜间交通场景为例,利用3.0mm的车灯模拟迎面而来的车流D:以夜间交通场景为例,利用5.0mm的车灯模拟迎面而来的车流眩光会降低夜间驾驶性能评分PCO患者眩光障碍会影响夜间驾驶的视野,从而增加事故发生率。PCO发生的危险因素1.患者因素年龄:年龄较小的先天性白内障患者,发病率100%全身疾病:糖尿病、强直性肌营养不良、消化性溃疡眼部因素:葡萄膜炎:后囊混浊的患病率为96% 色素性视网膜炎、青光眼、干眼症、AMD 外伤:外伤性白内障解剖生理:囊膜的厚度、高度近视2. 手术因素 是否联合前后节手术 撕囊的大小、位置、是否居中?晶体是否植入囊袋内 后囊本身有纤维化3. 晶体因素 晶体的材质、单焦or多焦 直角方边设计4. 术后抗炎药物的使用YAG激光是唯一有效治疗PCO的方法,但会有并发症风险目前,PCO唯一有效的治疗方法是YAG激光后囊切开术,即在发生混浊的后囊膜制造一个中心开口以清除视轴附近混浊囊膜,恢复患者视力YAG激光手术增加并发症风险,如视网膜脱离,青光眼,黄斑囊样水肿。儿童患者不能配合治疗。Nd:YAG激光治疗对有效晶体位置的影响YAG激光术后有效晶体位置发生改变一项研究将发生了PCO的30眼(30人)在YAG激光术后1个月测量前房深度和验光,发现术后病人前房深度变浅,发生近视漂移。另一项研究中将18只发生了PCO并行YAG激光治疗的眼术前及术后1小时查IOL倾斜,发现YAG激光手术会增加人工晶体倾斜度数。IOL平均倾斜度YAG激光术前为2.896±2.286°YAG激光术后1小时为4.702±2.991°YAG激光治疗会带来额外的花费YAG激光手术及其并发症会带来额外的费用负担。PCO发生率越低越好发生PCO后进行YAG激光治疗增加并发症风险,带来额外的经济负担,亦影响有效晶体位置。预防PCO的手术应对措施前囊抛光不能减少MIOL术后PCO的发生一项纳入130只眼的回顾性研究,ACP组(70眼),非ACP组(60眼),植入SBL-3和Zeiss 839mp晶体,随访至少3年。MIOL超声乳化后,抛光前囊对降低Nd:YAG激光囊切开术率无明显作用。Patients with implantation of diffractive MIOL (AT LISA tri 839MP) had a high probability of requiring Nd: YAG laser capsulotomy.囊袋张力环可以减少术后PCO的发生一项荟萃研究:共纳入8项研究,379例病例和333例对照。囊袋张力环组和对照组的Nd:YAG激光后囊切开术率(OR = 0.241,95%CI:0.145,0.400 I2= 42.1%)有统计学意义的差异,表明张力环降低了Nd :YAG激光后囊切开术率。对连续数据的进一步研究还表明,使用囊袋张力环与较低的后囊混浊评分有关(SMD = -1.402,95%CI:-2.448,-0.355 I2= 95.0%)。飞秒激光可降低PCO的发生一项回顾性研究共纳入了165眼,FLACS组74眼,进行标准双手微切口白内障手术(B-MICS组)91眼作为对照组。随访期为18±2个月。FLACS中的PCO评分(0.050±0.081)低于B-MICS(0.122±0.239),差异有统计学意义(p = 0.03)。对于FLACS,在71例(6.8%)中有5例发生了PCO,在B-MICS的91例(29.7%)中有27例发生了PCO。归因于术后囊袋居中性,具有更好的IOL重叠,炎症因子的减少。撕囊的方式、撕囊的大小及位置对PCO的影响改进囊膜处理方式:前囊膜连续环形撕囊术被证明可以将IOL稳定地固定在囊袋内,并且撕囊口光滑连续,较开罐式锯齿状边缘少,可降低LEC增生的活跃性。后囊膜连续环形撕囊术应用于严重的PCO患者,可去除LEC增生移行的支架。控制适当的撕囊口大小与部位:理想的撕囊口大小应使截囊边缘距离IOL光学部边缘0.2~0.5mm,使其全部覆盖在IOL光学部,形成封闭的囊袋。由于大部分后囊膜混浊是由赤道部LEC产生的,因此撕囊位置要选择中央,且尽量位于视神经对应的位置上。预防PCO的人工晶体应对措施PCO的预防Apple等认为有6个因素可以减少PCO的发生,其中3个与人工晶状体有关:1.良好的生物相容性,减少刺激细胞增生的机会;2.与后囊膜尽可能大的接触面,减少细胞增殖的空间;3.人工晶状体的直角边缘设计,形成机械屏障抑制LECs的移行,被认为是预防PCO的最安全有效的方法。疏水性材料PCO手术率低于亲水性材料一项基于8项研究的合并分析结果表明:植入疏水性材料的患者行后囊膜切开术比例更低。长期作用:植入疏水性材料的患者长期激光治疗率更低基于一项纳入了13项研究的荟萃分析结果显示,白内障手术植入人工晶体后三年,植入疏水性材料人工晶体的患者PCO激光治疗率更低。使用疏水性材料的PCO评分显著优于亲水性材料一项基于8项研究的合并分析中,2项研究具有完整的主观PCO评分数据,2两项研究具有EPCO评分数据。研究结果表明:疏水性材料主观PCO评分和EPCO总分低于亲水性材料。植入疏水性材料人工晶体患者术后PCO治疗费用更低一项基于3,025名使用人工晶体患者的统计数据显示:有2,078名患者植入了疏水性人工晶体,947名患者植入了亲水性人工晶体,植入疏水性材料人工晶体的患者人均PCO治疗费用50.03欧元,植入亲水性材料人工晶体的患者人均PCO治疗费用87.81欧元方边设计能够减缓晶状体后囊膜浑浊采用直角方边设计的Clareon和AcrySof均能减缓晶状体后囊膜浑浊,将后囊膜浑浊的速度减缓约1倍。本实验使用20个晶状体囊,来自同一捐献者的晶状体囊在晶状体超声乳化吸除术后分别被植入Clareon和AcrySof人工晶体,三位捐献者的5个晶状体囊作为对照不植入人工晶体。预防PCO新思路目前,PCO的药理学预防仍在试验阶段,虽然有大量药物可通过干扰LEC降低PCO的发生率,但尚无一种药物能够在有效抑制LEC的同时不对眼内其他组织产生毒性作用。除传统药物以外,免疫导向药物、反义技术治疗及基因治疗等也逐渐应用于预防PCO,但大都停留在实验阶段。更多预防PCO新型晶体预防白内障在进一步研究。总 结PCO即后发性白内障,会严重影响患者视功能YAG激光后囊膜切开是有效治疗PCO的唯一方法,但会增加并发症风险,且带来额外花费。YAG激光后囊膜切开会影响有效晶体位置,增加晶体倾斜度数。疏水性丙烯酸酯、方边设计的人工晶体,其PCO发生率和YAG激光治疗率均显著低于其他IOL。参考文献:[1]Posterior capsule opacification: What’s in the bag?https://doi.org/10.1016/j.preteyeres.2020.100905[2]DA Schaumberg, et al.Ophthalmology.1998 Jul;105(7):1213-21.[3]吴明星等,后发性白内障形态及对视功能影响临床分析,《中国实用眼科杂志》2010年7期;[4]毕宏生等. 对比敏感度和眩光敏感度在早期老年性白内障手术指征中的临床意义[J]. 中国实用眼科杂志,2006,24(4): 404-406[5]Nadler DJ, et al. Camerican Journal of Ophthalmology 97:43-47, 1984[6]Julie M Schallhorn, et al. Am J Ophthalmol 2019;208:406–414.[7]Nadler DJ, et al. Camerican Journal of Ophthalmology 97:43-47, 1984[8]1.van Bree MCJ, et al. J CATARACT REFRACT SURG.2013; 39:144-147[9]Kimlin JA, et al. Invest Ophthalmol Vis Sci. 2017;58:2796–2803.[10]J Transl Med. 2019; 17: 209. Risk factors for the occurrence of visual-threatening posterior capsule opacificationEye. 2005 Feb;19(2):191.Long-term results of cataract extraction with intraocular lens implantation in patients with uveitis.KEN HAYASHI. Am J Ophthalmol 2002;134:10–16.[11]J Transl Med. 2019; 17: 209. Risk factors for the occurrence of visual-threatening posterior capsule opacificationBiber JM, Sandoval HP, Trivedi RH, de Castro LE, French JW, Solomon KD. Comparison of the incidence and visual significance of posterior capsule opacification between multifocal spherical, monofocal spherical, and monofocal aspheric intraocular lenses. J Cataract Refract Surg. 2009;35:1234–8.[12]Mukesh Dhariwal, et al. Clinical Ophthalmology 2019:13 169–176[13]Zafer Oztas,et al. Clin Exp Optom 2015; 98: 168–171[14]吕帆等,国际眼科杂志,2017年8月第17卷第8期[15]Mukesh Dhariwal, et al. Clinical Ophthalmology 2019:13 169–176[16]Effect of Anterior Capsule Polishing on the Rate of Neodymium: YAG Laser Capsulotomy in Multifocal Intraocular Lens.[17]21203/rs.3.rs-283817/v1[18]The effect of capsule tension ring on posterior capsule opacification: A meta-analysis K Zhang,Y Dong,M Zhao,L Nie,C Zhu 10.1371/journal.pone.024631618.Long-Term Evaluation of Capsulotomy Shape and Posterior capsule Opacification after Low-Energy Bimanual Femtosecond Laser-Assisted Cataract Surgery.September 2020 Journal of Ophthalmology 2020(7):1-9[19]Posterior capsule opacification: What’s in the bag?https://doi.org/10.1016/j.preteyeres.2020.100905[20]Apple D, Peng Q, Visessook N et al (2001) Eradication of posterior capsule opacification: documentation of a marked decrease in Nd:YAG laser posterior capsulotomy rates noted in an analysis of 5416 pseudophakic human eyes obtained postmortem. Ophthalmology 108(3):505–518[21]Zhao Y, et al. Medicine (Baltimore). 2017 Nov;96(44):e8301.[22]Raulinajtys-Grzybek M, et al. Cost Eff Resour Alloc. 2020 Jun 16;18:19[23]Zhao Y, et al. Medicine (Baltimore). 2017 Nov;96(44):e8301[24]Kossack N, et al. Z Gesundh Wiss. 2018;26(1):81-90.[25]Hillenmayer A, et al. BMC Ophthalmol. 2020 Feb 27;20(1):77.
郭海科 主任医师 医生集团-上海 眼科2196人已读 - 精选 微单视的设计原理及原则Pseudophakic Micro-monovision
单眼视的概念、方法及优缺点上海和平眼科医院眼科郭海科01单眼视的定义单眼视是矫正老视的一种方法。矫正患者一只眼的屈光度用来看远(常为主视眼),矫正另一只眼的屈光度用来看近。纠误:单眼视并不是指用一只眼看东西。其实指的是双眼融合功能。02视觉融合功能Fusion function任何时候,一眼聚焦而另一眼不聚焦时,大脑视觉中枢就抑制不聚焦眼(至少是图像的中心部分)。*https://baike.baidu.com/item/%E8%9E%8D%E5%90%88%E5%8A%9F%E8%83%BD/2152207融合功能是双眼视觉建立的关键环节。临床上融合范围的大小被列为双眼视觉正常与否的判断标准之一。运动性融合是大脑调整双眼去维持感觉性融合的能力, 因此是感觉性融合的保证,没有足够的融合范围,就不可能有持续的融合及稳定的双眼视觉,可以说融合功能是保持双眼单视的粘合剂。03形成单眼视的方法1)非人工晶体单视法的方案 Non-Pseudophakic Monovision自然状态下的单眼视 Natural Monovision- 自然的双眼屈光参差隐形眼镜单眼视 Contact Lens Monovision框架镜单眼视Spectacle Monovision角膜激光切削形成单眼视Laser Vision Correction MonovisionCK单眼视Conductive Keratoplasty: - 用高频,低能量电流的控制释放在角膜中产生热能并通过基质胶原收缩引起角膜陡化。2)人工晶体单眼视Pseudophakic Monovision分类(按照双眼焦距的分离差)微单视:- 迷你单眼视:-0.50 to-0.75 D.适度单眼视:- Modest (或称中度的):-1.00 to-1.50D.完整单眼视:- Full (或称传统的 / 经典的):-1.75 to-2.50D.04人工晶体单眼视的优缺点优点超高的患者满意度:97%~99%*(Dr Zhang, Bill Maloney)高视觉质量:分光少,置换率低,适应性好在患者需要完整的双眼视力时,配眼镜非常方便成本费用较低(采用传统单焦)当在调节型和EDOF IOL中错过第一个眼的屈光目标时,可以使用交叉IOL单眼视来挽救一个人的屈光结果。缺点- 会使双眼视力受损,尤其是立体视。* Maloney WF. Monovision with monofocal IOLs. In: Chang DF, ed. Mastering Refractive IOLs: The Art and Science. Thorofare, NJ: Slack Incorporated; 2008:44844905立体视Stereoscopic vision(又称深度觉或立体觉。)当我们的两眼注视一个物体时,物体分别在左右眼的视网膜上形成两个图像,但由于左右眼有一定的间隔,左眼可以看到图像的略偏左侧,右眼可以看到图像的略偏右侧,因此两个图像并不完全相同,不能完全重合。这样视觉图像传入大脑,经过大脑的合成、判别,使物体产生了空间的深度感,有了立体感,这就是立体视。单眼视设计前准备及适合人群01主视眼测试主视眼测试的意义若主视眼比对侧眼视力更好,患者感觉舒适。作辅助调整或矫正的目标一般设于非主视眼。如果主导远视力的眼具有更好的远视力和良好的对比敏感度,视觉系统可以更好的工作。02主视眼测试的主要方法运动性主视眼测试Motor ocular Dominance Test感觉性主视眼测试Sensory ocular dominance test适合人群主视眼不明显或者使用不同方法所测得的主视眼不同的患者。 - 双眼之间的模糊抑制(blur suppression)越好,单眼视越容易成功。不适合人群主视眼很明确的患者。 - 双眼模糊抑制差,双眼DOF降低,单眼视失败率大。注意: - 老龄患者由于白内障形成,视力和屈光状态改变,可能导致主视眼改变。* https://dx.doi.org/10.2147/OPTH.S93142 Clinical Ophthalmology 2015:9 2329233303屈光差异范围及禁忌双眼每0.25 D的屈光差异会导致0.5%的成像大小差异,若屈光参差达到2.50D,成像大小差异达5%,为双眼视力可接受的极限。通常设置为-1.25D到-1.50D,若大于1.50D,会明显影响立体视和对比敏感度。微单视设计原理及优点01普通单眼视的主要问题(植入单焦点IOL)由于屈光参差导致融合丧失中间视力差视近眼的远视力差双眼对比敏感度降低立体视降低甚至破坏光学干扰现象02举例说明普通单眼视的视光学原理(假设60岁人眼自然调节力为1D)若某人眼自然调节力为1D,近焦点距离 = 100/1 D = 100 cm = 1 m若术后目标预留了1.5D的近视,加上自然调节力1D,共有2.5D看近,则近焦点距离 = 100/2.5 D= 40cmEDOF IOL微单视设计 假设IOL+人眼调节力为1.50D03EDOF IOL微单视设计的优点通过将非主视眼的屈光目标设为-0.50至-0.75 D,能够获得优异的近中视力。使用微单视,两眼之间屈光度差异小于0.75 D,对融合视和立体视影响小患者适应性强,对主视眼要求不高。术后如有需要,可以立即使用眼镜矫正。没有视物模糊区,焦点延续。By setting the refractive target for the nondominant eye to just -0.50 to -0.75 D, we are able to fill that near gap, with excellent results as others have also found (Figure 4). With micromonovision, the difference between the two eyes is less than 0.75 D. This is so small that its within the range of difference seen in the normal population. Micromonovision is not associated with the issues of traditional monovision: adaptation isnt an issue, a contact lens trial isnt required, and eye dominance isnt a problem. If needed, it can be instantly reversed with glasses something that isnt possible if an mIOL has been implanted. It also means the patient is left with very good distance acuity, that can meet the driving standard not only with both eyes open, but with each eye individually.微单视手术规划01排除禁忌症斜视病史、眼外肌手术、棱镜使用、复视、斜视或明显隐斜视不适合IOL MV。最好避免单一固定Monofixation综合征,弱视。严重眼病并发症患者不适合于人工晶体单眼视。瞳孔异常的患者不适合于人工晶体单眼视。某些系统性疾病,包括帕金森病,Graves病,重症肌无力,多发性硬化症为相对禁忌症。现前做过屈光手术的患者需要慎重选择,尽量维持他们原有的视物模式。如果患者术前有较严重的干眼症或眼表疾病,在手术前需要进行预先治疗。02微单视手术规划哪只眼看远哪只眼看近?考虑以下因素:视力主视眼测试 Sighting dominance test远视力和每只眼的白内障核硬度每只眼的屈光状态单眼视的既往史哪只是长期较弱的眼眼部合并症交叉的人工晶体单眼视哪只眼先做手术?通常视力更差的那只眼先做,以改善视力。若白内障硬度和视力差不多,先做非主视眼。若双眼高度近视,先做近视更深的眼。关注在患者的优先目标上: - 术后最优先想得到远视力还是近视力? - 用远(近)视力最主要是想做哪三件事?尽量矫正角膜散光使用散光角膜切开术AK,角膜缘松弛切口LRI或Toric晶体矫正散光。超过0.75D的散光,需要在手术时矫正,以减少对眼镜的依赖。残留散光越小越好(年轻患者可残留低度顺规性散光)。视远主视眼的散光矫正最为关键,残留散光白内障及老视专科 沈际颖
郭海科 主任医师 医生集团-上海 眼科3912人已读
关注度 上海市 第491名
在线服务患者 4,119位
年度好大夫 4位



