精选内容
-
腰池引流(腰大池引流)目的及护理问题
腰池引流(腰大池引流)是神经外科经常使用的一项治疗技术。它主要用于控制中枢神经系统感染(颅内感染)、治疗脑脊液漏、术中降低颅压有利于手术暴露病变,利于病变切除,是个非常有用的治疗手段。腰池(腰大池)为腰部椎管内蛛网膜下腔,内有脑脊液,正常情况下和颅内大脑周围的脑脊液是相通的,因此通过腰池引流,可以引流颅内脑脊液。腰池引流:是在局部麻醉下经腰部椎管间隙穿刺置管到腰池,可以引流脑脊液。当颅内出现感染,或出血进入蛛网膜下腔时,腰池引流可以把感染的炎性脑脊液,或者血性脑脊液引出,加速炎症控制,或者加速血性脑脊液排出,促进恢复。腰池引流一般在床旁就可以进行,不需要到手术室,住院医师就可以操作。腰池引流护理问题:1.头部高度:根据患者舒服程度取任意高度。2.流速:5-15ml每小时,多数控制在10ml每小时,这个数值只是大致,不需要非常精确,最关键是保持相对匀速,避免过快或过慢!过慢或过快均容易堵管,过快容易引起低颅压头痛。正常人每天产生约500ml脑脊液,是不断产生的,不断被吸收进血液,保持动态平衡,始终有一部分脑脊液在颅内和椎管内蛛网膜下腔,腰池即为椎管内蛛网膜下腔的一部分。针对脑脊液漏的患者,流速以不再出现脑脊液漏为准。针对感染控制或引流血性脑脊液,一般24小时150-300ml。3.如何保持引流相对匀速:流速调节主要取决于头部和引流瓶高度差,以及脑脊液的粘滞程度(这个短时间变化不大)。因此主要取决于头部和引流瓶高度差,当头部高度相对固定时,我们调节引流瓶高度,就可以调节流速。可以每2-4小时观察一下引流瓶内液体量,比如目标引流速度是每小时10ml时,4小时内引流瓶内有62ml时,我们就把引流瓶挂绳适当抬高,使引流速度减慢,但不能不流。反之,如果4小时只有20ml,则引流瓶挂绳调低,使引流速度加快。最终调整引流瓶在一个合适高度时,一般就不需要频繁调节了。患者家属用笔记录每4小时引流量,每4小时把引流瓶放空,记录下一个4小时引流量。4.背部穿刺点如果发现漏液,及时局部处理缝合,如果还漏液,需要拔除引流管,必要时重新置管腰池引流。5.患者翻身时需要注意防止引流管脱落打折。腰池引流期间,不能下床活动上厕所等。6.引流时长:针对脑脊液漏,一般连续不漏后继续引流7天左右直接拔管,局部缝合一针,防止脑脊液漏。针对感染,视情况引流,一般5-7天左右。必要时拔除后间隔几天再重新腰池引流。7.引流管内沉渣比较多时,及时更换引流瓶。8.脑脊液化验频率根据病情决定,不需要每天化验。
 夏成雨医生的科普号
夏成雨医生的科普号 2024年11月01日
2024年11月01日 1544
1544
 0
0
 3
3
-
盘点能透过血脑屏障的抗生素
一、血脑屏障的临床意义血脑屏障(BBB)由脑毛细血管内皮细胞(BMECs)、基底膜和胶质细胞轴突构成。其中起主要作用的是BMECs,它的功能形态特征包括:胞浆厚度一致,少“窗”,几乎没有胞饮泡,细胞间紧密连接,具有抗电性,细胞内含有丰富的酶系统及大量线粒体,但缺乏收缩蛋白,从而构筑起BBB的机械性屏障和酶屏障。BBB的临床意义:(1)BBB允许葡萄糖、必须氨基酸、H2O以及CO2等小分子物质自由通过,以适应脑代谢需要。(2)BBB可阻碍分子量大于200的水溶性、解离型物质通过,包括大多数化疗药和生物制剂,对维持脑内环境的稳定起着极其重要的作用。(3)BBB尚存在外排系统,如ATP依赖性的药物外排泵P-糖蛋白(P-gp)和多药耐药相关蛋白(MRP),可限制脂溶性药物在脑内分布。(4)在颅内炎症状态下BBB通透性增加,某些药物可通过BBB,如抗生素进入CNS治疗颅内感染。(5)甘露醇不能透过完整BBB是临床上使用甘露醇提高血浆渗透压脱脑内水分,降低颅内压的原理。当由于创伤、炎症和缺血缺氧时,BBB遭到破坏,此时甘露醇进入脑间质内,增加了脑细胞外液的渗透压,反而加重脑水肿。(6)BBB通透性具有可调节性,某些药物或制剂可一过性开放BBB,如组胺、甘露醇、缓激肽、Ca2+通道拮抗剂等,在脑肿瘤化疗中具有重要意义。二、能透过血脑屏障的抗生素细菌性脑膜炎是细菌侵入脑膜导致的严重急性感染性疾病,通常是最常见的中枢系统感染。在选用抗生素治疗时,一定要知道抗生素对脑脊液的穿透性。该穿透性和药物的脂溶性、离子化程度、分子量和蛋白结合率有关。以下是对不同种类抗生素对正常和炎性脑脊液透过性的总结以及治疗要点。⒈青霉素类⑴青霉素类大部分对正常脑脊液的透过性差,炎性脑脊液的透过性提高,在治疗中青霉素、氨苄西林可用于治疗脑膜炎奈瑟菌。⑵氨苄西林可治疗单核细胞增多性李斯特菌、流感嗜血杆菌。⑶苯唑西林可治疗甲氧西林敏感的葡萄球菌。⒉头孢菌素/头霉素类头孢菌素同青霉素一样对正常血脑屏障透过性差,三代和四代头孢能透过炎性脑脊液。头孢曲松或头孢噻肟用于治疗肺炎链球菌、产酶流血嗜血杆菌、克雷伯菌、大肠埃希菌引起的细菌性脑膜炎。头孢他啶与氨基糖苷类联合可治疗铜绿假单胞菌引起的中枢感染。TIPS:β内酰胺制剂对CNS的作用依赖于两个主要方面:1.脑膜炎时弥散率会显著增加(比如青霉素,从2%增加到20%);2.某些β内酰胺制剂的耐受性很好,可以给予非常高的剂量(比如头孢噻肟,FDA批准治疗普通感染的剂量是2g/day,但是最大量可达24g/day)。但必须认识到存在重要的例外情况:2.β-内酰胺酶抑制剂(卡拉维酸、舒巴坦和他唑巴坦)不适宜治疗CNS感染,因为他们的CNS弥散低,即使脑膜炎患者,并且CSF浓度持续低于有效的阈值;3.数据显示几种主要抗葡萄球菌β-内酰胺制剂的CNS弥散很弱(比如cloxacillin和头孢唑林)。⒊抗MRSA抗生素万古霉素对炎性脑脊液的透过性好,可与头孢曲松联合治疗青霉素耐药的肺炎链球菌引起的中枢感染;与磷霉素联合治疗甲氧西林耐药的葡萄球菌引起的中枢感染。⒋碳青霉烯类亚胺培南增加痫性发作的风险,不应用于CNS感染。美罗培南对炎性脑脊液的透过性好,可用于治疗多重耐药的革兰氏阴性杆菌、严重需氧和厌氧混合的中枢感染。⒌喹诺酮类莫西沙星可用于治疗青霉素耐药的肺炎链球菌中枢感染;环丙沙星加氨基糖苷类可治疗铜绿假单胞菌引起的感染。大部分氟喹诺酮类药物的耐受性限制了其高剂量,因此它们在治疗CNS感染的适应症是有限的(比如,氟喹诺酮敏感菌,其他药物治疗不满意),可以采用可耐受的最大剂量(比如静脉环丙沙星1200mg/day,左氧氟沙星1000mg/day,或莫西沙星800mg/day)。⒍大环内酯类和四环素类大环内酯类和四环素类对正常和炎性脑脊液的透过能力均差。⒎氨基糖苷类氨基糖苷类中的阿米卡星和庆大霉素能透过炎性脑脊液,可与其他药联合使用治疗铜绿假单胞菌引起的中枢感染,也可通过鞘内注射的方式。⒏磺胺类磺胺甲恶唑(SMZ)/甲氧苄啶(TMP)、磺胺甲噁唑、复方磺胺甲噁唑、磺胺嘧啶可透过血脑屏障,脑膜呈化脓性炎症时脑脊液浓度可达血浓度的80%-90%。⒐其他甲硝唑、替硝唑正常脑膜有很好的穿透性,炎性脑膜时脑脊液浓度为血药浓度的90%。可联合其他药用于脑脓肿的治疗。磷霉素可透过血脑屏障,炎症时可达到血药浓度的50%以上。就中枢神经系统感染而言,两性霉素B的作用是个迷;尽管在CSF或脑组织中检测不到它的成分,甚至脑膜炎的患者给予高剂量两性霉素B,临床研究发现它是治疗隐球菌脑膜炎最有效的药物。在这种情况下,该抗真菌药物的特殊代谢可能扮演着重要作用。总之中枢神经系统的感染的治疗,首先在使用抗菌药之前进行脑脊液的涂片、培养以及血培养,同时进行药敏试验。培养和药敏结果出来前尽早进行经验治疗,选用易透过血脑屏障的杀菌药。
 孙普增医生:《好大夫》专号
孙普增医生:《好大夫》专号 2023年10月07日
2023年10月07日 461
461
 0
0
 0
0
-
重度颅脑外伤术后反复顽固硬膜下积液,颅骨修补后致颅内感染更重且仍有积液昏迷不醒(患者已授权)
重度颅脑外伤术后反复顽固硬膜下积液,颅骨修补后致颅内感染更重且仍有积液昏迷不醒,李小勇脑脊液科重行颅骨修补等治疗后终变清醒患者男,30岁,河北省保定市人。一、李小勇脑脊液科入院前病史患者于2017年6月21日,在工作执勤时意外被车撞致重度外伤昏迷,急诊至河北省保定市某三甲医院,查头颅CT示“双侧额叶及顶叶多发脑挫裂伤,左侧颞骨凹陷性骨折”(图-1)。图-1:2017年6月21日头颅CT急诊进行了左侧颞骨凹陷骨折复位术(图-2)。图-2:2017年6月21日头颅CT术后次日即2017年6月22日,昏迷加重,复查头颅CT示脑水肿加重,有出血(图-3),当天急诊给予了双侧额颞去骨瓣减压术,术后给予气管切开及营养神经等对症支持治疗。图-3:2017年6月22日头颅CT术后次日2017年6月23日,查头颅CT示双侧去骨瓣减压术后(图-4)。图-4:2017年6月23日头颅CT该院继续治疗半月,期间3次查头颅CT(图-5、图-6、图-7)水肿有改善,且患者意识有好转。图-5:2017年6月24日头颅CT图-6:2017年6月25日头颅CT图-7:2017年6月29日头颅CT因患者意识有点好转,于2017年7月11日(在河北省保定市某三甲医院治疗20天)转至北京某医院进行康复治疗,入院时查头颅CT示硬膜下有积液(图-8)。图-8:2017年7月11日头颅CT但转院后第2天即2017年7月13日,体温升高至39度,且开始间断出现四肢强直发作伴大汗,意识障碍再次变差,查头颅核磁(图-9)后认为硬膜下张力性积液形成,左侧为著伴左侧脑室受压;给予腰大池置管引流。图-9:2017年7月13日头颅CT2017年7月14日(住院治疗3天),化验脑脊液常规及生化均示颅内感染,给予抗感染治疗,查头颅CT示左侧硬膜下积液有所减少(图-10)。图-10:2017年7月14日头颅CT该院继续治疗11天,期间化验化验脑脊液常规及生化仍颅内感染,且仍间断有痉挛发作,期间3次查头颅CT(图-11、图-12、图-13)示左侧硬膜下张力性积液加重、伴中线移位。图-11:2017年7月18日头颅CT图-12:2017年7月24日头颅CT图-13:2017年7月25日头颅CT因左侧硬膜下积液不断加重(腰大池引流12天),拔除了腰大池引流,给予左侧硬膜下积液穿刺外引流,术后意识有点好转。左侧硬膜下积液穿刺外引流后3天即2017年7月28日,查头颅核磁示积液有减少(图-14)。图-14:2017年7月28日头颅核磁左侧硬膜下积液穿刺外引流后4天即2017年7月29日,查头颅CT示硬膜下积液稍有减少(图-15)。图-15:2017年7月29日头颅CT左侧硬膜下积液穿刺外引流后15天即2017年8月8日,查头颅CT示硬膜下积液没有再继续减少(图-16);避免加重颅内感染,于是拔除硬膜下引流再次更换为腰大池引流。图-16:2017年8月8日头颅CT第2次腰大池引流后4天即2017年8月12日,查头颅CT示硬膜下积液又有增多(图-17)。图-17:2017年8月12日头颅CT2017年8月16日(该院治疗36天),进行了左侧额颞部顽固性硬膜下积液腔探查、囊壁切除术,右侧额部硬膜下积液腔探查、囊壁切除术及双侧额颞部颅骨修补术。颅骨修补术后次日即2017年8月17日,查头颅CT示原双侧张力性积液腔消失(图-18)。图-18:2017年8月17日头颅CT颅骨修补术后2天即2017年8月18日,患者意识有所好转,表现为睁眼时间延长,查头颅CT(图-19)后认为颅骨修补术后,未见异常。图-19:2017年8月18日头颅CT但颅骨修补术后3天即2017年8月19日,出现发热和间断痉挛发作,还增加了头部术区切口愈合差伴皮缘渗液,脑脊液化验再次显示颅内感染,调整抗生素为万古霉素联合美罗培南静脉抗感染治疗;同时给予了拔除头皮皮下引流管。但拔除引流管后3天的时间内,双侧皮瓣下积液形成,期间3次查头颅CT(图-20、图-21、图-22)均示双侧额颞部再次出现硬膜下积液在不断增加。虽然给予间断穿刺抽吸,右侧皮瓣下抽出少量红色血性渗液;左侧皮瓣下为黄色浑浊脑脊液,且左侧额颞部伤口愈合差伴皮缘渗液进一步加重。图-20:2017年8月20日头颅CT图-21:2017年8月21日头颅CT图-22:2017年8月22日头颅CT患者在北京的医院治疗43天后因病情仍无改善,于是家属决定转到李小勇脑脊液科做进一步治疗。二、李小勇脑脊液科治疗过程和结果2017年8月23日(颅脑损伤术后昏迷63天,反复双侧硬膜下积液、发热43天即颅骨修补术后7天)住入李小勇脑脊液科;入院时:昏迷,间断高热,头部敷料包扎固定好伴局部渗出,双侧额颞部颅骨修补术后改变,尚未拆线,左侧修补区头皮下积液、张力高;颈强直并抵抗,颈前气管切开套管固定在位,痰液粘稠;四肢肌力检查不合作,肌张力增高;双上肢呈屈曲态,双下肢呈伸直状态,大小便失禁(图-23)。图-23:2017年8月23日入院时入院时头颅CT(图-24)示颅脑损伤术后并双侧颅骨修补术后改变,双侧额部颅板下混杂密度影,双侧额叶密度减低,脑外积水(修补区、硬膜下);肺部感染(片子丢失);低钠血症;低蛋白血症。图-24:2017年8月23日头颅CT入院后2天即2017年8月25日,进行了左侧侧脑室腹部外引流+左侧原颅骨修补钛网取出术(图-25)。图-25:2017年8月25日头颅CT住院治疗5天即2017年8月28日,刺痛后上肢能动,引流出黄色脑脊液,引流管壁内有血色脑脊液(图-26)。图-26:2017年8月28日住院治疗7天即2017年8月30日,刺痛后下肢能稍动一下,眼睛变的能眨眼睛;头左侧头皮下积液、张力变塌陷(图-27)。图-27:2017年8月30日住院治疗10天即2017年9月4日,引流出的脑脊液颜色变淡黄色,变清亮(图-28);查头颅CT示引流术后状态,骨窗变塌陷(图-29)。图-28:2017年9月4日图-29:2017年9月4日头颅CT住院治疗32天即2017年9月26日,引流出的脑脊液变透明清亮(图-30),查头颅CT示骨窗进一步塌陷(图-31)。图-30:2017年9月26日图-31:2017年9月26日头颅CT住院治疗94天即2017年11月27日,左侧骨窗头皮瓣塌陷良好,眼神变好(图-32),但体温仍在37度左右波动。图-32:2017年11月27日住院治疗138天即2018年1月10日,进行了左侧颅骨修补术(图-33、图-34)。图-33:2018年1月10日头颅CT图-34:2018年1月10日左侧颅骨修补术后继续治疗2个月,期间3次查头颅CT(图-35、图-36、图-37)示硬膜下积液慢慢完全消失。图-35:2018年2月5日头颅CT图-36:2018年2月27日头颅CT图-37:2018年3月12日头颅CT住院治疗202天即2018年3月13日,进行了脑室腹腔分流术(图-38)。图-38:2018年3月13日头颅CT2018年4月8日(李小勇脑脊液科治疗228天),出院时:由入院时的颅脑外伤术后反复双侧硬膜下积液、颅内严重感染变正常(图-39);体温变完全正常,入院时昏迷好转为嗜睡;刺痛后肢体能动,四肢肌张力变基本正常(图-40)。图-39:出院时头颅CT图-40:2018年4月8日三、出院后随访出院后4个月即2018年8月13日来院复查。复查时:病情进一步好转为:意识较出院时变好些,上肢自主活动基本正常,能简单言语交流但脾气有点暴躁时有骂人(图-41);查头颅CT无异常(图-42)。图-41:2018年8月13日图-42:2018年8月13日头颅CT出院后一年半即2019年11月28日,来院复查。复查时:身体大幅度好转,意识变完全清楚,言语交流变基本正常;上肢活动完全正常,能自己吃饭;但遗留了重度脑外伤后下肢不能走路(图-43);查头颅CT示无异常(图-44)。图-43:2019年11月28日图-44:2019年11月28日头颅CT出院后5年余即2023年7月,来院复查。复查时:精神挺好,言语交流完全正常,上肢活动完全正常,仍遗留了重度脑外伤后下肢不能行走(图-45)。图-45:2023年7月
 李小勇医生的科普号
李小勇医生的科普号 2023年09月21日
2023年09月21日 57
57
 0
0
 0
0
-
陈主任,脑脊液白细胞一直处于15-20是颅内感染吗

 陈红伟医生的科普号
陈红伟医生的科普号 2023年04月30日
2023年04月30日 73
73
 0
0
 1
1
-
脑脊液漏合并颅内感染—全国年会分享经验
脑脊液漏是神经外科常见情况,多见于外伤后、神经外科手术后,以及部分自发性病例。脑脊液漏后最担心的是颅内感染,可能产生危及生命的后果。我们团队每年治疗数十例脑脊液漏病例,其中很大一部分病例是外院术后复发的患者。总结相关经验,受邀在全国年会上跟同道分享,互通有无,共同进步。
 闫伟医生的科普号
闫伟医生的科普号 2023年02月22日
2023年02月22日 427
427
 0
0
 2
2
-
颅内感染并不可怕,可怕的是后期的“蝴蝶反应”
颅内感染不可怕,可怕的是颅内感染后期的脑积水或者是反反复复不干净的脑脊液,很多人不明白我这句话,就拿我今天看门诊的一个例子,今天来找我看病的一个患者,他就是因为脑积水做了脑室引流,后期感染了脑脊液,里边有很多细菌

 陈红伟医生的科普号
陈红伟医生的科普号 2023年02月17日
2023年02月17日 300
300
 0
0
 1
1
-
你好 医生脊椎腰椎解压术后的颅内感染现在神智不清 记忆上面也不行后期有没有机会恢复啊

 骶管囊肿的健康科普园地
骶管囊肿的健康科普园地 2022年11月14日
2022年11月14日 79
79
 0
0
 0
0
-
一个重度颅内感染衰竭患者的抢救记录
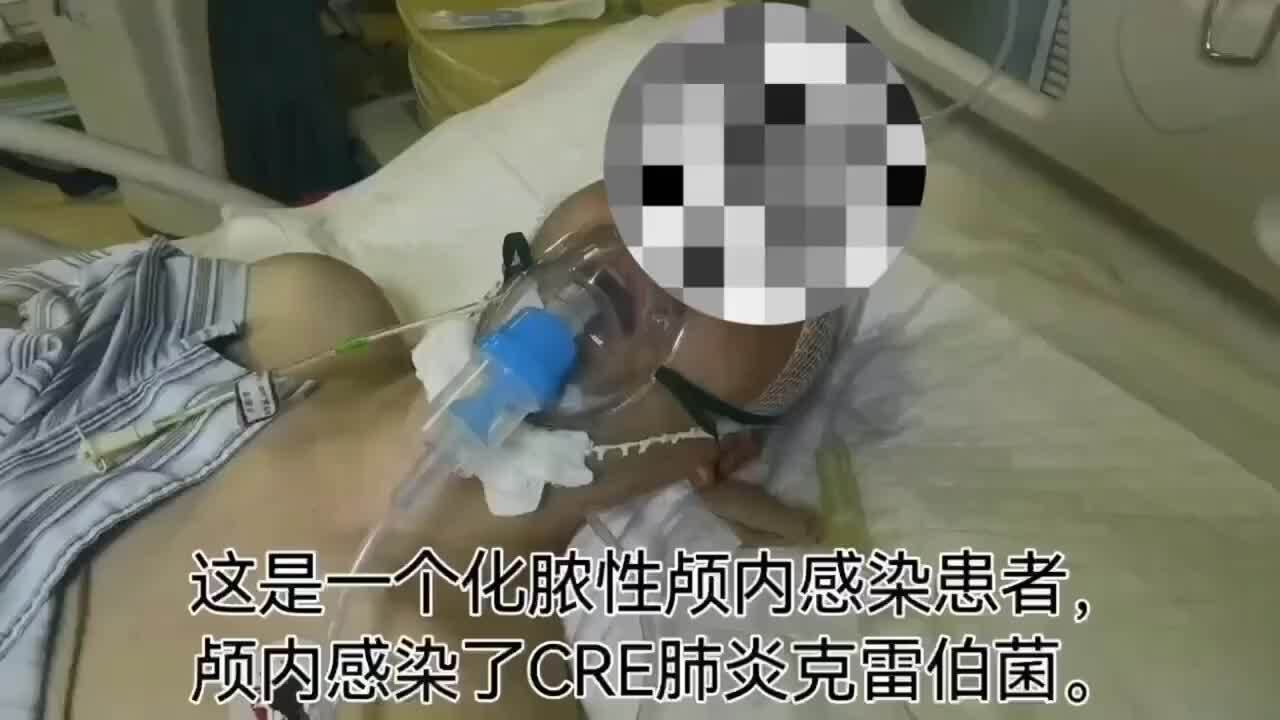
更新一个病例,这是之前发过的一个病例,当时患者住在ICU呼吸机辅助呼吸,颅内感染CRE肺炎克雷伯菌,双侧脑室积脓,高烧40度,生死未卜。颅内感染后呼吸衰竭转入ICU后给予呼吸机辅助呼吸,第二天傅继弟教授组专家查房后制定治疗方案,考虑到患者已经出现呼吸、循环衰竭,脑室已经积脓,且感染的是目前死亡率最高的CRE肺炎克雷伯菌,等待保守治疗后状态改善再手术已无可能,因此安排急诊手术清理脑室内积脓,并用阿维巴坦冲洗治疗。早期患者全脑感染后肿胀,沟回消失,双侧脑室积脓。治疗12天后患者神志清醒恢复遵嘱动作,体温正常,转回普通病房。改行腹壁长程潜行体外引流,进行过渡治疗。
 傅继弟医生的科普号
傅继弟医生的科普号 2022年10月30日
2022年10月30日 1164
1164
 0
0
 1
1
-
脑血管畸形开颅术后脑积水颅内感染,1年内经2次脑室分流术,长时间脑室外引流和腰大池引流仍无效
脑血管畸形开颅术后脑积水颅内感染,1年内经2次脑室分流术,长时间脑室外引流和腰大池引流仍无效,李小勇脑脊液科治后变回漂亮女孩患者女,18岁,云南西双版纳傣族自治州人。一、李小勇脑脊液科入院前病史患者于2019年1月25日上午突发剧烈头痛,伴恶心呕吐,无法低头,送往附近的某医院,查头颅CT示脑出血(图-1),CTA示左额叶血管畸形(片子丢失),在当地的第1家医院给予对症治疗2天后仍无缓解。图-1:2019年1月25日头颅CT因此,2019年1月27日转住入上级的第2家云南省昆明市某三甲医院,住院4天后即2019年1月31日,按计划进行血管畸形介入栓塞手术,术前查CDA(图-2)。图-2:2019年1月31日头颅CDA但血管畸形介入栓塞术中出现脑出血,急诊转行开颅血管畸形切除术+去骨瓣减压术(图-3);术后入住ICU给予镇静等对症处理。图-3:2019年1月31日头颅CT但术后2天,开始出现发热,最高体温39.2度左右,查头颅CT出血有减少(图-4)。图-4:2019年2月2日头颅CT昆明开颅血管畸形切除术+去骨瓣减压术后9天即2019年2月9日,患者意识好转后,转入普通病房给予对症治疗。开颅血管畸形切除术+去骨瓣减压术后12天即2019年2月12日,查头颅血管造影(图-5)示未见明显异常,CT发现脑室扩张(图-6),未处理。图-5:2019年2月12日头颅血管造影图-6:2019年2月12日头颅CT开颅血管畸形切除术+去骨瓣减压术后18天即2019年2月18日,查头颅核磁脑室又有扩张(图-7),仍未处理。图-7:2019年2月18日头颅核磁2019年3月2日(该院住院治疗(开颅血管畸形切除术+去骨瓣减压术后)34天)出院,出院时脑积水未解决。第2家医院出院1周后即2019年3月9日,第2次出现发热,体温可达38度,嗜睡,胡言乱语,伴呕吐,骨窗膨隆。2019年3月10日(开颅血管畸形切除术+去骨瓣减压术后42天),为治疗脑积水,第2次至给予手术的医院(第2家医院),次日即2019年3月11日,进行了脑室腹腔分流术,术中留取脑脊液细菌培养,术前术后头颅CT对比(图-8)。图-8:2019年3月11日术前术后头颅CT脑室腹腔分流术后3天即2019年3月13日,脑脊液细菌培养阴性,查头颅CT示骨窗膨隆有减轻(图-9)。图-9:2019年3月13日头颅CT脑室腹腔分流术后10天即2019年3月20日,查头颅CT示骨窗变塌陷(图-10)。图-10:2019年3月20日头颅CT第2次住院30天即2019年4月9日好转出院,出院前头颅CT示骨窗塌陷,颅骨缺损(图-11)。图-11:2019年4月8日头颅CT第2次出院后13天即2019年4月22日(脑室腹腔分流术后43天),第3次发热,体温最高达38度,伴呕吐,右下腹疼痛,第3次住院:第2次住入家附近的医院(第1家),给予按肠炎治疗,仍反复发热,2019年4月28日(脑室腹腔分流术后49天),体温达40度,给予抗生素治疗后好转,第3次住院治疗16天即2019年5月8日,查头颅CT病情好转后出院,出院前查头颅CT示骨窗塌陷,脑室稍有扩张(图-12)。图-12:2019年5月8日头颅CT但第3次出院后仅9天的时间内,逐渐出现骨窗膨隆,第4次出现发热,体温波动于38-39度之间,于2019年5月17日(开颅血管畸形切除术+去骨瓣减压术后106天;脑室腹腔分流术后68天),第4次住院:第3次住入给予手术的医院,查头颅CT示脑室有扩张,骨窗(片子丢失),查腹部CT(图-13)后考虑分流堵管。图-13:2019年5月17日给予美罗培南及万古霉素,给予把分流管腹腔挑出体外接引流袋持续引流,引流液呈黄色浑浊,伴絮状物。第4次住院治疗5天即2019年5月23日,查头颅CT和核磁示骨窗膨隆减轻,脑室仍扩张(图-14、图-15),继续给予美罗培南及万古霉素治疗。图-14:2019年5月23日头颅CT图-15:2019年5月23日头颅核磁增强继续治疗20余天,给予美罗培南及万古霉素治疗后体温变正常,期间两次查头颅CT骨窗塌陷(图-16、图-17),于2019年6月17日(第4次住院30天)出院回家,但仍需间断更换引流袋。图-16:2019年5月25日头颅CT图-17:2019年6月15日头颅CT但第4次出院后3个月即2019年9月21日,因引流管出现堵塞(图-18),第5次住院:第4次住入给予手术的医院。图-18:2019年9月21日头颅CT给予输注阿米卡星9天后引流管变通常,引流液变清亮,期间两次查头颅CT(图-19、图-20)认为“引流正常”;2019年9月30日(第5次住院治疗9天)再次携带外引流袋出院。图-19:2019年9月22日头颅CT图-20:2019年9月24日头颅核磁第5次出院后半个月即2019年10月16日,因引流不出脑脊液,第6次住院:第5次入住给予手术的医院,查头颅CT(图-21)后认为引流管堵塞,拔除原有分流管,并行脑室冲洗。图-21:2019年10月16日头颅CT2019年10月21日(第6次住院后5天),但病情并没有明显好转,患者此时已变得不认识人,医院给予重新放入脑室腹腔分流管+Ommaya囊外引流(图-22)。图-22:2019年10月21日头颅CT2019年10月24日(第2次脑室腹腔分流术后3天),脑脊液化验有细菌示氟氏柠檬酸杆菌,通过Ommaya囊注入多粘菌素B。2019年11月6日(第2次脑室腹腔分流术后16天),脑脊液化验仍有细菌示鲍曼不动杆菌,查头颅CT示脑室仍有扩张(图-23),意识变差,小便失禁,加用腰大池引流。图-23:2019年11月6日头颅CT2019年11月7日(第2次脑室腹腔分流术后17天),查头颅CT示脑室有变小(图-24)。图-24:2019年11月7日头颅CT2019年11月22日(第2次脑室腹腔分流术后32天),患者症状逐渐好转,细菌被消灭,查头颅CT示脑室虽仍有扩张(图-25),但是出现了黑皮并发症,之前白皙的脸变成了黑脸,类似于黑人或肝病晚期的面容,但可下地活动锻炼,家属叙述孩子生病期间一直挺“乐观”。图-25:2019年11月22日头颅CT病情短暂好转半月后即2019年12月12日(第2次脑室腹腔分流术后52天),再次出现发热38.2度,伴反应迟钝,言语不清,小便失禁,走路不稳,查头颅CT示骨窗又有膨隆(图-26);腰椎核磁(图-27)有感染(腰大池引流所致)。图-26:2019年12月14日头颅CT图-27:2019年12月14日腰椎核磁当地医生实在没有办法了,医生跟家属说:以后就让脑积水这样下去吧,就是孩子以后会傻些。家属无法接受这样的治疗结果,希望继续治疗,治疗期间三次查头颅影像(图-28、图-29、图-30)均示脑室仍一直扩张。图-28:2019年12月16日头颅CT图-29:2019年12月17日头颅CT图-30:2019年12月23日头颅核磁继续治疗2周因病情仍没有任何好转,此时医生又对家属说:“可以最后考虑一下脑室镜手术吧,不过医生没有一点把握,很可能术后孩子比现在还会傻些,家属能接受吗?”患者的母亲说:“我更不能接受呀”。家属通过网络查询,并多方打听找到了北京的李小勇脑脊液科,这时该院的一位医生也才说:“听说过李小勇的名字,但就是不知道传说的他,是真还是假的有治这种别人都治不了的病的能力”。家属毅然决定到李小勇脑脊液科进行治疗。二、李小勇脑脊液科治疗过程和结果患者开颅血管畸形切除术+去骨瓣减压术后11个月内:6次住院、2次腹腔分流术、长时间脑室外引流、ommaya囊和腰大池引流,仍间断高热,胡言乱语,反复脑积水,严重颅内感染;家属带着患者乘坐飞机从云南省昆明市来到北京的李小勇脑脊液科。2019年12月26日入院时:精神差,睡眠差,黑皮并发症,间断发热伴语言混乱11月,记忆力差,假性笑容(家属叙述,患者病后从来没有哭过,每天都是笑着),骨窗张力高(图-31)。图-31:2019年12月26日入院时入院时后次日查头颅CT示脑室扩张;脑室分流术后,Ommaya囊置入术后;血管畸形介入栓塞术后;开颅血管畸形切除术+去骨瓣减压术后(图-32)。图-32:2019年12月27日入院时头颅CT入院后3天即2019年12月29日,进行了原脑室腹腔分流管和Ommaya囊拔除术+脑室腹壁外引流术(图-33)。图-33:2019年12月29日术后头颅CT入院治疗5天即2019年12月31日,引流出脑脊液浑浊,骨窗变塌陷(图-34),查头颅CT骨窗塌陷,脑室缩小,但颞角仍大(图-35)。图-34:2019年12月31日图-35:2019年12月31日头颅CT入院治疗13天即2020年1月8日,骨窗进一步塌陷,引流出的脑脊液淡黄浑浊(图-36)。图-36:2020年1月8日入院治疗18天即2020年1月13日,进行了全脑血管造影术,未见明显异常(图-37)。图-37:2020年1月13日头颅CDA入院治疗36天即2020年1月31日,查头颅CT示右侧颞角扩张变大(图-38)。图-38:2020年1月31日头颅CT入院治疗37天即2020年2月1日,右侧颞角腹壁外引流术;查头颅CT示引流术后状态(图-39)。图-39:2020年2月1日头颅CT入院治疗41天即2020年2月5日,患者变得言语清醒,意识完全清楚,面部表情变的正常,两侧引流袋引流出的脑脊液颜色不同(脑室不通)(图-40);查头颅CT示脑室缩小(图-41)。图-40:2020年2月5日图-41:2020年2月5日头颅CT入院治疗47天即2020年2月11日下午1点左右,李小勇主任做完三台手术返回医生办公室后,患者的母亲含着眼泪说:“她女儿患病一年多后,发现孩子的记忆力现在才是真正的恢复了,生病后一直都以为孩子是怕家人伤心,故意表现出乐观没事的样子。但在李小勇脑脊液科治疗1个多月后,发现孩子的记忆显著恢复了,昨天孩子可以用手机购物了,突然以为还在昆明或老家的西双版纳,她让父亲去老家的一条街上取她网购的东西。告知她现在在北京。孩子非常诧异地问:我们怎么来到北京的?母亲回答:坐飞机。孩子问:那我怎么不知道?我怎么病了呢?原来这一年,她(患者)连自己生病都一直不知道呀!这时孩子想起了同学,用手机视频联系到了自己的同学。同学看到了她现在这样的病态,哭了起来。孩子此时用手机的镜子看看自己,发现自己的半个脑袋都塌下去成了一个大坑,此时再不是以往那个不在乎的样子,特别伤心地哭了起来,在对方的版纳的同学安慰下,才慢慢地安定了下来。入院治疗55天即2020年2月19日,头颅CT示引流术后状态(图-42)。图-42:2020年2月19日头颅CT入院治疗73天即2020年3月9日,引流管壁内有淡红色脑脊液(图-43)。图-43:2020年3月9日入院治疗95天即2020年3月31日,两侧引流的脑脊液变清亮透明(图-44)。图-44:2020年3月31日继续治疗2个月后脑脊液各项化验变正常后于2020年6月18日,进行了脑室腹腔分流术(图-45)。图-45:2020年6月19日头颅CT2020年7月1日(李小勇脑脊液科治疗185天)出院,出院时:神清语明,肢体活动正常,入院时发黑的面容变得正常(图-46);出院前一天女孩的爸爸在西双版纳通过微信表达了对李小勇脑脊液科的感谢(图-47),出院时头颅CT示颅骨有缺损(图-48)。图-46:2020年7月1日图-47:2020年7月1日患者的父亲微信截图图-48:出院时头颅CT三、第1次出院后随访出院后2个月即2020年8月,家属发来视频:身体一切正常,经常跟父亲打羽毛球(图-49)。图-49:2020年8月四、第2次李小勇脑脊液科治疗过程和结果为进行颅骨修补,出院后1年零4个月即2021年10月21日,再次来到李小勇脑脊液科;入院时:身体一切正常,仅遗留颅骨缺损(图-50);头颅CT示颅骨缺损(图-51)。图-50:2021年10月21日图-51:2021年10月21日头颅CT颅骨修补术后14天即2021年11月17日出院,出院时:身体一切正常,手术切口愈合良好(图-52);出院时头颅CT示无异常(图-53)。图-52:2021年11月17日图-53:出院时头颅CT五、第2次出院后随访出院后3个月即2022年3月,家属发来视频:学习、日常生活完全正常,还时常自己开车外出(图-54);头颅CT无异常(图-55)。图-54:2022年3月图-55:2022年3月头颅CT出院后10个月即2022年9月25日,现在不可思议地已恢复为极漂亮的大姑娘,身体一切正常,经常跟家人一起去旅游(图-56)。图-56:2022年9月25日
 李小勇医生的科普号
李小勇医生的科普号 2022年10月27日
2022年10月27日 384
384
 0
0
 1
1
-
三种最致命革兰阴性菌化脓性颅内感染的挑战
今天的病例非常特殊,患者颅内同时感染了:CRE肺炎克雷伯菌、MDR鲍曼不动杆菌、MDR铜绿假单胞菌,这三种细菌,是目前临床上颅内感染死亡率排名前三的杀手! 我治疗颅内感染多年,遇到革兰阴性杆菌三剑客合起伙来欺负一个人类的现象较罕见,而且患者整个颅内、脊髓内都已经大量积脓,脑干功能也严重受损,这个情况下还会有转机吗? 患者男性,35岁,小脑梗塞术后颅内感染。后颅窝手术后继发感染的风险比其他部位更高,尤其是体型偏胖、在ICU内时间较长的患者。 最初脑脊液细菌培养回报经过专业的抗感染治疗、神经外科积极的腰大池引流联合鞘内注射后,患者病情一度好转。但因长时间的呼吸机维持、发热、出汗、反复肺部感染等因素,脑脊液内连续培养出三种耐药菌,首当其冲的是CRE肺炎克雷伯菌、其次是MDR鲍曼不动杆菌和铜绿假单胞菌。脑脊液培养三种最致命革兰阴性菌 由于抗感染方案全面,因此患者病情进展缓慢,并未出现48-72小时颅内大量化脓的情况。但感染迁延不愈导致患者病情持续加重,由于此时无法行核磁检查,因此早期脑室内积脓不好辨别。早期未见明显脑室炎特征,但双侧脑室已有少量积脓 由于患者病情不稳定,13天前转至中国医学科学院傅继弟教授颅内感染-复杂脑积水病区,入院后复查头CT,此时已经双侧脑室大量积脓、后颅窝积脓。双侧脑室及后颅窝术区大量积脓 由于三种化脓菌感染后,早期抗生素能起到一定的抑制效果,但后期随着人体免疫系统的崩溃,病情会爆发式加重,此时不能犹豫,必须尽快手术彻底清创。然而这个时期也是容易出现感染后大出血的阶段,因此手术需要尽量保护重要部位及血管。 入院第二天急诊手术做双侧脑室引流灌洗,冲洗出大量白色粘稠脓液,这也预示着后期可能出现严重的室管膜炎以及室管膜下广泛的水肿脱髓鞘损伤。侧脑室内脓液 后颅窝是最初术区,也需要尽快开颅清创,取出感染的人工脑膜,清理小脑、枕大池及脑干周围的积脓。避免积脓造成脑干功能不可逆的衰竭。后颅窝开颅清创,避免脑干在脓液浸泡下功能快速衰竭 术后给予患者必要的“分层引流”,这一理念也是我针对复杂的化脓性颅内感染提出的解决方案。 抗生素冲洗,需要根据细菌药敏、术后孤立脑室的体积选择尽量单一、室管膜毒性小的药物,根据IDSA或最新版中枢神经系统感染专家共识进行大致的换算,根据患者脑肿胀程度估算最大程度稀释剂量,避免冲洗造成的脑疝。术后复杂的分层引流是快速控制感染 经过一周多的治疗后,双侧脑室脑脊液由脓性转为黄色清亮,细胞数由3000多降到30-40。但此时随着炎症的进展,出现了孤立脑室:孤立颞角、孤立四脑室。孤立颞角、孤立四脑室,四脑室内脑脊液 密度异常 由于四脑室内脑脊液密度稍有异常,在这个时候,因为患者已经经受不住再一次感染复发,因此需要及时解决孤立脑室。我们再一次急诊手术解决孤立颞角及四脑室,术中颞角脑脊液黄色清亮,白细胞42,四脑室内为脓液,白细胞>20000。术后患者持续高热快速缓解,瞳孔回缩出现光反射,生命体征逐渐稳定。目前患者仍在住院治疗,总体预计3-5天后四脑室内白细胞降至100一下,活动性颅内感染得到控制,后期转为巩固治疗。
 傅继弟医生的科普号
傅继弟医生的科普号 2022年10月05日
2022年10月05日 557
557
 0
0
 1
1
颅内感染相关科普号

王春南医生的科普号
王春南 主任医师
沈阳市儿童医院
神经康复科
60粉丝27.8万阅读

商淑云医生的科普号
商淑云 副主任医师
沈阳市儿童医院
脑瘫康复科
138粉丝45.4万阅读

唐小勇医生的科普号
唐小勇 主治医师
重庆市急救医疗中心
神经外科
376粉丝22.6万阅读
-
 推荐热度5.0陈红伟 主任医师航空总医院 神经外科分院
推荐热度5.0陈红伟 主任医师航空总医院 神经外科分院脑积水 182票
颅内感染 63票
植物人 45票
擅长:颅内感染;植物人昏迷促醒的治疗;脑积水及其引流(分流)术后并发症;peek为特色的颅骨修补治疗; 分流术后并发症(分流管堵塞、分流管感染、腹部包裹性积液、腹部不耐受),脑脊液蛋白高、白细胞高不宜进行分流者;神经内镜治疗与脑脊液净化技术相结合治疗难治性脑积水;脑室镜处理各种化脓性脑室炎、脑室积脓、脑室分隔; 小儿脑积水; 老年人正常压力脑积水; 开颅术后颅内感染; 依托最新的聚醚醚酮(Peek)3D打印技术完成与自身颅骨100%匹配的颅骨修补术; 经鼻蝶术性脑脊液漏以及感染和脑积水并发症等疾病。 -
 推荐热度4.0傅继弟 主任医师中国医学科学院整形外科医院 神经外科
推荐热度4.0傅继弟 主任医师中国医学科学院整形外科医院 神经外科脑外伤 40票
脑肿瘤 36票
颅骨缺损 29票
擅长:1. 精通开颅术后各种并发症的诊治/修复,包括: 颅内感染、脑脊液漏、脑肿瘤放疗术后不愈合(创面修复)、面瘫等 2. 儿童自体骨修复颅骨缺损,新植入颅骨会随着儿童的生长而生长。 3.面门处骨瘤骨血管瘤骨纤维异常增殖症无痕手术,磨除骨瘤,面门处无切口 中国颅内感染专家联盟主席、北京市颅面创伤中心负责人、中国医学科学院整形外科医院-颅面创伤整形修复联盟主席,原北京天坛医院 神经外科 知名专家; 专注于开颅术后各种并发症诊治修复工作30余年,完成相关手术23000余例。 -
 推荐热度3.7肖庆 主任医师航空总医院 神经外四科
推荐热度3.7肖庆 主任医师航空总医院 神经外四科脑积水 18票
蛛网膜囊肿 6票
颅内感染 2票
擅长:1.各种类型脑积水及脑积水手术后并发症 2.脑室内感染及脑囊虫病 3.蛛网膜囊肿的内镜下微创手术 4.颅内血肿特别是脑室内铸型血肿的内镜微创手术 5.脑室内肿瘤的内镜微创手术等; 特色: 1.软性内镜下微创手术 2.改良的微创脑脊液分流手术。




