精选内容
-
胰腺囊性肿瘤的认识和处理
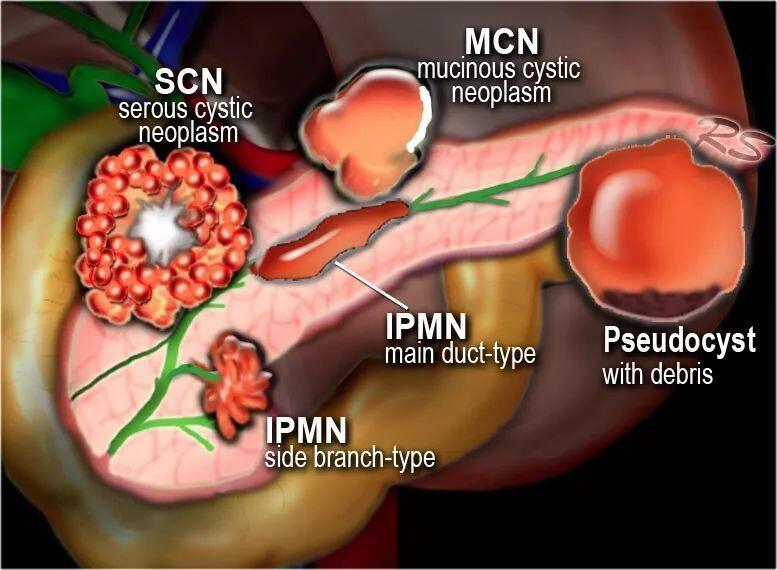
胰腺囊性肿瘤(pancreaticcysticneoplasms,PCN)是指源于胰腺导管上皮和(或)间质组织的囊性肿瘤性病变。而胰腺假性囊肿指慢性或急性胰腺炎,导致胰管的阻塞或者局部坏死,组织液化坏死之后积存大量液体,形成局部囊性病变。其本质是炎症引起,并非肿瘤性病变。PCN相对少见,包括良性、低度恶性及恶性,常见类型4种:导管内乳头状黏液性肿瘤(IPMN):约51%~57%浆液性囊性肿瘤(SCN):13%~31%黏液性囊性肿瘤(MCN):8%~18%实性假乳头状瘤(SPN):4%~5%不同类型的PCN均有恶性潜能,但癌变率差异较大。(1)导管内乳头状黏液性肿瘤(IPMN):最常见为胰腺导管上皮来源的产黏液囊性肿瘤。囊性病灶源于胰管,病灶沿胰管分布并与正常胰管相通是IPMN最重要的影像学特点。分为主胰管型、混合型、分支胰管型。(点击查看我的科普文章:浅谈胰腺导管内乳头状黏液性肿瘤)(2)浆液性囊性肿瘤(SCN):多见于老年女性,恶变率低于1%起源于胰腺中心腺泡细胞的非黏液性囊性肿瘤,多位于胰体尾部。不规则的多房蜂窝样结构,中央可伴有钙化,囊壁上无结节,囊肿不与胰腺导管交通可分为4种类型:小囊型、寡囊型、混合型和实性型。1.小囊型最为常见,通常由多个(≥6个)囊壁菲薄的小囊(<2cm)组成。内含浆液,囊泡叠加排列,形似蜂巢样结构,内部有呈辐射状的分隔。30%的患者可见中央钙化,又名“日出征”,为特征性表现。2.寡囊型SCN约占全部SCN的10%,通常由少数(<6个)较大囊肿(直径≥2cm)组成,亦可为单个囊肿位于胰头者多见,可压迫胆管,与MCN难以鉴别。3.混合型及实性型罕见,有误诊为胰腺癌的报道。研究显示其术前确诊率仅为13.7%(83/606),55.8%(338/606)的患者术前影像学仅作出胰腺囊腺瘤或囊性占位的模糊诊断。(3)粘液性囊性肿瘤(MCN):多见于中年女性,癌变率10%~17%为一类非导管细胞来源的粘液性囊性肿瘤,病灶多位于胰体尾部。典型的MCN为大囊结构,囊壁较厚,内有实性乳头状结节,内含粘液,囊液中癌胚抗原及CA19-9均明显升高。影像学表现为单囊或多囊,不同于SCN囊泡呈叠加排列,而为囊中含囊,中央无钙化,但肿瘤边缘多有强化或钙化。我国的多中心研究结果表明,仅有15.6%的MCN患者获得准确的术前诊断,而62.5%的患者仅作出囊腺瘤或囊性肿瘤等模糊诊断。(4)实性假乳头状瘤(SPN):多见于年轻女性,低度恶性肿瘤。为血供丰富的实性肿瘤,肿瘤内部出血导致其内部的实性成分形成假乳头样改变,似囊状结构。典型表现为中央囊性部分被厚而不规则的囊壁包裹。一经诊断,均应积极手术治疗。全国多中心回顾性研究数据显示:SPN术前正确诊断率为48.8%(314/644),15.5%(100/644)的病例仅作出“囊实性占位”的模糊诊断,误诊率为24.8%。二、手术治疗策略(1)IPMN的手术治疗策略:简单来说主胰管型及混合型IPMN,直径≥2cm的年轻分支胰管型建议积极手术切除,手术方式主要取决于分型及病灶位置。主胰管型及混合型IPMN根据病灶部分可行胰十二指肠切除术、胰体尾切除术甚至全胰腺切除术。(点击查看我的科普文章:浅谈胰腺导管内乳头状黏液性肿瘤)(2)SCN的手术治疗策略:由于SCN恶变率不足1%,对术前明确诊断者均可随访观察。我国《胰腺囊性疾病诊治指南(2015)》建议将肿瘤直径>6cm作为SCN的手术指征。(3)MCN的手术治策略:为癌前病变,可发展为黏液性囊腺癌,诊断明确的MCN均建议手术治疗。2018年欧洲循证医学指南推荐对肿瘤直径<4cm、无壁结节等危险因素的MCN,可密切随访观察。除了直径>4cm、有壁结节等特征外,肿瘤周围“蛋壳样”钙化、随访期间肿瘤直径进行性增大、合并CA19-9升高等,也是提示可能发生恶变的危险因素,此时应及时进行手术治疗。(4)SPN的手术治疗策略:由于SPN为低度恶性肿瘤,且包膜完整,绝大多数患者手术切除后可获治愈,5年生存率达94%~97%。对所有术前考虑为SPN的患者,根治性手术切除是最佳的治疗手段(5)术前无法明确类型的PCN手术治疗策略:术前作出精确到PCN亚型的正确诊断率仅为33%,约41.1%的患者术前仅作出囊腺瘤、囊/实性占位、胰腺囊肿等模糊诊断。4种亚型中,SPN和主胰管型/混合型IPMN术前最容易通过影像学检查得以确诊,而SCN、MCN和分支胰管型IPMN的术前影像学确诊最为困难。研究显示短期内生长速度较快(≥2mm/年)的PCN性质可能发生变化,应行手术治疗。囊肿壁强化结节常提示肿瘤具有恶性倾向,尤其直径超过3cm的PCN合并强化壁结节表现时,应及时手术治疗。总之,尽管目前PCN的临床检出率不断增加,但术前准确诊断率仍有待提高,治疗策略也存在较多争议。参考《中华肝脏外科手术学电子杂志》,2022,11(5):438-442
 陈勇医生的科普号
陈勇医生的科普号 2022年11月07日
2022年11月07日 2010
2010
 0
0
 6
6
-
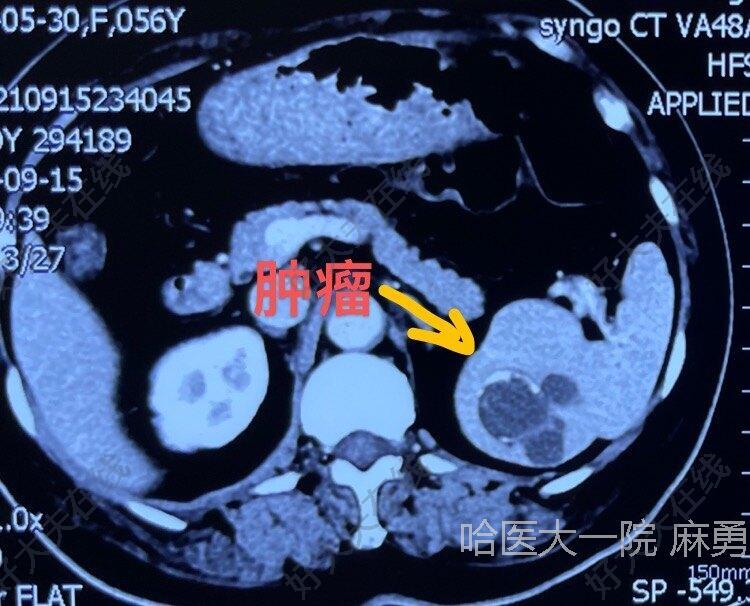
达芬奇机器人保脾手术
 麻勇医生的科普号
麻勇医生的科普号 2021年10月03日
2021年10月03日 640
640
 0
0
 0
0
-
胰腺囊性肿瘤的诊断和治疗
胰腺囊性肿瘤占所有胰腺肿瘤的约10%。随着检查技术的进展和疾病认识的不断深入,胰腺囊性肿瘤受到了前所未有的关注。在一些大型的胰腺中心,囊性肿瘤的手术量占到30%以上。分类胰腺囊性肿瘤在病变性质上可分为良性、交界性和恶性,良性占大部分。2000年,世界卫生组织根据肿瘤形态以及上皮细胞的特征,将胰腺囊性肿瘤分为3类,浆液性囊性肿瘤( serous cystic neoplasm,SCN)、黏液性囊性肿瘤( mucinous cystic neoplasm,MCN)和导管内乳头状黏液性囊腺瘤( intraductal papillary mucinous neoplasm,IPMN)。诊断初次诊断胰腺肿瘤最常使用薄层CT。MRI在胰腺囊性肿瘤的诊断中也有独到价值。MRI在囊腔、内部分隔和周围胰腺实质的显示方面具有高对比度,显示微囊性结构较CT有优势,MRCP的水成像技术和无创的特点使其在IPMN的诊断上有一定优势。超声内镜(EUS)可以减少空腔脏器对超声波的影响,可以更加敏感准确的检查胰腺组织。同时,细针穿刺细胞学病理检查特异性高,发现恶性细胞即可确诊为恶性病变,但细胞学病理诊断对取材要求高,FNA有时不能获得足够异型性细胞,同时该诊断也对病理医生的要求较高,往往需要经验丰富的高年资病理医生才能做出准确判断。治疗针对胰腺囊性肿瘤的治疗,手术是主要的选择。手术原则是彻底切除肿瘤、保护胰腺内外分泌功能,术中要进行全面的胰腺探查,有时还需要术中B超定位一些小病灶、避免遗漏多发肿瘤,同时可以判断肿瘤与主胰管的关系。具体的手术方式应根据肿瘤所在部位、病理类型、与主胰管的关系以及患者全身整体情况。如肿瘤位于胰头可行胰十二指肠切除或保留十二指肠的胰头切除术;如在胰体可行胰腺节段切除;如在胰尾可行胰尾连同脾脏同时切除或保留脾脏的胰体尾切除术;如肿瘤侵及胃及横结肠等周围脏器,应争取根治性切除,实施消化道重建。肿瘤复发者需评估患者一般情况,必要时可考虑再次手术切除。
虞先濬医生的科普号 2015年12月04日
2015年12月04日 4910
4910
 3
3
 0
0
相关科普号

陈勇医生的科普号
陈勇 主任医师
重庆医科大学附属第一医院
肝胆外科
7684粉丝71万阅读

姜辉勇医生的科普号
姜辉勇 副主任医师
医生集团-上海
线上诊疗科
3288粉丝258.6万阅读

金约朋医生的科普号
金约朋 副主任医师
温州医科大学附属第一医院
肝胆胰外科
42粉丝3.3万阅读
-
 推荐热度5.0皮庆猛 副主任医师上海交通大学医学院附属仁济医院(东院) 整形外科
推荐热度5.0皮庆猛 副主任医师上海交通大学医学院附属仁济医院(东院) 整形外科体表肿瘤 110票
疤痕 23票
皮肤肿瘤 13票
擅长:乳房整形(男乳肥大、隆胸、假体障碍、巨乳、副乳等);抽脂塑形及脂肪填充(大腿上臂环吸、腰腹瘦身、背臀塑形、面部吸脂、面部脂肪填充等);眼鼻整形(双眼皮、眼袋、开眼角、倒睫、隆鼻、鼻翼缩小、歪鼻矫正等);腋臭(腋下多汗异味、清新微波/Miradry等);面部年轻化微整形(瘦脸、除皱、玻尿酸填充等)等整形美容手术。对各类良恶性体表肿物/皮肤肿瘤(基底细胞癌,鳞状细胞癌等,尤其头面部肿瘤、会阴部肿瘤)、复杂疤痕(外伤/术后疤痕增生、疤痕疙瘩、头面部难治性疤痕、剖腹产术后疤痕等)整形修复、脂肪抽吸、复杂性脂肪瘤切除、副乳矫正、“腋臭”微创根治、男性乳房发育等整形外科常见病。 -
 推荐热度4.3姜陶然 主治医师上海第九人民医院 整复外科
推荐热度4.3姜陶然 主治医师上海第九人民医院 整复外科体表肿瘤 38票
肉毒素除皱 36票
瘦脸针 32票
擅长:各种体表肿物,痣,皮脂腺囊肿等。 玻尿酸注射填充:面部提升轮廓固定,隆鼻,隆颏,隆额,法令纹填充,颞区凹陷填充,颊凹填充,泪沟填充,面。 自体脂肪填充:颞部凹陷,颊部扁平,鼻唇沟法令纹,面部不对称。 肉毒素注射:瘦脸,瘦肩,瘦小腿,下颌缘提升,除皱,腋嗅。 面部轮廓整形,面部不对称,半面短小,半面萎缩,唇腭裂,及其它颅颌面畸形及相关疾病综合征。 -
 推荐热度4.2李传云 主任医师北京佑安医院 普通外科中心
推荐热度4.2李传云 主任医师北京佑安医院 普通外科中心肛瘘 197票
痔疮 107票
肛周脓肿 57票
擅长:肝移植;肝胆、胰脾、胃肠及肛肠大型手术;甲状腺、乳腺手术;艾滋病患者合并有外科疾病如各种肿瘤、尖锐湿疣、肛瘘、痔疮、肛周脓肿的手术处理!




