精选内容
-
妊娠期单纯性低甲状腺素血症(单纯低T4)怎么办?
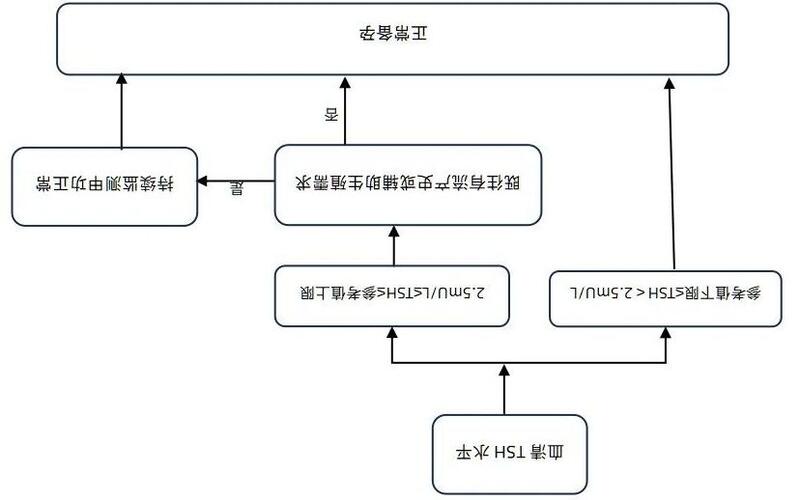
妊娠期单纯性低甲状腺素血症(单纯低T4)怎么办?甲状腺激素对维持妊娠和胎儿发育至关重要,甲状腺疾病是妊娠期常见的内分泌系统疾病,主要包括甲状腺功能亢进、甲状腺功能减退、甲状腺炎等类型,其中妊娠期单纯性低甲状腺素血症(IsolateMaternalHypothyroxinemia,IMH)是一种较为常见的妊娠妇女甲状腺功能减退疾病。一、什么是妊娠期单纯性低甲状腺素血症(IMH)?IMH是指妊娠妇女甲状腺自身抗体阴性、促甲状腺激素(TSH)正常,而游离甲状腺素(FT4)水平低于特异性参考范围下限的一种疾病。已知伴有TSH明确异常的甲减可损害母儿的健康,在某些研究中IMH也可增加孕妇糖脂代谢紊乱和后代神经系统功能障碍的风险,因此IMH在妊娠期保健中被不可忽视。二、为什么会发生IMH?IMH的原因有多种,积极查找原因有利于IMH的对因治疗和预防。首先,碘摄入不足会使IMH的发病率有不同程度的增加,这可能和妊娠期妇女对碘元素需求和排泄增加,造成甲状腺激素合成的原料不足,从而使FT4水平下降相关,然而也有研究显示过量的碘也会增加IMH的发病风险。第二,妊娠期铁缺乏也是低FT4的危险因素之一,主要通过降低铁依赖性酶的活性来影响甲状腺素的合成,使FT4降低。第三,环境污染因素也是导致IMH的重要因素,例如吸烟、农药接触和大气污染等。另外,有研究提示肥胖与IMH之间也存在相关性。三、IMH是否需要治疗?IMH对母婴的不良影响尚有争议。近年来有研究显示,IMH可使子代智商降低、语言迟缓、运动功能减退、孤独症、注意力缺陷多动障碍等的发生风险增加。对妊娠期妇女来说,低FT4还可能增加妊娠期糖尿病、巨大儿和早产的风险,亦与妊娠期高血压疾病相关。是否应用左甲状腺素(LT4)治疗治疗IMH、治疗剂量如何掌握尚无统一标准,目前也没有可证明应用LT4干预可以改善不良妊娠结局和子代智力发育损害的研究。当前,我国的指南既不推荐也不反对在妊娠早期接受LT4治疗,可以根据患者的具体情况而定。如上所述,减少危险因素的发生和接触可以降低IMH的发生。针对碘、铁缺乏或过量的情况,妊娠期妇女可以完善尿碘、尿肌酐和铁蛋白等检测,明确体内碘、铁元素的水平,通过均衡营养饮食和药物等方式调整摄入量。其次,孕妇应避免接触环境污染物、戒烟戒酒,养成良好生活习惯。同时,加强对血脂水平和体重的管理,尤其是BMI≥25kg/m2的育龄期妇女可以在怀孕前或备孕期间进行适当的体重控制,建议整个孕期内控制体重增加不超过15kg。综上,建议在妊娠前常规进行甲状腺功能筛查,尽早发现甲状腺相关疾病,纠正甲状腺功能异常后再妊娠。在妊娠早期接受对甲状腺功能和营养状态的筛查,纠正不良生活习惯,从而预防孕期甲状腺疾病、减少不良结局发生的可能性。参考文献[1] 妊娠和产后甲状腺疾病诊治指南[J]..中华内分泌代谢杂志,2012(05)来源吉林大学第一医院内分泌代谢科
 任卫东医生的科普号
任卫东医生的科普号 2024年09月19日
2024年09月19日 123
123
 0
0
 1
1
-
妊娠和产后甲状腺疾病诊治指南(第2版)推荐意见解读
推荐1-1:诊断妊娠期甲状腺功能异常,本单位或者本地区需要建立方法特异和妊娠期(早、中、晚期)特异的血清甲状腺功能指标(TSH、FT4、TT4)参考范围。推荐1-2:采取NACB推荐的方法制定参考范围。选择碘适量地区、单胎、既往无甲状腺疾病、甲状腺自身抗体阴性、无甲状腺肿大的妊娠妇女,参考范围是第2.5~97.5百分位数。推荐2-1:妊娠期临床甲减的诊断标准是:血清TSH>妊娠期特异性参考范围上限,血清FT4<妊娠期特异性参考范围下限。推荐2-2:如果不能得到TSH妊娠期特异性参考范围,妊娠早期TSH上限的切点值可以通过以下2个方法得到:普通人群TSH参考范围上限下降22%得到的数值或者4.0mU/L。推荐2-3:妊娠期临床甲减损害子代的神经智力发育,增加早产、流产、低出生体重儿、死胎和妊娠期高血压疾病等风险,必须给予治疗。推荐2-4:妊娠期临床甲减的治疗目标是将TSH控制在妊娠期特异性参考范围的下1/2。如无法获得妊娠期特异性参考范围,则可控制血清TSH在2.5mU/L以下。一旦确诊妊娠期临床甲减,应立即开始治疗,尽早达到上述治疗目标。推荐2-5:妊娠期临床甲减选择LT4治疗。不用LT3或者干甲状腺片治疗。推荐2-6:临床甲减妇女疑似或确诊妊娠后,LT4替代剂量需要增加20%~30%。根据血清TSH治疗目标及时调整LT4剂量。推荐2-7:临床甲减妇女妊娠前半期每2~4周检测1次甲状腺功能。血清TSH稳定后可以每4~6周检测1次。推荐2-8:患有临床甲减的妊娠妇女产后LT4剂量应调整至妊娠前水平,并需要在产后6周复查甲状腺功能,指导调整LT4剂量。推荐2-9:已患临床甲减的妇女需先调整LT4剂量,将血清TSH控制在正常参考范围下限~2.5mU/L后再计划妊娠。推荐3-1:妊娠期SCH(妊娠期亚临床甲状腺功能减退症)的诊断标准是:血清TSH>妊娠期特异性参考范围上限,血清FT4在妊娠期特异性参考范围之内。推荐3-2:妊娠期SCH根据血清TSH水平和TPOAb是否阳性选择妊娠期SCH的不同治疗方案。推荐3-3:妊娠期SCH的治疗药物、治疗目标和监测频度与妊娠期临床甲减相同。LT4的治疗剂量可能低于妊娠期临床甲减,可以根据TSH升高程度,给予不同剂量的LT4起始治疗。推荐3-4:妊娠期诊断的SCH,产后可以考虑停用LT4,并在产后6周评估血清TSH水平。推荐4-1:血清FT4水平低于妊娠期特异性参考范围下限且血清TSH正常,可诊断为低甲状腺素血症。推荐4-2:LT4干预单纯低甲状腺素血症改善不良妊娠结局和子代神经智力发育损害的证据不足,本指南既不推荐也不反对在妊娠早期给予LT4治疗。推荐4-3:建议查找低甲状腺素血症的原因,如铁缺乏、碘缺乏或碘过量等,对因治疗。推荐5-1:甲状腺自身抗体阳性是指TPOAb或TgAb的滴度超过试剂盒提供的参考范围上限。单纯甲状腺自身抗体阳性不伴有血清TSH异常,也称为甲状腺功能正常的甲状腺自身抗体阳性。推荐5-2:妊娠前甲状腺功能正常、TPOAb或TgAb阳性的妇女明确妊娠后,应在妊娠期监测血清TSH,每4周检测1次至妊娠中期末。推荐5-3:应用LT4治疗甲状腺功能正常、TPOAb阳性、有不明原因流产史的妊娠妇女,可能有益,而且风险小。可起始于25-50ug/d的LT4治疗。推荐5-4:妊娠期不推荐TPOAb阳性的妇女补硒治疗。推荐6-1:PPT(产后甲状腺炎)在产后1年内发病。典型病例临床经历3期、即甲状腺毒症期、甲减期和恢复期。非典型病例可以仅表现为甲状腺毒症期或者甲减期。妊娠早期TPOAb阳性妇女,发生PPT风险增加。推荐6-2:所有抑郁症患者,包括产后抑郁症患者,均应筛查是否存在甲状腺功能异常。推荐6-3:PPT甲状腺毒症期不给予ATD治疗。B受体阻滞剂可以减轻症状,尽量使用最小剂量,尽量缩短疗程。推荐6-4:甲状腺毒症期之后,每2个月复查1次血清TSH,以及时发现甲减。推荐6-5:甲减期给予LT4治疗,每4~8周复查1次血清TSH,直至甲状腺功能恢复正常。推荐6-6:甲减期持续治疗6~12个月后,LT4开始逐渐减量。如果此时患者正在哺乳,暂不减少LT4的剂量。推荐6-7:20%以上PPT患者发展为永久性甲减。需要在发病后每年检测血清TSH,早期发现永久性甲减并给予治疗。推荐7-1:妊娠早期血清TSH<妊娠期特异性参考范围下限(或0.1mU/L),提示可能存在甲状腺毒症。应当详细询问病史、体格检查,进一步测定T4、T3、TRAb和TPOAb。禁忌131I摄取率和放射性核素扫描检查。推荐7-2:血清TSH低于妊娠期特异性参考范围下限(或0.1mU/L),FT4>妊娠期特异性参考范围上限,排除甲亢后,可以诊断GTT。推荐7-3:GTT(妊娠期甲状腺毒症)与胎盘分泌高水平的hCG有关,治疗以支持疗法为主,纠正脱水和电解质紊乱。不主张给予ATD治疗。如病情需要,可以考虑应用B受体阻滞剂。推荐7-4:已患Graves病甲亢的妇女最好在甲状腺功能控制至正常并平稳后妊娠,以减少妊娠不良结局。推荐7-5:除外单纯胎儿甲亢这种少见情况,控制妊娠期甲亢,不推荐ATD与LT4联合用药。因为这样会增加ATD的治疗剂量,导致胎儿出现甲状腺肿和甲减。推荐7-6:正在服用MMI或PTU的备孕妇女,如果妊娠试验阳性,可暂停ATD并立即检测甲状腺功能和甲状腺自身抗体。根据临床表现和FT4水平决定是否用药。推荐7-7:妊娠期监测甲亢的控制指标首选血清FT4/TT4。控制的目标是应用最小有效剂量的PTU或者MMI,使血清FT4/TT4接近或者轻度高于参考范围上限。推荐7-8:妊娠期应用ATD治疗的妇女,建议FT4或TT4、T3和TSH在妊娠早期每1~2周检测1次,妊娠中、晚期每2~4周检测1次,达到目标值后每4~6周检测1次。推荐7-9:妊娠期原则上不采取手术治疗甲亢。如果确实需要,行甲状腺切除术的最佳时机是妊娠中期。推荐7-10:既往应用过放射性碘治疗、或手术治疗、或正在应用ATD治疗的Graves病妊娠妇女,在妊娠早期检测血清TRAb。推荐7-11:对妊娠后半期母体甲亢不能控制或存在高滴度TRAb(高于参考范围上限3倍)的妊娠妇女,需要从妊娠中期开始监测胎儿心率,超声检查胎儿的甲状腺体积、生长发育情况、羊水量等。对具有甲亢高危因素的新生儿,应密切监测其甲状腺功能。推荐7-12:正在哺乳的甲亢患者如需使用ATD,应权衡用药利弊。ATD应当在每次哺乳后服用。推荐8-1:评估妊娠妇女碘营养时,单次UIC与尿肌酐的比值(ug/g)优于单次UIC(ug/L)。推荐8-2:备孕、妊娠期和哺乳期妇女每天要保证摄碘至少250ug。推荐8-3:根据不同的地区制定不同的补碘策略。在碘缺乏地区,如果每天吃含碘盐,妊娠期不用额外补充碘剂。如果不吃含碘盐,妊娠期每天需要额外补碘150μg。补碘形式以碘化钾为宜(或者含相同剂量碘化钾的复合维生素)。开始补充的最佳时间是孕前至少3个月。推荐8-4:妊娠期和哺乳期每天摄碘>500ug有导致胎儿甲减的风险。推荐9-1:妊娠期对甲状腺结节患者要详细询问病史、完善体格检查、测定血清TSH和做颈部超声。推荐9-2:妊娠期间可以做FNA(结节细针穿刺抽吸)。如果甲状腺结节良性可能性大,FNA可以推迟至产后进行。如果甲状腺结节细胞学检查为良性,妊娠期不需要特殊的监测。推荐9-3:妊娠早期发现的乳头状甲状腺癌应该进行超声监测,每3个月复查甲状腺超声,监测肿瘤的增长速度。如果妊娠中期结节仍然保持稳定,或者是在妊娠后半期发现的结节,手术或许可以推迟到产后。推荐9-4:妊娠早期发现暂不手术的DTC(妊娠期分化型甲状腺癌),每3个月复查甲状腺超声,监测肿瘤的增长速度。给予LT4治疗,治疗目标是控制血清TSH在0.3~2.0mU/L。推荐9-5:如果DTC在妊娠24~26周前持续增大,或者发生淋巴结转移,推荐手术治疗。推荐9-6:DTC的手术时机应当选择在妊娠中期的后期,此时手术母亲和胎儿风险减小。推荐9-7:妊娠期新诊断的髓样癌或未分化癌对妊娠的影响尚不清楚。然而治疗延迟很有可能导致不良结局。因此在评估所有临床因素后,应该手术治疗。推荐9-8:DTC患者妊娠后要维持既定的TSH抑制目标。定期检测血清TSH,每2~4周1次,直至妊娠20周。TSH稳定后可每4~6周检测1次。推荐9-9:有DTC治疗史的妇女,如果妊娠前不存在疾病的结构(超声是否有可疑癌症结节)或生化(Tg水平是否升高)异常证据,妊娠期不需要进行超声和Tg监测。若甲状腺癌治疗效果不佳,或已知存在复发或残留病灶,应在妊娠期进行超声和Tg监测。推荐10-1:新生儿CH(先天性甲状腺功能减退症)筛查应当在生后72h~7d进行。足跟血(滤纸干血斑标本)TSH切点值是10~20mU/L。推荐10-2:筛查阳性者立即复查血清TSH、FT4/TT4。诊断标准由各地实验室根据本实验室的参考范围确定。可以参考血清TSH>9mU/L,FT4<0.6ng/dl作为CH的诊断标准。尚需结合CH病因检查的结果。推荐10-3:CH的治疗应当在生后2个月之内开始,开始越早预后越好。治疗目标是维持血清TSH<5mU/L,FT4、TT4在参考范围上1/2水平。推荐11-1:在高危妊娠人群中筛查,有30%~80%的甲亢、亚临床甲亢或者甲减、SCH漏诊。推荐11-2:成本效益分析显示,筛查整个妊娠人群优于不筛查。推荐11-3:根据我国国情,本指南支持国内有条件的医院和妇幼保健部门对妊娠早期妇女开展甲状腺疾病筛查。筛查指标选择血清TSH、FT4、TPOAb。筛查时机选择在妊娠8周以前。最好是在妊娠前筛查。推荐12-1:所有治疗不孕的妇女应监测血清TSH水平。推荐12-2:对于甲状腺自身抗体阴性的SCH不孕妇女(未接受辅助生殖),LT4治疗提高受孕率的证据不足。但应用LT4能够防止妊娠后SCH向临床甲减的发展,而且低剂量LT4治疗风险较低,推荐对患有SCH的不孕症的备孕妇女给予LT4治疗,起始剂量25~50ug/d。推荐12-3:对接受辅助生殖的SCH妇女推荐应用LT4治疗。TSH治疗目标应控制在2.5mU/L以下。推荐12-4:因为在控制性卵巢刺激期间得到的甲状腺功能结果不能真实反映甲状腺功能状态,建议在可能的情况下,应在进行控制性超排卵前、后1~2周检测甲状腺功能。推荐12-5:对进行控制性超排卵成功受孕的妇女,推荐对TSH升高者进行治疗。对进行控制性超排卵后未受孕妇女,如果TSH轻度升高,应该每2~4周监测TSH,这部分妇女的甲状腺功能可能恢复至正常水平。推荐12-6:对于甲状腺功能正常、TPOAb阳性进行辅助生殖的不孕妇女,应用LT4可改善辅助生殖结局的证据不足。但是,对既往有流产或复发性流产史进行辅助生殖的不孕妇女,应权衡利弊,选择LT4治疗。LT4起始剂量为25~50ug/d。
张伟医生的科普号 2024年08月23日
2024年08月23日 331
331
 0
0
 0
0
-
孕12周+6天,游离甲状腺素偏高,促甲状腺激素偏低,怎么办

 吴怡医生的科普号
吴怡医生的科普号 2023年11月29日
2023年11月29日 35
35
 0
0
 0
0
-
平时甲状腺功能正常女性,备孕的时候也需要将TSH维持在<2.5mIU/L吗?
甲状腺功能正常,备孕的时候也需要将TSH维持在<2.5mIU/L吗?内分泌科门诊来一位正在备孕的年轻女性。甲状腺功能各项指标均在正常范围内:促甲状腺激素(TSH)3.225mIU/L,血清游离甲状腺素(FT4)12.01pmol/L,血清游离三碘甲状腺原氨酸(FT3)4.73pmol/L,血清总三碘甲状腺原氨酸(TT3)1.56nmol/L,血清总甲状腺素(TT4)109.34nmol/L。患者说她目前正在备孕,妇科医生让她来内分泌科门诊就诊,还特意在甲功检验单上写了TSH<2.5mU/L。内分泌科医生都知道临床甲减和亚临床甲减的妇女在正常备孕和妊娠时的TSH都需要控制在2.5mU/L以下。那么甲状腺功能正常,备孕的时候也需要将TSH维持在<2.5mU/L吗?普通人和非内分泌科医生可能还不清楚具体应该怎么判断,为此笔者进行了总结。这需要结合甲状腺自身抗体和TSH水平以及既往病史进行综合判断。首先明确一个概念“甲状腺自身抗体阳性”。甲状腺自身抗体阳性指的是抗甲状腺过氧化物酶抗体(TPOAb)或抗甲状腺球蛋白抗体(TGAb)水平超过检测上限。甲状腺自身抗体阳性表明甲状腺已受到自身免疫损伤。虽然TPOAb会通过胎盘。但是母体的TPOAb和TGAb阳性与胎儿的甲状腺功能障碍无关。TPOAb和TGAb阳性大部分时候是重合的,但是少部分人会出现单纯的TGAb阳性。目前,绝大多数研究都是通过测定TPOAb的水平来评估甲状腺自身免疫情况及临床结局,指南中的推荐也是以TPOAb为主,所以仅用TPOAb反应甲状腺自身免疫情况可能会遗漏掉这少部分单纯TGAb阳性的人群。因此,推荐使用两个抗体进行综合评估。在妊娠期甲状腺激素需求增加的情况下,由于甲状腺自身抗体阳性的这部分人群自身甲状腺已经受到免疫损伤,因此发生亚临床甲状腺功能减退和临床甲状腺功能减退的风险大大增加。国内研究表明,亚临床甲减和临床甲减均会增加包括早产、流产等妊娠不良结局的风险。并且甲状腺自身抗体阳性也与流产、早产等不良妊娠结局密切相关。因此,对于甲状腺自身抗体阳性的这部分育龄期妇女来说,备孕时期及妊娠期间的甲状腺功能都需要持续监测。建议每4周监测一次甲状腺功能。根据甲状腺自身抗体的水平,甲状腺功能正常的备孕期妇女需要进行不同的流程。1.甲状腺自身抗体阴性这部分人群是最简单的,甲状腺功能正常的话可以正常备孕。诊疗流程见图1。图1甲功正常合并自身抗体阴性的判断流程注:TSH=促甲状腺激素2.甲状腺自身抗体阳性既往研究已经表明甲状腺自身抗体阳性的患者发生自然流产的风险明显升高。荟萃分析显示甲状腺自身抗体阳性的患者发生流产的风险是甲状腺自身抗体阴性患者的2.6倍。LT4替代治疗可以使流产相对风险显着降低52%。此外,甲状腺自身抗体阳性还会增加早产风险。与甲状腺自身抗体阴性的患者相比,TPOAb和/或TGAb阳性的妊娠妇女在37周前早产的风险相对增加41%。LT4替代治疗大概可以降低69%的早产发生风险。诊疗流程见图2。图2甲功正常合并自身抗体阳性的判断流程图注:TSH=促甲状腺激素,LT4=左甲状腺素总结对于甲状腺自身抗体阴性的育龄期妇女,监测甲状腺功能正常的情况下可以正常备孕。而对于甲状腺自身抗体阳性的育龄期妇女,需要每4周监测一次甲状腺功能。如果参考值下限≤TSH<2.5mU/L,可以进行正常备孕。如果2.5mU/L≤TSH≤参考值上限,在排除反复流产史的情况下可以进行备孕。如果存在流产史或者需要进行辅助生殖可以采用小剂量左甲状腺素替代治疗,持续监测甲功。特别注意:此意见仅针对正在备孕的育龄期女性,此时TSH的参考值上下限与普通人群一致。而一旦确诊妊娠状态后,不能再按照此TSH参考范围进行判断甲状腺功能是否异常,需至内分泌科就诊咨询专科医生意见。来源医脉通妇产科
 任卫东医生的科普号
任卫东医生的科普号 2023年11月22日
2023年11月22日 220
220
 0
0
 2
2
-
孕期促甲状腺激素是多少,如何调呀

 郭翠梅医生的科普号
郭翠梅医生的科普号 2023年03月16日
2023年03月16日 232
232
 0
0
 0
0
-
怀孕了甲状腺素高怎么办?

 余娜医生的科普号
余娜医生的科普号 2022年12月12日
2022年12月12日 259
259
 0
0
 0
0
-
主任,孕15周,tsh5.78,原来吃优甲乐2片,现在吃多少合适,会不会孩子因此变笨?

 郭翠梅医生的科普号
郭翠梅医生的科普号 2022年11月17日
2022年11月17日 102
102
 0
0
 2
2
-
甲亢妊娠期和哺乳期用药时应注意哪些问题?
甲亢妊娠期和哺乳期用药时应注意哪些问题?与普通甲亢相比,妊娠期甲亢用药有一定的特殊性。丙基硫氧嘧啶(PTU)不易通过胎盘,胎儿致畸风险较低,缺点是可引起严重肝损害;他巴唑(MMI)有一定的致畸性,但肝毒性相对较小。故美国甲状腺学会(ATA)建议,妊娠早期(器官形成时期)首选丙基硫氧嘧啶(PTU),妊娠中、晚期换用他巴唑(MMI)治疗。其次,妊娠期甲亢病人的用药剂量不宜过大,应当用最小的有效剂量,使甲状腺激素维持在正常偏高的水平,以免引起母婴甲状腺功能减退,影响胎儿的正常发育。关于甲亢患者的产后哺乳问题,以往认为抗甲状腺药物可经乳汁分泌而影响婴儿甲状腺功能,产后不宜哺乳。但近年的诸多临床研究表明,甲亢母亲服用中等剂量(PTU<300mg/日或MMI<20mg/日)的抗甲状腺药物(无论是PTU还是MMI)是安全的,不会影响婴儿的甲状腺功能,可以哺乳。但为安全起见,建议患者在哺乳后立即服药,四个小时之后再喂第二次奶,使哺乳与上次服药间隔至少3~4小时,此时乳汁中药物浓度已很低,对婴儿更加安全。
 任卫东医生的科普号
任卫东医生的科普号 2022年11月07日
2022年11月07日 227
227
 0
0
 1
1
-
孕前甲功和抗体都正常,孕后8周12周促甲状腺素分别0.07和0.06,怎么办

 李国华医生的科普号
李国华医生的科普号 2022年10月26日
2022年10月26日 180
180
 0
0
 1
1
-
医生孕期甲状腺素偏高一点正常吗?

 曹卫刚医生的科普号
曹卫刚医生的科普号 2022年10月20日
2022年10月20日 55
55
 0
0
 0
0
相关科普号

刘学医生的科普号
刘学 主治医师
湖南医药学院总医院
核医学科
221粉丝22.9万阅读

刘志民医生的科普号
刘志民 主任医师
海军军医大学第二附属医院
内分泌科
395粉丝1.2万阅读

夏晓天医生的科普号
夏晓天 主治医师
上海市第六人民医院
普外科
974粉丝2.9万阅读
-

 推荐热度5.0熊瑛 副主任医师上海新华医院 妇产科
推荐热度5.0熊瑛 副主任医师上海新华医院 妇产科产前检查 107票
剖腹产 97票
妊娠合并症 11票
擅长:围产医学,孕前孕期保健,各类并发症及合并症的诊治,妊娠期糖尿病,妊娠期高血压,甲状腺疾病,自身免疫疾病等,危急重症孕产妇救治,产前诊断,镇痛分娩等 -

 推荐热度4.6徐亮 副主任医师上海新华医院 妇产科
推荐热度4.6徐亮 副主任医师上海新华医院 妇产科习惯性流产 86票
产前检查 20票
先兆流产 12票
擅长:复发性流产,习惯性流产,胚胎停育 -
 推荐热度4.6陈云燕 副主任医师上海交通大学医学院附属仁济医院(东院) 妇产科
推荐热度4.6陈云燕 副主任医师上海交通大学医学院附属仁济医院(东院) 妇产科产前检查 10票
妊娠合并症 7票
擅长:主要从事高危产科工作,尤其擅长各种危重孕产妇抢救和妊娠内分泌疾病诊治和孕前咨询




