学术前沿
发表者:白红民 人已读
经常有病人咨询病人的预后如何,目前有三种分子标志物可以供大家参考,IDH1/IDH2突变、1p/19q联合缺失及MGMT启动子甲基化。
需要的是MGMT启动子甲基化并非MGMT免疫组化;
遗憾的是,我们医院目前只能检查其中一项,其他项目还需要在其他实验室进行检查,且自费项目,希望医院能早点开展此类检查。
分子学标识物在胶质瘤诊治中的应用
【Ref: Weller M, et al. Lancet Oncol. 2013 Aug;14(9):e370-9.】
瑞士苏黎世大学医院神经外科教授Weller M等曾在去年8月的《Lancet Oncology》上发表综述《分子神经肿瘤学的临床实践:新视野》,对临床工作有重要的指导意义,现将有关神经胶质瘤部分简要介绍如下:
中枢神经系统肿瘤的WHO分类主要是依据组织学和形态学特征,将肿瘤恶性程度分成1~4级。传统的脑肿瘤分类法根据肿瘤细胞和正常细胞的相似性,推断细胞来源进行命名,临床医生由此可以获得与预后相关的信息。单纯依赖组织病理学检查,由于观察者间的识别差异,可能发生偏差。因此,借助免疫组化标识物有利于鉴别不同肿瘤类型。分子学标识物对于鉴别组织学表现相似的肿瘤,提供更丰富的诊断和预后信息,已成为神经肿瘤学领域不可缺少的组成部分。
IDH1/IDH2突变、1p/19q联合缺失及MGMT启动子甲基化是三项有重要价值的诊断胶质瘤和评估预后的分子学标识物。
IDH突变
胶质瘤中IDH突变说明其不同的发生来源。野生型IDH胶质瘤包括1级毛细胞星形细胞瘤和原发胶质母细胞瘤。大多数2级、3级胶质瘤和极少数继发性4级胶质母细胞瘤均存在IDH突变,它们的预后要好于同级别野生型IDH胶质瘤。有研究发现IDH状态对于判断3级和4级胶质瘤(少突胶质瘤除外)预后优于组织学分级。虽然突变型IDH和野生型IDH肿瘤在形态特征上类似,但把他们视作同等恶性等级列入同一临床试验显然是不合适的。IDH状态对鉴别诊断,尤其对鉴别弥漫性胶质瘤和反应性胶质增生等具有重要的价值。不过IDH状态对特定肿瘤的治疗决策方面并无建树。
1p和19q联合缺失
1p和19q联合缺失与少突胶质肿瘤有关,在其他肿瘤中很少发现。大多数有1p和19q联合缺失的少突胶质瘤同时还有CIC基因突变。1p和19q联合缺失的肿瘤预后优于同级别无此变异的肿瘤;而侵袭性是否更弱尚无定论,但对放疗或烷化剂化疗的敏感性更高。临床试验也证明1p和19q联合缺失肿瘤受益于联合化疗,是预后较好的亚组。
MGMT启动子甲基化
DNA修复蛋白MGMT可修复因烷化剂引起的鸟嘌呤损伤,导致尼莫司汀、替莫唑胺等化疗药物无效;降低MGMT蛋白浓度即减弱对DNA修复,提高治疗效果。MGMT基因启动子的超甲基化可能导致该基因沉默而降低其蛋白浓度。临床研究发现,MGMT启动子甲基化的胶质母细胞瘤接受烷化剂化疗的病人,其肿瘤无进展生存时间和总体生存时间较长。通过免疫组化法确定MGMT状态,观察者间存在明显的差别;而由甲基化专用PCR等方法来测定其表观遗传激活状态是比较可靠的方法。但目前的临床试验没有将不同的MGMT启动子甲基化的病人区别对待。间变性胶质瘤具有独特的遗传和表观遗传学变异特征,因而其致病机制和发展规律也有所不同。同样,有关间变性胶质瘤的试验也未考虑MGMT启动子甲基化状况对治疗的影响。必须指出,MGMT启动子甲基化对肿瘤病人的预后具有很强的独立于治疗手段之外的判断价值,有必要更加深入地进行生物学研究。
以上3项分子学标识物并非彼此独立的,比如IDH突变肿瘤常常呈现MGMT启动子甲基化,1p/19q联合缺失肿瘤大多有IDH突变;IDH突变/G-CIMP阳性间变性胶质瘤几乎都有MGMT启动子甲基化,相反,G-CIMP阴性肿瘤MGMT启动子甲基化率为40%~50%,与原发性胶质母细胞瘤相近。大多数间变性胶质瘤中,MGMT启动子甲基化是G-CIMP的表现型,而原发性胶质母细胞瘤中G-CIMP非常罕见。MGMT启动子甲基化可能提示IDH突变肿瘤表现G-CIMP,而在IDH野生型肿瘤中则表现为一种不同的、未知的作用。相反,在大宗的间变性胶质瘤病人中发现某些G-CIMP相关基因表观遗传失活可能增加肿瘤对放疗甚至化疗的敏感性,并与MGMT相关的效应相叠加。对这些基因的深入了解将有助于开启新的治疗模式。
图1. 以分子标识物为基础指导间变性胶质瘤的治疗。对间变性胶质瘤进行1p/19q联合缺失检测,如阳性,接受放疗/PCV化疗,或放疗/TMZ同步及序贯化疗,或TMZ、PCV化疗;如阴性,进行IDH突变检测,如存在突变,接受放疗或TMZ或PCV;如无突变,进行MGMT测定,启动子甲基化者接受TMZ化疗或放疗/TMZ同步及序贯化疗;如无甲基化者则进行放疗。橙色框表示新标准疗法;蓝色框表示待验证疗法。(PCV:甲基苄肼+洛莫司汀+长春新碱,TMZ:替莫唑胺)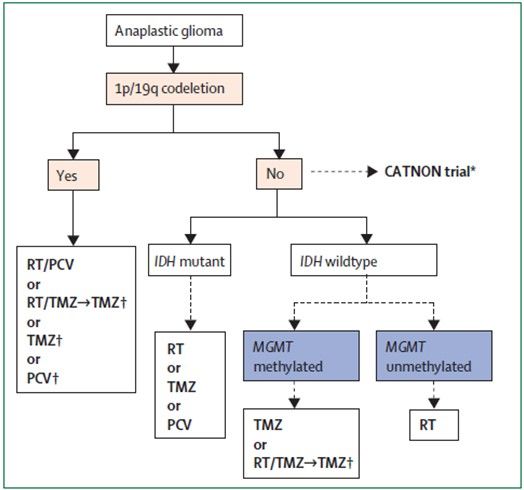
图2. 以分子标识物为基础指导胶质母细胞瘤治疗。年龄小于等于65~70岁,放疗/TMZ同步及序贯治疗;年龄大于65岁,MGMT启动子甲基化检测,阳性者接受TMZ化疗或放疗/TMZ同步及序贯治疗;未甲基化者接受放疗。橙色框为新标准疗法。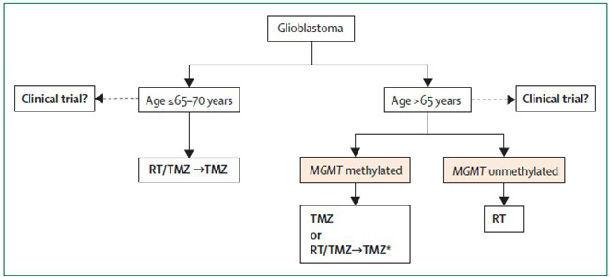
(本文由复旦大学附属华山医院王知秋教授编译,本刊学术顾问复旦大学附属华山医院陈衔城教授审校)
本文为转载文章,如有侵权请联系作者删除。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅
发表于:2014-10-09