学术前沿
发表者:崔志强 人已读
请登录http://www.qhjzwcw.com
崔志强 修波* 孙振兴 萧凯 段宏宇 罗天宝
清华大学玉泉医院脊髓脊柱神经外科, 北京 (100049)
【摘要】 目的 通过对81例脊髓脊膜膨出术前合并脑积水手术方式的回顾性分析,探讨其手术方式与最佳疗效的关系。方法 对清华大学玉泉医院自2004年1月-2011年1月收治并有效随访的81例脊髓脊膜膨出合并脑积水进行分析。比较三种手术方式:A先期完成神经松解脊髓还纳硬膜修补术,再行脑积水分流术;B 先期行脑积水分流术再完成神经松解脊髓还纳硬膜修补术;C一期完成脑积水分流术以及神经松解脊髓还纳硬膜修补术。对三种不同手术方式的术后疗效以及并发症进行评估。结果 A术式术后并发症较多,存在致残的危险因素,B术式术后疗效以及出现并发症较C术式相近,但需分期手术。结论 针对术前高颅内压性脑积水一期完成脑室-腹腔分流以及神经松解脊髓还纳硬膜修补术是最佳的治疗方式,对于正常压力脑积水可以暂不分流,视术后颅内压变化而定。
【关键词】脊髓脊膜膨出;脑积水;外科手术
Analysis of operational manner for 81 cases of myelomeningocoele accompanied by hydrocephalus
Cui-zhi qiang Xiu bo* Sun-zhenxing Xiaokai Duan-hongyu Luo-tianbao
Dept. of Spinal cord And Spianal column Neurosurgery, Beijing (100049)
[Abstract] Objective: To investigate the relationship between the operational methods and the best therapeutic effects,we analyzed retrospectively 81 cases who manifested as myelomeningocoele with hydrocephalus. Method:Eighty-one cases suffering from infant myelomeningocoele with hydrocephalus underwent operation in Tsinghua University Yuquan Hospital and were followed up effectively from 2004 to 2011. And three different operative measures were compared. Firstly,ventriculoperitonea Shunting was completed after neurolysis of spinal cord and original dural mending;Secondly,Shunting was completed before the above operation. Finally, Shunting was completed while neurolysis of spinal cord and original dural mending were done simutaneously while operating. Then such treatments were evaluated according to their effects and complications. Results: The complications were frequent and high possibility of postsurgical disability after the first measure was conducted. The complication of the second one was similar to third one,Satisfactory curative effects and rare complicatons, but staged operation was required. Conclusions: Shunting was completed while neurolysis of spinal cord and original dural mending might be the best strategy for patients suffering from myelomeningocoele accompanied by hydrocephalus( high intracranial pressure). For patients showed normal intracranial pressure, shunting should be decided according to postsurgical intracranial pressure.
[Key word] Myelomeningocoele; Hydrocephalus; Neurosurgery
脊髓脊膜膨出是由于神经轴中胚叶发育缺陷,神经管闭合不全形成脊柱裂所致。往往合并脑积水等先天性畸形。我院自2004年1月-2011年1月收治的542例脊髓脊膜膨出的患者中有83例合并脑积水,现就其手术方式以及术后疗效介绍如下:
资料和方法
1 临床资料
1.1 一般资料 本组脊髓脊膜膨出合并脑积水共83例,其中有效随访81例(随访率97.6%)。男性39例(48.1%),女性42例(51.9%),年龄28天~31岁,平均年龄16.8岁±4.2岁。
1.2 临床表现 所有病例均详细记录小便症状(排尿淋漓不尽、排尿不畅、尿潴留、尿失禁等),大便症状(大便干燥、大便无力、大便失禁等),肢体症状(下肢肌力降低、肌肉萎缩、足畸形等)。所有病例均仔细行体格检查,尤其后背部脊膜膨出、头围增大等体征。术前通过囊肿腔或囟门穿刺测颅内压。
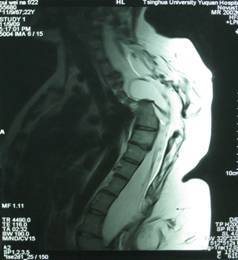
1.3 辅助检查 所有患者均行术前头颅CT及MRI,脊膜膨出部位MRI检查,必要时行尿动力学及神经电生理检查。 视力通过中国五分视力表。
2 手术方式
2.1针对脊膜膨出 患者取侧卧位,在全麻气管插管下手术。头略低,以防脑脊液丢失。取纵切口或斜梭形切口,沿着膨出之硬脊膜外走行解剖基底部囊颈,切除膨出的多余的硬脊膜。应在显微镜下松解膨出的神经纤维组织,要沿着蛛网膜游离,切断丧失末梢走向的纤维,辨别膨出的神经和纤维束带如较困难,可用诱发电位仪或神经电刺激仪帮助区分。神经完全松解后,完全还纳膨出的脊髓组织以及神经束,用人工硬脊膜给以硬膜扩大修补,缝合力求严密,同时给被还纳的脊髓以空间而防止再粘连。可利用附近的骨膜,肌膜或肌肉封闭裂孔,或用阔筋膜进行骨裂修补,或者采用肌瓣转移的方法封闭裂孔,部分椎管缺损严重的患者采用钛板重塑椎管以保护神经组织。
2.2针对脑积水 总结手术病例分为三组: A组、先期完成神经松解脊髓还纳硬膜修补术,再行脑积水分流术;B组、先期行脑积水分流术再完成神经松解脊髓还纳硬膜修补;C、组一期完成脑积水分流术以及神经松解脊髓还纳硬膜修补术。
分流管选用德国蛇牌分流管,正常脑积水采用低压管(40~50mmH2O),其余采用中压管(90~120mmH2O),分流术选择脑室三角区(耳上3厘米,耳后4厘米)为头部穿刺点,腹部端于右腹麦氏点上或腹部正中,经导引管引导皮下放置脑室一腹腔引流管,脑室引流管经颅孔插入右侧侧脑室三角区,置入深度可从头颅CT或MRI测量,大约5厘米左右,连接分流泵头端,固定分流泵再切开腹膜,将脑室一腹腔分流管尾端放入腹腔,长约30~40cm。
3 并发症 所有患者详细记录术后并发症,包括急性颅内压增高(恶心、呕吐、视神经乳头水肿),视力下降甚至失明,脑脊液漏,感染,分流管梗阻。
4 统计学方法
对计量资料视力测定结果利用独立样本t检验进行比较,SPSS16.0分析处理数据,检验水准P<0.05为有意义。
结果
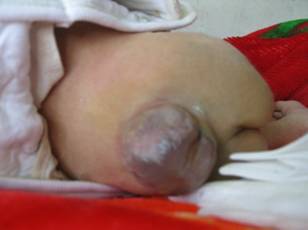
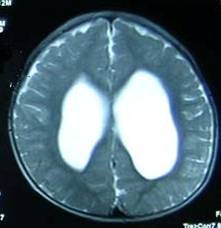
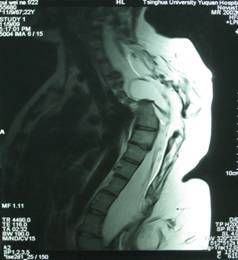
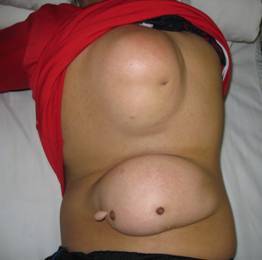
本组81例患者均有不同程度的小便控制障碍,包括单纯小便控制障碍17例(21.0%),合并会阴部、下肢感觉障碍31例(38.3%), 合并足部畸形者14例(17.3%),合并下肢肌萎缩伴运动障碍19例(23.4%)。81例患者中,术前53例(65.4%)腰骶部膨出(图1),16例(19.8%)颈部膨出(图2),12例(14.8%)胸部膨出,头部CT或MRI显示不同程度的脑积水,其中64例伴有不同程度的Charii畸形。术前通过膨出腔或囟门穿刺测得颅内压80~180mmH2O之间9例,大于180mmH2O者72例。平均颅内压219±43mmH2O。
图1 骶尾部脊膜膨出合并脑积水
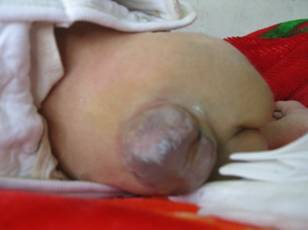
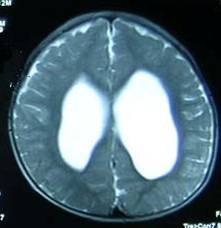
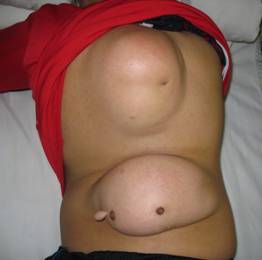
图2 胸部及腰部脊膜膨出合并脑积水
本组患者均成功完成神经松解脊髓还纳硬膜修补术,椎管扩大重建术,术后神经恢复理想,背部伤口恢复良好。A组30例先期完成神经松解脊髓还纳硬膜修补术,术前正常颅内压脑积水9例,术后急性颅内压增高4例(平均268mmH2O),给以二期行腹腔分流,其余21例术后颅内压增高急剧14例(平均314mmH2O),失明1例,视力下降3例,脑脊液漏4例,感染3例,1例死亡。感染控制后均二期行脑积水分流术,术后除失明症状外均缓解。B组24一期行脑积水分流术,术后1例感染,控制后二期完成神经松解脊髓还纳硬膜修补术,术后出现堵管1例,感染2例。C组27例一期完成脑积水分流术以及神经松解脊髓还纳硬膜修补术。术后出现堵管2例,感染2例。术后并发症情况见表1。一期手术术前、术后视力改变显示A、B组和C组在术前术后均有明显差异(A组:术前4.1±0.2,一期术后3.7±0.1,P<0.05;B组:术前3.8±0.2,一期术后4.5±0.3,P<0.05;C组:术前3.2±0.3,一期术后4.3±0.2,P<0.05)可认为A组患者一期手术后视力下降明显,而B组和C组一期手术后视力好转明显。
表1 术后并发症情况
|
组别 |
例数 |
术后并发症 | |||||
|
|
|
急性颅内压增高 |
脑脊液漏 |
感染 |
分流管梗阻 |
失明 |
死亡 |
|
A组 |
30 |
18 |
4 |
3 |
1 |
1 | |
|
B组 |
24 |
3 |
1 |
||||
|
C组 |
27 |
2 |
2 |
||||
讨论
脊髓脊膜膨出多发于脊柱背侧的中线结构,以腰骶段最为常见,少数见于颈段和胸段,本组患者53例位于腰骶部(65.4%),16例位于颈段(19.8%),12例位于胸段(14.8%)。脊髓脊膜膨出常伴有脑积水, 腰骶段脊髓脊膜膨出约60%合并脑积水[1]。当前研究认为,与神经管缺陷有关的脑积水的机制可能为:①脑发育与神经管缺陷一样存在发育异常;②脊髓脊膜膨出可对正常发育的脊髓固定牵拉从而导致小脑、脑干及第四脑室向下移位而形成小脑扁桃体下疝畸形,使正常脑脊液循环梗阻[2]。也有研究认为脑脊膜膨出有80.56%是生后渐增大,由隐性或半隐性脊柱裂发展而来,患儿进行正常的哺乳、排便以及哭闹等使椎管内压力增高的动作时,都可使原有的裂口及膨出物增大[3]。我们认为:脑积水时脑脊液在传递脑搏动时产生的冲击力,不断冲击脊柱裂处薄弱的脊膜囊,导致脊髓脊膜膨出,从而产生和加重神经系统症状。因此,在早期实行脊髓脊膜膨出修复,可以阻断其继续恶性循环发展的病理过程,为后期的发育创造良好的时机与生理发育空间[4-6]。据此,手术目的为:其一是治疗了脑积水,缓解其对脑功能的影响;其二是阻断了脑积水促进脊膜脊髓膨出的机制。
一般认为,如果没有合并严重的并发症和其它畸形,应该早期手术[7]。不能等到脑室系统明显扩大才实施。多数作者主张脊髓脊膜膨出修补术和脑室-腹腔分流术同时进行,或先行分流术,以防止脑积水进一步加重造成脑组织的损伤,同时减少膨出修补后破裂的危险[8]。Miller等通过对与脊膜修补术同时或延迟分流术的疗效进行对比,得出延迟分流增加了切口脑脊液漏的风险,住院天数明显延长[9]。Machado等认为分流术应该和脊膜修补术同时进行并无额外危险,且可以防止切口脑脊液漏,促进切口愈合,还可以避免脑积水发生时对脑组织的伤害[10]。我们认为:进行脑室-腹腔分流术和脊膜脊髓膨出修补术能够及早阻断发病机制,消除先天畸形,包括膨出物和脑积水。手术可以一期进行,但在脑室未明显扩大之前行分流术的主要难点在于脑室穿刺,熟练手术技巧很有必要,而选择颞枕部穿刺比较容易成功。另外,脑室穿刺可选取三角区,脊柱裂合并的脑积水,脑室扩大从三角区开始,另外,三角区是脉络丛分泌脑脊液的主要部位,局部脑脊液压力较高,三角区穿刺效果较好[6]。分流管可根据测定的颅内压进行选择,正常压力脑积水可选低压管,高颅压脑积水可选中压管,对于经济条件许可的患者可选用可调压性分流管。
感染和分流管梗阻是手术常见并发症,一方面由于异物的原因,本身容易发生感染[11];另一方面,脊髓脊膜膨出手术暴露范围及创面较大,同时手术创面本身的炎症反应势必导致脑脊液蛋白含量增加,这些因素均增加了感染和堵管的可能,导致分流的失败。提高手术技术,缩短手术时间,术中严格无菌观念都可以大大降低感染率。我们所探讨的B、C两组51例病人中,共有感染5例,可能与上述所述机制有关,但与A组相比显然要少,并且症状相对较轻。C组采用分流术和脊膜修补术同时进行的方法,并发症远远低于A组。因此,患者分流术和脊膜修补术一期同时进行可以在短时间内使疾病治愈,降低病患痛苦并且降低治疗费用,但是要求医生严格把握适应症,提高手术的综合技术。
术后出现脑积水严重的后果是视力下降或失明,最后出现不可逆的视神经损伤,本组视力的改变在B、C组有明显的好转,而A组术后出现视力下降3例,失明1例,可能提示先行脊膜膨出手术可能会加重脑积水症状,首先处理脑积水对阻断疾病进展可能更有帮助。另外,术后出现头痛时应该有所警惕,注意视力情况,同时检查眼底是防止严重并发症的关键。在出现伤口感染特别脑脊液漏时,常规复查CT和眼底检查。术后脑积水加重原因:袁青等认为发生急性脑积水的原因是术中出血导致红细胞阻塞蛛网膜颗粒,影响脑脊液吸收[5]。杨芳裕等[6]认为可能囊壁对脑脊液有吸收作用,能延缓脑积水产生,切除囊壁后,脑脊液吸收减少,术前相对平衡被破坏,导致急性脑积水,术后伤口出现脑脊液漏而感染,同样使得蛛网膜粘连,形成脑脊液循环不畅可以产生颅高压。笔者认为特别在较大的脊髓脊膜膨出中,脑脊液循环的生成-吸收平衡已经适应了患者的状态,手术后膨出的神经组织还纳,囊性包块去除,脑脊液循环的空间急剧减小,新的生成-吸收平衡尚未建立,使得颅压增高,
参考文献
[1]萧哲,曾而明,郑丰任等.新生儿脊膜脊髓膨出合并脑积水的外科治疗.中国医师杂志,2002,4:1079-1080.
[2]朱伟杰,费舟等.脊髓脊膜膨出胎儿外科研究治疗进展[J] 中华小儿外科杂志,2003,24(1):74-76.
[3]石斌,王俊英,孙胜平,等.新生儿脑脊膜膨出的手术治疗[J] 中华神经外科杂志,2000,16:331-333.
[4]Tulipan N, Bruner JP, Hernanz-SchulmanM, et al. Effect of intrauterine myelomeningocele repair on central nervous sys-tem structure and function. Pediatr Neurosurg,1999,31:183-188.
[5]袁青,赵丽,宋风云,等. 86例囊性脊柱裂围手术期护理.山东医药, 2000, 40 (12): 65-66.
[6]杨芳裕,NyunyiWambuyiKatumba 等.腰骶部囊性脊柱裂合并脑积水20例分析[J],国际神经病学神经外科学杂志,2008,35(3):195-197.
[7]Pang D. Surgical complication of open spinal dysraphism. Neurosurg Clin N Am, 1995,6:243-257.
[8]王忠诚,主编. 神经外科学[M].武汉:湖北科学技术出版社,1998,829-832.
[9]Miller PD, Pollack IF,Pang D, et al. Comparison of simul-taneous versus delayed ventriculoperitoneal shunt insertion inchildren undergoing myelomeningocele repair. J Child Neurol,1996,11(5):370-372.
[10]Machado HR,Santos de Oliveira R.Simultaneous repair of myelomeningocele and shunt insertion. Child's Nervous System, 2004, 20 (2): 107-109.
[11]张家涌,鲍圣德,张扬等.显微手术治疗小儿腰骶部脊髓脊膜膨出35例报告 [J],中国微创外科杂志2007,7(3):278-280.
本文是崔志强版权所有,未经授权请勿转载。 本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅
发表于:2012-10-22