 三甲
三甲
经椎旁肌间隙后外侧腰椎间孔入路手术治疗腰椎结核和布氏杆菌
脊柱结核和布氏杆菌病性脊柱炎都属于特异性感染,药物治疗是最关键的。但对于伴有严重局部疼痛、脊柱不稳、畸形、脊髓或神经压迫症状的患者[1],需要手术治疗。目前关于脊柱结核和布氏杆菌病性脊柱炎的手术入路和固定方式仍然存在争议[2,3,4]。后外侧经椎间孔入路是椎间孔镜手术的基础,Yeung椎间孔镜(Yeung endoscopic spine system, YESS)技术经Kambin[5]安全三角进入椎间盘内操作[6],该三角是椎间盘后外侧的一个安全区域,其前方的斜边是自椎间孔斜向前下的神经根。鉴于该入路的安全和微创性,我们采用经椎旁肌间隙后外侧腰椎间孔入路手术治疗腰椎结核和布氏杆菌病性脊柱炎35例,现将31例获得一年以上随访的临床资料报告如下:
资料与方法
1.一般资料:2010年8月至2012年8月我们采用经椎旁肌间隙后外侧腰椎间孔入路手术治疗腰椎结核和布氏杆菌病性脊柱炎35例,31例患者获得平均22个月(12~36个月)的随访,男性19例,女性12例。年龄14~59岁,平均34.7岁。所有病人均为单节段病变,以腰痛为主,无神经压迫症状,死骨和脓肿范围不大。腰椎结核23例:腰1/22例,腰2/37例,腰3/49例,腰4/55例。腰椎布氏杆菌病性脊柱炎8例:腰2/31例,腰3/44例,腰4/53例。腰椎布氏杆菌病性脊柱炎的诊断根据Tekkok 等[7]确定的标准,即符合以下标准中的两条或以上可以确诊:1、血培养或骨髓穿刺培养阳性;2、标准布氏杆菌凝集试验抗体滴度≥1:160;3、X线、CT或骨扫描证实脊柱受累;4、病理结果证实为非结核性肉芽组织。
2.治疗方法
1)术前准备:入院后请相关科室会诊,治疗合并疾病。腰椎结核常规四联抗结核药物(异烟肼、利福平、吡嗪酰胺、乙胺丁醇)并积极营养支持治疗治疗2~4周[8],结核中毒症状减轻,红细胞沉降率(erythrocyte sedimendation rate,ESR)<60 mm/ h时手术。腰椎布氏杆菌病性脊柱炎术前口服强力霉素0.1 g,1 次/d,首剂加倍,利福平0.45g,1 次/d,连服2周。
2)手术方法:患者采用气管插管全身麻醉,俯卧于体位架上。自病变节段近端相邻的正常椎体棘突上缘向远端纵行切开,至病变节段远端相邻的正常椎体棘突上缘。切开皮肤、皮下组织,于棘突旁2~3cm切开腰背筋膜,钝性分离多裂肌和最长肌间隙,显露关节突关节。于病变节段椎体置入椎弓根钉,如果病变椎体破坏加重,可以适当延长固定节段。于破坏较轻侧安装连接棒,适度撑开后固定。切断病变破坏严重侧横突间肌,自病变节段关节突关节外缘、远端病变椎体椎弓根上缘,向外侧及近端钝性分离,显露Kambin安全三角区域。由于病变间隙脓肿的炎症反应,局部常有粘连,采用双极电凝止血。将自椎间孔斜向前下的神经根向近端和前方牵开。如果粘连较重,神经根张力很大,为避免神经根牵拉损伤,可以切除关节突关节外侧部分,以增加显露。切开椎间盘纤维环,彻底清除椎间隙内坏死的间盘、脓肿、肉芽组织及死骨。反复冲洗后,置入链霉素粉2g,根据椎间隙高度,取三面皮质自体髂骨块植入椎间隙内支撑植骨。松开对侧临时撑开的钉棒连接,同时安装同侧连接棒。椎间隙适度加压后紧固钉棒连接,放置引流后关闭切口。
3)术后处理:腰椎结核患者术后采用标准的抗结核药物化疗方案(3HRZE/9HRE),即异烟肼、利福平、吡嗪酰胺、乙胺丁醇口服3个月,之后停止吡嗪酰胺,继续口服其它药物9个月。腰椎布氏杆菌病性脊柱炎患者术后继续应用强力霉素、利福平8~12周。患者术后3~7天戴支具下床活动,支具佩戴3个月。术后以门诊随访的方式随访,前3个月每月随访一次,之后每三个月随访一次,术后一年后每半年随访一次,术后两年后每年随访一次。随访时检查血常规、血沉、C反应蛋白、肝肾功能及X线片。31例患者获得一年以上的随访,平均22个月(12~36个月)。
3.统计学处理
数据采用 表示,应用SPSS13.0统计学软件(SPSS公司,美国),对术前、术后7天、末次随访VAS、ODI评分进行方差分析,P<0.01为差异具有统计学意义。< p="">
结 果
1.一般情况:平均手术时间(183.6±72.9)min,平均术中出血量(275.7±176.7)ml。所有病人术后腰痛明显减轻,发热患者体温在1~2周内恢复正常,红细胞沉降率和C反应蛋白6~12周恢复正常。术后7天、末次随访时全组患者VAS、ODI评分与术前比较差异有统计学意义(p<0.01)(表1)。术后4例患者有一过性神经根牵拉症状:腰2神经根1例,腰3神经根1例,腰4神经根2例,予以脱水、神经营养治疗,2~8周后症状消失。末次随访时5例患者遗有髂骨取骨区轻度疼痛。2例腰椎结核患者出现药物反应,均为肝功损害,将利福平改为利福喷丁(2次/周)口服后,药物反应逐渐消失。
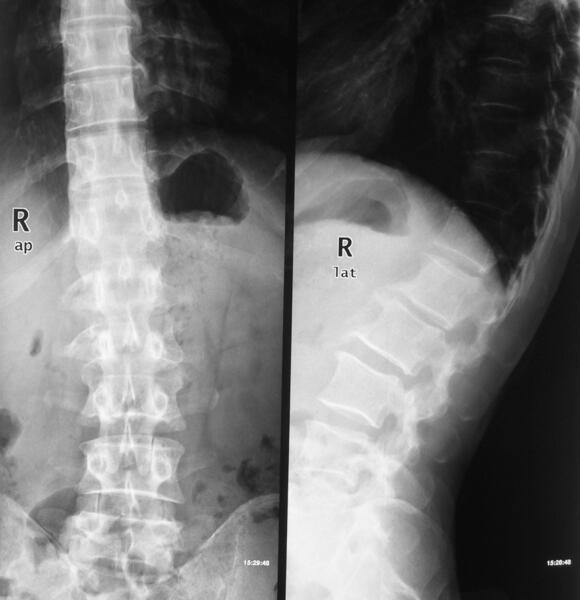
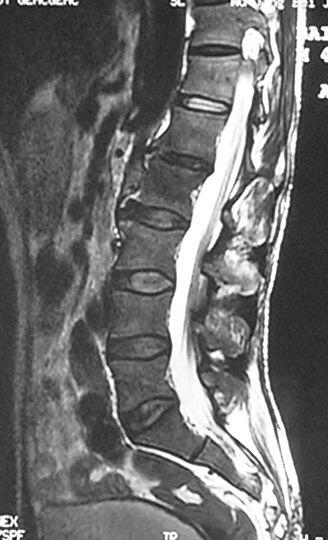
2.椎间融合及内固定情况:椎间融合是病灶愈合的金标准,采用改良Brantigan评分[9] (0--4分)评价椎间融合情况,≥3分者视为融合。末次随访时29例椎间植骨已融合,融合时间(4.5±1.3)个月,融合率为93.5%。脊柱矢状位序列正常,病变节段稳定,未发现内固定松动、断裂(图2)。
讨 论
1.经椎旁肌间隙后外侧腰椎间孔入路手术治疗腰椎结核和布氏杆菌病性脊柱炎的优点
以往对于腰椎结核和布氏杆菌病性脊柱炎患者,常采用前路病灶清除术植骨融合内固定术、前后联合入路病灶清除术植骨融合内固定术、后路病灶清除植骨融合内固定术[10]。这几种术式各有其适应证,也各有其弊端[11-13]。
经椎旁肌间隙后外侧腰椎间孔入路病灶清除植骨融合内固定术,结合了椎旁肌间隙入路[14]和Yeung椎间孔镜Kambin安全三角入路的优点,该入路首先从最长肌和多裂肌间隙进入,无需从椎板上剥离骶棘肌,保留了骶棘肌的神经支配和血运,避免了术后因骶棘肌萎缩带来的腰背痛;同时该肌间隙术毕缝合形成完整的骶棘肌屏障,阻止病灶向后方扩散形成窦道。本组患者无一例形成窦道,优于其它病灶清除术式。Kambin安全三角是椎间盘后外侧存在的一个安全工作三角,是一个立体空间,下缘为下位椎体的椎弓根,上缘为上位椎体的椎弓根,前为椎体后缘和椎间盘,后为小关节及关节囊,其斜边为自椎间孔斜向前下的神经根 [15] 。通过Kambin安全三角进入椎间隙清除病灶,可以不必切除椎板和关节突,保留椎管后方结构的完整性,从而避免了椎板切除后造成的硬膜、神经根粘连,同时完整的椎板结构也有利于防止病灶向后方扩散。采用三面皮质的自体髂骨做椎间支撑植骨,即可防止椎间隙塌陷,又可以达到最佳的椎间融合,本组患者末次随访时融合率达到了93.5%。
2.经椎旁肌间隙后外侧腰椎间孔入路手术的适应证和技术要点
该入路的优点很多,但要严格把握其适应证。对于单节段病变的腰椎结核或者布鲁氏菌病性脊柱炎,首选药物保守治疗。如果药物治疗后ESR及C反应蛋白(C-reactive protein,CRP)不下降,腰痛症状不缓解,方可考虑手术治疗。所以该术式的适应证是保守治疗无效且以腰痛症状为主、死骨和脓肿范围不大、没有神经压迫症状的单节段病变患者,可以采用该术式。如果病灶破坏严重,死骨和脓肿范围较大,该术式因受Kambin安全三角入路狭小空间的限制,很难彻底清除病灶,也很难通过Kambin安全三角向缺损区植入足够大的支撑骨块。所以该入路适合病灶破坏不重的单节段结核。因为髂骨的阻挡,适该入路也不适合于腰5骶1间隙病变。布鲁氏菌病性脊柱炎的特征是椎体破坏伴有明显的增生性反应为,很少伴有骨质疏松和死骨形成,寒性脓肿极少见[16],病变常局限于椎间隙,所以比较适合该入路。
至于该入路在操作过程中的技术要点,我们的经验是:1)椎旁肌间隙入路腰椎人字嵴的显露:采用正中切口,于棘突旁可以触摸到多裂肌的轮廓,在其外缘切开腰背筋膜,一般距离棘突2~3cm,但因人而异。沿最长肌和多裂肌间隙钝性分离,可以看到肌间隙的穿支血管,应加以保护,否则会影响骶棘肌血运,并有可能造成术后皮缘坏死。由于腰椎生理前凸和腰部骶棘肌比较粗大,使得切口较深,尤其腰4、5关节突关节显露较为困难,但操作熟练后还是要较剥离骶棘肌入路快。选择腰椎的人字嵴为入钉点。2)Kambin安全三角的显露和椎间植骨:先切开横突间肌,沿病变节段下位椎体横突找到该椎体椎弓根上缘,以椎弓根上缘为下界,关节突外缘为内侧界,用神经剥离子向外、向上钝性剥离,以防损伤出口神经根。逐步显露Kambin安全三角,出口神经根位于该三角的外上方,由于局部脓肿、炎性反应粘连等原因,出口神经根很难见到,也不必显露,用拉钩将软组织向外上方拉开,用力不要过大,以防神经根牵拉伤。可以将手术床向对侧倾斜30°,以增加显露,必要时可以切除关节突关节外侧半。采用5ml注射器针头穿刺定位椎间隙上下缘。病灶清除后,为便于将三面皮质髂骨块植入椎间隙,可以借助椎弓根钉用撑开器适度撑开椎间隙,但不要过度撑开,以免神经根牵拉伤。
本研究虽然取得了一定效果,但也存在缺陷,首先是病例数量较少,其次是随访时间较短,因此还有待于进一步大样本、长期、随机对照的研究。
参考文献
[1] Swanson AN, Pappou IP, Cammisa FP et al. Chronic infections of the spine: surgical indications and treatments. Clin Orthop Relat Res, 2006, 444:100-106.
[2] Dadi Jin, Dongbin Qu, Jianting Chen, et al. One-stage anterior interbody autografting and instrumentation in primary surgical management of thoracolumbar spinal tuberculosis. Eur Spine J, 2004; 13: 114-121.
[3] Lee SH, Sung JK, Park YM. Single-stage transpedicular decompression and posterior instrumentation in treatment of thoracic and thoracolumbar spinal tuberculosis (A Retrospective Case Series). J Spinal Disord Tech, 2006, 19: 595-602.
[4] Chen WJ, Wu CC, Jung CH, et al. Combined anterior and posterior surgeries in the treatment of spinal tuberculous spondylitis. Clin Orthop Relat Res, 2002; 398: 50-59.
[5] Kambin P, Brager MD. Percutaneous posterolateral discectomy. Anatomy and mechanism. Clin Orthop Relat Res, 1987, 223: 145-154.
[6] 周跃, 李长青, 王健, 等. 椎间孔镜YESS与TESSYS技术治疗腰椎间盘突出症. 中华骨科杂志, 2010, 30: 225-231.
[7] Tekkök IH,Berker M, Ozcan OE, .et al. Brucellosis of the spine. Neurosurgery, 1993, 33: 838-844.
[8] 吴铮, 张泽华, 许建中. 脊柱结核个体化药物治疗的临床效果观察. 中华外科杂志, 2010, 48: 1141-1144.
[9] Brantigan JW, Steffee AD, Lewis ML, et a1. Lumbar interbody fusion using the Brantigan I/F cage for posterior lumbar interbadyfusion and the variable pedicle screw placement system: two-year results from a Food and Drug Administration investigational device exemption clinical trial. Spine (Phila Pa 1976), 2000, 25: 1437-1446.
[10] 马远征. 进一步提高脊柱结核的治疗效果. 中国脊柱脊髓杂志, 2010, 20: 795-796.
[11] 郭立新, 马远征, 陈兴, 等. 脊柱结核的外科治疗与术后疗效评估. 中华骨科杂志, 2008, 29: 979-982.
[12] Kotil K, Alan Ms, Bilge T. Medical management of Pott’s disease in the thoracic and lumbar spine: a prospective clinical study. J Neurosurg Spine, 2007, 6: 222-228.
[13] Karaeminogullari O,Aydinli U,Ozerdemoglu R,Ozturk C, et al. Tuberculosis of the lumbar spine: Outcomes after combined treatment of two-drug therapy and surgery. Orthopedics, 2007, 30: 55-59.
[14] 赵斌, 赵轶波, 马迅. 经椎旁肌间隙入路在胸腰椎骨折治疗中的应用. 中华骨科杂志, 2011, 31: 1147-1151.
[15] 顾昕, 贺石生, 张海龙, 等. 经皮后外侧腰椎间孔入路椎间盘工作区域的解剖学研究. 中华骨科杂志, 2011, 31: 1033-1037.
[16] Namiduru M,Karaoglan I,Gursoy S,et al. Brucellosis of the spine evaluation of the clinical laboratory and radiological findings of 14 patients. Rheumatol Int, 2004, 24: 125-129.
表l 术前、术后7天及末次随访时的VAS、ODI评分的比较
术前 | 术后第7天 | 末次随访 | F值 | P值 | |
VAS(分) ODI(%) | 8.6±1.5 79±5 | 2.7±1.3a 26±4c | 1.4±1.3ab 19±6cd | 243.210 1299.987 | 0.000 0.000 |
注:a与术前VAS比较,差异有统计学意义(P<0.01);b与术后7天VAS比较,差异有统计学意义(P<0.01);c与术前ODI比较,差异有统计学意义(P<0.01);d与术后7天ODI比较,差异有统计学意义(P<0.01)< p="">
本文是崔旭版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅









评论