 三甲
三甲
腰大池
腰大池置管引流必读--精华分享篇
以下是腰大池置管引流装置示意图
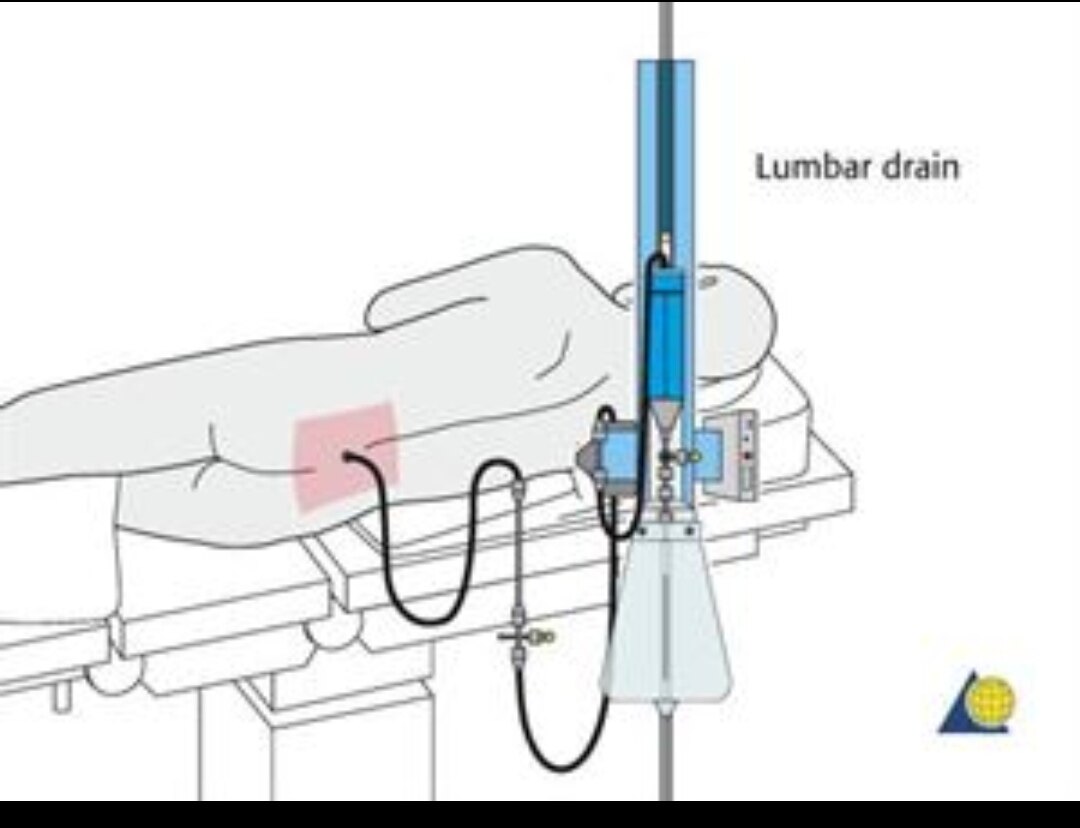
优点
1.脑血管痉挛发生率低、脑脊液转清亮、脑膜刺激征消失快等;
2.避免反复腰椎穿刺痛苦;
3.降低颅内压效果好;
4.减少脑积水的发生;
5.减少癫痫发生率;
6.创伤小、穿刺成功率高,流速可控。
7.避免了同一部位反复穿刺,因易导致脑脊液漏;
适应证
1. 术中CSF外引流,降低脑压有助于显露动脉瘤或肿瘤。
2.—般颅底骨折所致的外伤性脑脊液漏,经严格保守治疗和严密观察 3?7d 无颅内压增高症状、脑脊液漏无愈合倾向者。
3.大骨瓣开颅术后难治性颅内高压,没有出现迟发性颅内血肿,脑室穿刺不成功或引流不畅者。
4.有明显的蛛网膜下腔出血。
5.防止术后CSF漏,特别是后颅窝或经蝶手术。
6.动脉瘤性蛛网膜下腔出血手术或介入治疗后,特别是颅内动脉瘤手术中动脉瘤再次破裂者;
7.治疗自发性、外伤性或术后脑脊液漏。
8.评价常压性脑积水脑室分流术后的反应。
禁忌症
1.ICP > 3.0kPa。
2.颅内压力不均衡,这时放脑脊液有诱发脑疝的可能。
3.颅内压在正常值范围或低于正常时,若有颅高压表现,即出现梗阻性脑积水时
4.持续引流脑脊液是不适宜的。
5.局部皮肤感染。
6.未行动脉瘤栓塞或夹闭的自发性蛛网膜下腔出血者,腰大池穿刺时瞬间的脑脊液释放,颅内压力梯度增加极易致动脉 瘤破裂再出血;
7.高颈段脊髓压迫性病变,脊髓功能完全丧失时,腰穿术后易使病情恶化甚至呼吸停止;以上脑脊液循环通路梗阻原因未去除。
并发症及处理
1.引流不畅: 与引流管打折、脱位、受压、管腔堵塞有关,可冲洗或更换引流管。
2.继发颅内感染:操作不当导致逆行感染,与治疗时间无关。亦有观点认为脑脊液漏患者不宜行腰大池引流,此操作可将漏口局部感染播散至全颅,引起更严重的后果。故要严格无菌操作,及时更换无菌敷料,避免带管时间过长,造成逆行感染,并每日化验脑脊液,据药敏实验结果及时调整抗生素。
3.低颅内压综合征:引流量过多引起,可通过抬高引流袋调整引流速度予以纠正。
4.急性硬膜下血肿:为引流过快、颅内压降低、桥静脉撕裂所致。
5.气颅:为引流过快、过量时,使颅内压与外界大气压形成负压梯度,空气从漏口进入颅内;或在鞘内注射时操作不规范,使气体进入。
6.神经根刺激症状: 约1/3患者可有轻度神经根痛,拔管后症状消失。
7.穿刺部位脑脊液外溢或穿刺点皮肤感染.引流时间过长,形成窦道,加之本身穿刺针粗于引流管。可在拔管后局部加缝一针,避免造成脑脊液外溢及窦道形成,避免局部皮肤感染发生。
8.抽搐或下肢瘫痪:因鞘内注药速度过快或过量所致。鞘内注射药物均予以生理盐水稀释后缓慢注射。
9..过度引流--脑疝----腰大池引流人为的增大了颅脑与椎管内的压力差,增加了脑脊液向椎管内的流速及冲击力,导致后颅窝脑组织下移,小脑扁桃体下疝至枕骨大孔,造成枕大池远端区域的脑脊液循环紊乱,导致脑积水的形成。颅内感染,引起蛛网膜的粘连,导致脑脊液循环及吸收障碍,也促进了脑积水的发生和发展。脑积水造成颅内压力增高,而枕骨大孔处的卡压又使颅腔内压力无法向脊髓腔内传导,两者之间的压力梯度逐渐增高,使扁桃体下疝程度逐渐加重。临床工作中腰大池引流并发小脑扁桃体下疝发生率较低,但如果出现头痛、烦躁、意识水平下降、颅神经麻痹、脑积水时应排除合并有小脑扁桃体下疝的可能。
怀疑引流过度所致脑疝处理措施:
·
避免因认为脑血管痉挛、脑组织肿胀而增加脱水药及引流量 。
·
·
关闭或拔除腰大池引流管。
·
·
增加补液。
·
·
头低脚高位。
·
·
紧急去骨瓣减压,国外有报道因过度引流而紧急去骨瓣减压成功的例子,但过度引流重在预防,等到脑疝濒死去骨瓣减压是亡羊补牢。
·
本文是李豪版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论