 三甲
三甲
和你聊聊全膝关节置换术并发症
之前曾经和大家聊过全髋关节置换手术并发症,对于多数晚期膝关节炎患者而言,全膝关节置换术并发症也是经常要问的一个问题。相比全髋关节置换手术而言,全膝关节置换手术后早期的感受似乎比不上全髋关节置换,患友的痛觉感受比全髋置换明显。

图1:各种类型的膝关节置换假体
首先我们来了解一下全膝关节置换手术这个手术本身的概况:①和全髋关节置换手术一样,全膝置换是上世纪骨科里程碑式的进展之一,全球的骨科医师高度认可;②为各类晚期膝关节疾病最有效的治疗手段;③技术走向成熟,人工假体使用年限可达20年以上(80%);④患友的满意度高,可达85%。从这四点来看,似乎比较完美(图2-4)。
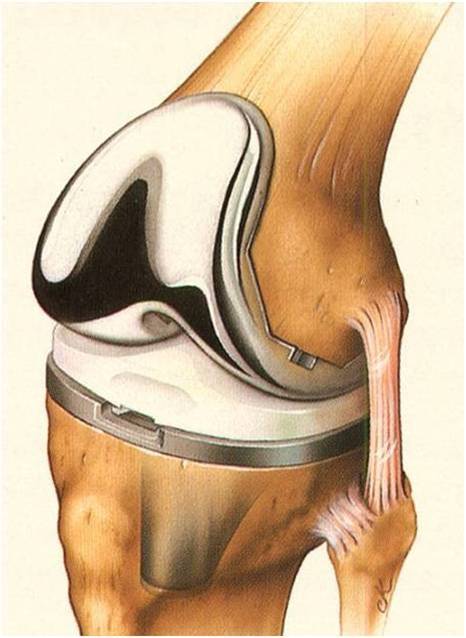
图2:全膝关节置换术示意图
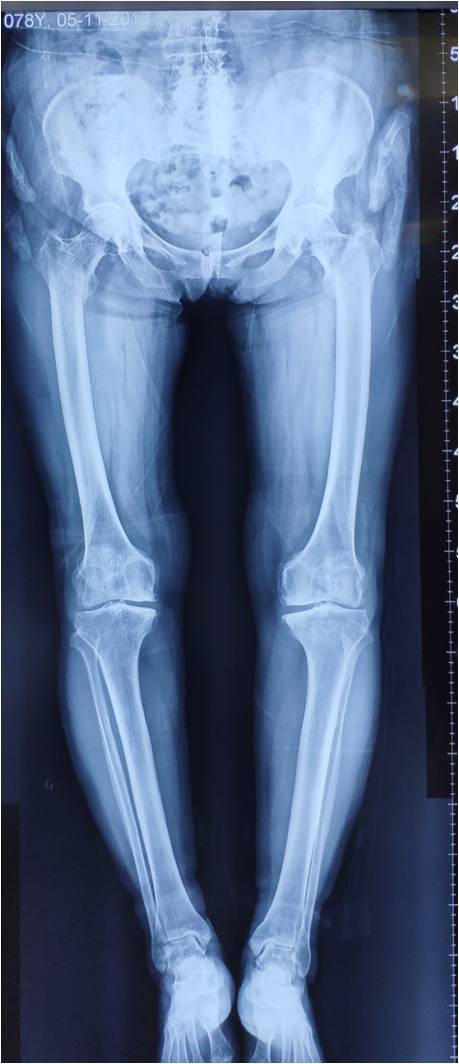
图3:78岁,晚期膝关节炎
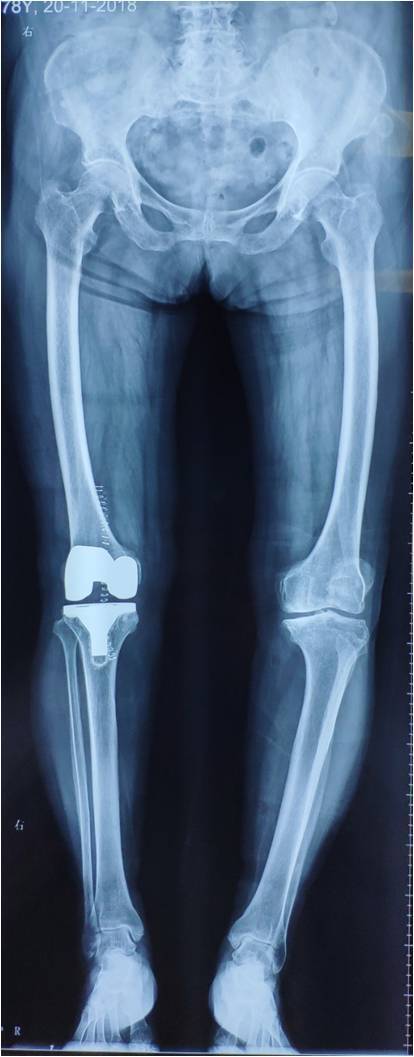
图4:右侧膝关节行全膝关节置换手术
但细想一下,细心的朋友可能会发现在满意度上,还有接近15%的患友对手术效果并不满意。不满意在什么地方?带着这个问题,我们一起聊聊全膝关节置换术并发症。
1.手术中的风险,这包含麻醉意外、麻药过敏反应,甚至超敏反应,严重者可危及生命;心、脑血管等隐性疾病或其他内科隐性疾病的突发导致的意外、严重者可危及生命;可能发生创伤性休克、输血后反应引起的过敏性休克、大出血、脂肪栓塞、深静脉血栓、肺栓导致的意外、严重者可危及生命等。手术前会例行体格检查,尽量排查手术风险,根据检查结果,会告知您手术风险,但总体而言,手术的风险概率相对较低,就象我们过马路存在车祸风险一样。每年接受手术的患友,年龄在80岁以上都属于普遍现象,60-70岁属于相对较年轻患友。
2.血管神经损伤:图5,6是膝关节周边的神经、血管分布图。手术需避开重要的神经、血管,以免造成不可逆的损伤。在神经损伤中,因为手术切口的问题,不可避免地会伤及隐神经的分支,因此,术后膝关节外侧有巴掌一块区域的皮肤是麻木的,也有一些患友在后期的恢复过程中,因为周边神经侧支的爬行替代作用,麻木区域会恢复部分感觉功能,但不管怎么样,对膝关节术后的功能一般不会造成影响。腓总神经损伤也会遇到,严重者可致小腿功能障碍,如果发生,多数患友需要半年时间恢复。
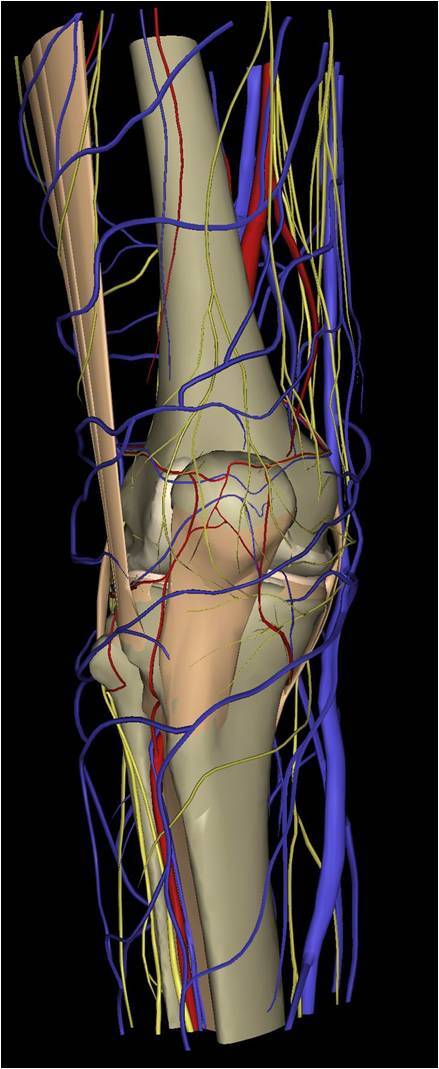
图5:膝关节周围神经血管

图6:膝关节周围腓总神经、隐神经示意图
3.伤口愈合不良:肥胖患者、糖尿病患者、老年体弱患友等可能会遇到,一般经精心换药都能有好的结果,只是伤口延期愈合(图7-8)。

图7:全膝置换术后切口愈合不良
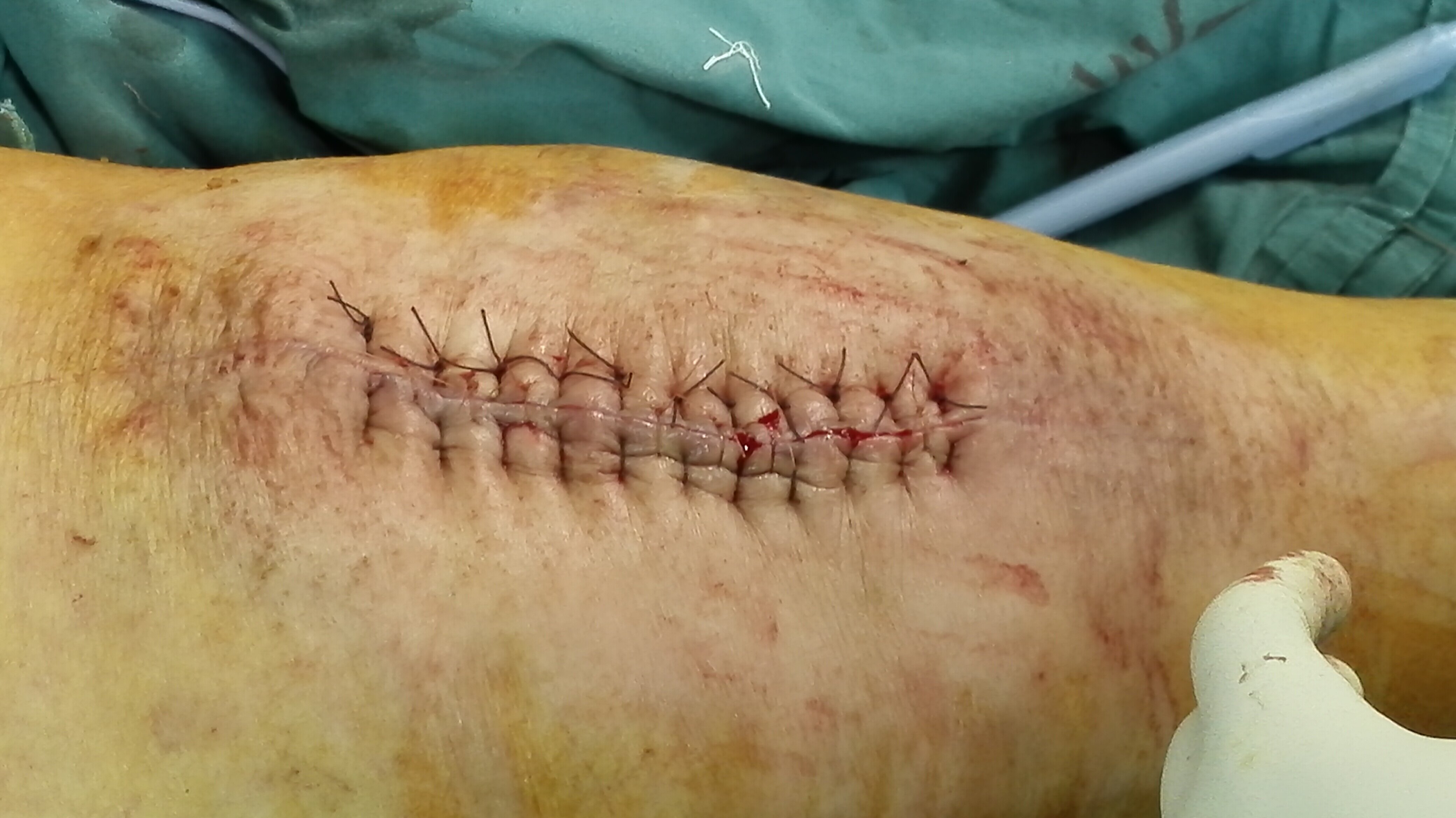
图8:全膝置换术后切口愈合不良,经清创处理后愈合
4. 感染(图9-11):全膝关节置换术后感染发生率大约为0.5-2%,处理相对棘手,多数患者需要数次手术才能最终解决问题,最严生的后果甚至是截肢。正因为如此,关节置换术后感染我们称之为灾难性后果,是每一位专科医生和患者都不想遇到的事情。正因为如此,对于每一台关节置换手术,我们的无菌的要求很高。对于患友而言,能做的是术后感染预防环节,主要是预防血源性感染,也就是说细菌可以通过血液感染到关节。对于每一位关节置换的患者, 如牙龈发炎、拔牙、甲沟炎、皮肤丹毒、毛囊脓肿、咳脓黄痰、肠镜检查、各类外科手术等最好预防应用抗生素,以避免血源性感染。尤其是当患有糖尿病、类风湿性关节炎,免疫系统疾病的时候,更应当注意。另外,如果怀疑感染,最好找专科医师就诊,而不是在诊所打打抗生素,关节感染的早期诊断和治疗是非常重要的,多数的单纯抗生素治疗是无效的,只会延误病情。
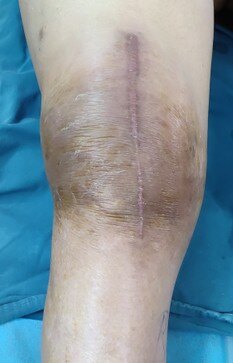
图9:全膝关节置换术后假体周围感染,图中示膝关节周围色素沉着,明显肿胀
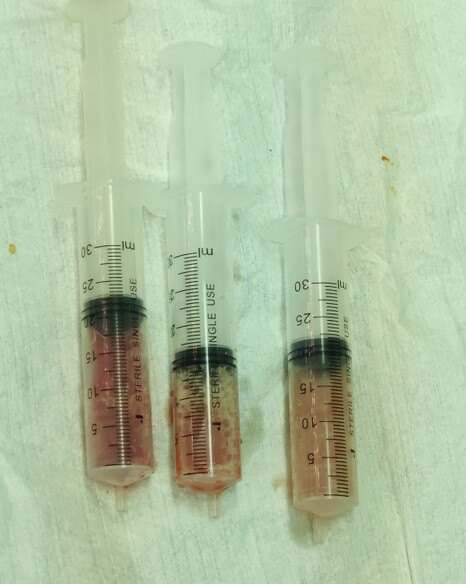
图10:全膝关节置换术后假体周围感染,术中抽取的浓液
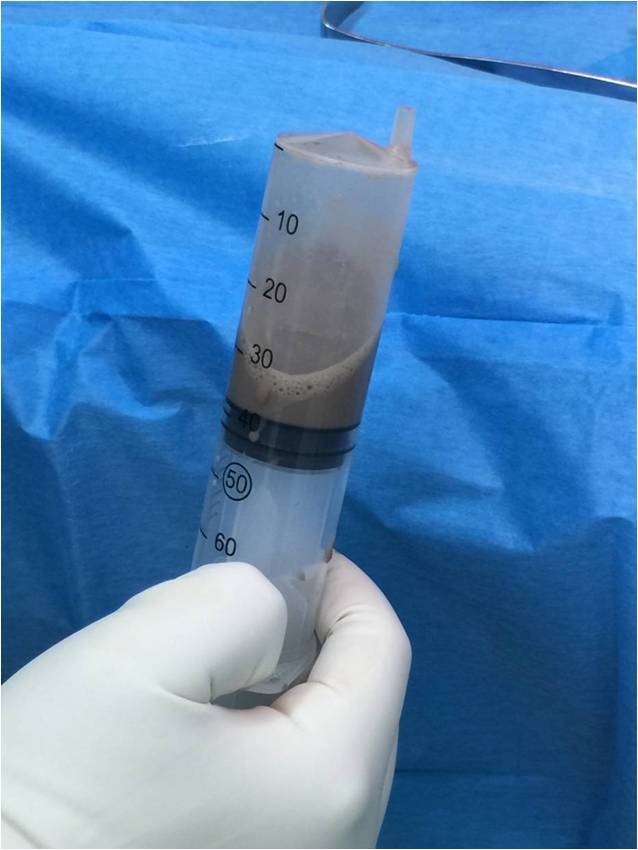
图11:全膝关节置换术后假体周围感染,术中抽取的浓液
5.疼痛:膝关节置换术后的痛感较全髋关节置换术明显,因此,膝关节置换术后会常规镇痛治疗。一般会采用多模式镇痛方式,术前的超前镇痛,术后早期的镇痛泵(图12)、“鸡尾酒”镇痛,以及后期的多种镇痛药物联合用药。根据个体情况,术后会常规应用消炎镇痛药物2-8周,以期减少关节的创伤炎性反应和术后疼痛,提高手术满意度。绝大多数的患友是因为疼痛才接受膝关节置换术,因此多数患友会认为做了膝关节置换术后膝关节完全无痛,事实上这是一种误解;膝关节置换术主要解决的是负重痛,因此,术后绝大多数患者负重行走时的负重疼痛可以明显缓解,但有时关节滑膜、膝关节周围软组织、肌腱和正常人的关节一样也有时会有疼痛,但这种疼痛多数可以通过减少活动和适当的服用消炎镇痛药物得到缓解。
图12:术后早期静脉镇痛泵的应用
6.血栓:血栓多半为下肢深静脉血栓,膝关节置换是骨科大手术,术后如果不行血栓预防,下肢深静脉血栓的发性率很高,达41-85%,致命性肺栓的发生率1.7%(图13),因此,围手术期血栓的预防非常重要,一般推荐预防时间延续到术后10-14天。血栓的常规预防,只能将血栓的发生率尽可能降到最低(3.19%),并不能完全阻止血栓的发生(图14)。对于患者而言,需要做的事情是在医生的指导下行以药物为主的血栓综合性预防。
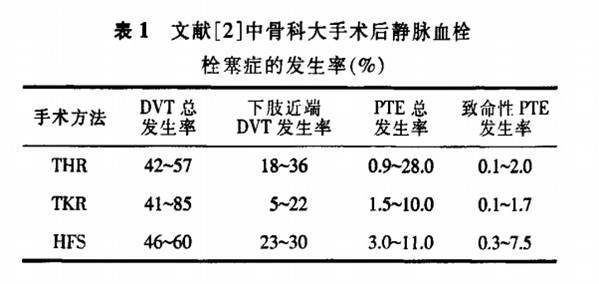
图13:全膝关节置换术(TKR)下肢深静脉血栓(DVT)发生率为41-85%,致命性肺栓可达1.7%
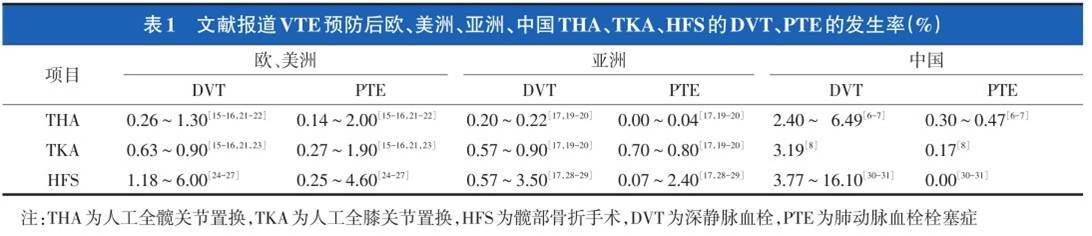
图14:TKR术后常规血栓预防:下肢深静脉血栓和致命性肺栓发生率
7.肿胀、瘀斑:全膝关节置换术后因为手术创伤原因,一般会出现膝关节周围或下肢的肿胀,严重者可能会出现瘀斑。在讨论膝关节置换术手术并发症时,很少将肿胀、瘀斑单独列为并发症。但事实上由于对术后血栓的认识,术后一般常规预防血栓已经成为共识。血栓预防是采用药物为主(抗凝药物)的综合性预防措施,而这些抗凝药物的应用不可避免带来出血风险的增多,表现在临床上最常见到的是肢体的肿胀、瘀斑(紫斑)的比例增高(图15)。一般而言,医生会综合考虑血栓和出血风险做出相应的处理。

图15:全膝关节置换术常规预防血栓后较为明显的下肢瘀斑,这种明显瘀斑比率相对较少
8. 术中术后假体周围骨折(图16):包括股骨侧或者胫骨侧骨折。安装假体时,骨质过于疏松就有可能发生骨折,术后因为安装假体后应力的过于集中或位置不佳、骨质疏松、外在暴力等综合因素情况下,发生假体周围骨折。有经验的临床医生,术中发生骨折的概率相对要小。另外术后功能训练要适度,避免剧烈运动。如果发生假体周围骨折,有别于其它骨折的处理,最好由专业的关节外科医师来处理。
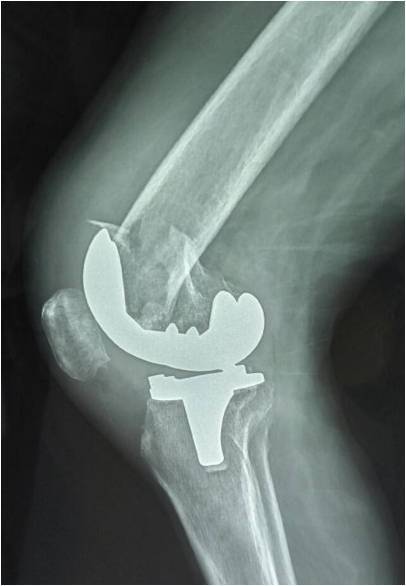
图16:全膝关节置换术后摔伤所致假体周围骨折
9. 关节假体松动(图17):正常的人工关节应和骨质长为一体,但因为骨质疏松、时间久远等原因,固定失效,便发生假体松动,典型的特点是开步痛,简而言知是坐着、躺着一般不痛,一走就痛。这种情况一般是通过手术来解决。

图17:全膝关节置换术后假体松动并行翻修手术
10.膝关节脱位(图18):很少有发生,因假体安装不良,或者后期肌力减弱,软组织松弛,有可能发现关节脱位。
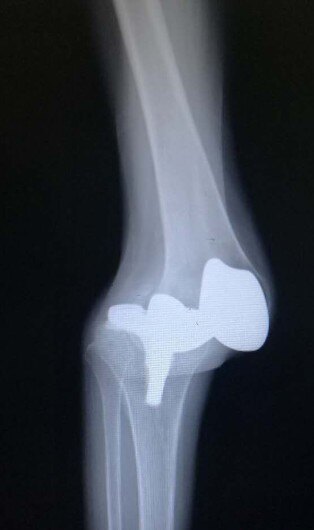
图19:全膝关节置换术后关节脱位
11.异位骨化:有一定发生比例,但概率低,多数患者无明显症状,仅有少数患者需手术干预。因为没有好的预防措施,因此无需特别预防。
上面列举了一些全膝关节置换术最为常见的一些并发症,加上本身对手术的畏惧,让一些患友对全膝置换术望而却步,事实上是完全没有必要的。将近15%的不满意率,其原因大致有①患者本身的要求太高,有些患者以为术后应该完全无痛;②术后康复不理想,因为早期怕痛,关节活动度训练不足;③膝关节置换术本身技术虽然相对成熟,但仍在不断完善过程中,包括假体的设计,材料学等都在不断的进步;④医生的技术水平;⑤难以解释的因素等。
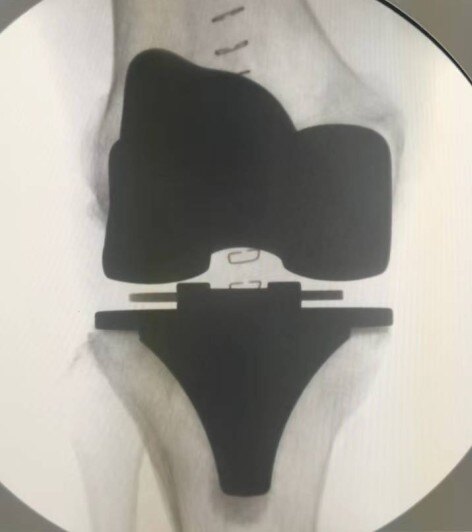
图20:完好的全膝关节置换手术,对医生而言就如同一件艺术品
虽然存在一些不足,但是,我们也要看到阳光的一面,总体而言,全膝关节置换术是一个相对成熟的手术,在大的专科医院,属常规手术,手术效果满意度可达90%(图20)。对于严重的膝关节炎,多数患友通过这个手术可以解决疼痛,改善功能,明显提高生活质量。因此,对于患友而言,需要做的是尽量选择一个相对专业的医生团队来完成手术,配合医生进行术后功能训练和术后随访工作,将手术并发症概率降到最低。好的手术效果和功能既是患友的需求,同时也是每一位专业医生的追求。
本文是程文俊版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论