 三甲
三甲
这种迂回曲折的治疗方案,可以大大提高肺癌患者的生存率(转自中山肿瘤郑大夫)
文章摘要:回顾肺癌外科治疗的20年发展,从开大刀到打小洞,从治病重到治病初,从只能手术到不用手术,再到不能手术变成可以手术。本文重点探讨了局部晚期不可切除非小细胞肺癌的手术治疗,以及免疫治疗带来的新的评估标准和III期治疗新方法。
2022年1月26日,我临时起意写了个帖子,即《用4句话来总结肺癌外科治疗的20年发展》。
原来开大刀,现在打小洞;
原来治病重,现在治病初;
原来只能手术,现在不用手术;
原来不能手术,现在可以手术。
从开大刀到打小洞,是讲微创。
从治病重到治病初,是讲 CT筛查下的磨玻璃肺癌。
后两句话,初看有些拗口,实际上,是在靶向和免疫充分发展后,外科手术指征的变化。
今天我们聊聊最后一句话,即原来不能手术,现在可以手术的情况。
专业的说法就是:局部晚期不可切除非小细胞肺癌的手术治疗。
01什么叫不可切除肺癌?
在讲这个话题之前,我们首先要理解什么叫不可切除肺癌。
很多人可能会问,不可切除,是不是外科水平不够?
其实不是。
不可切除,其实是不建议手术切除的意思,英文叫unresectable。
到了这个阶段的肺癌,再去强行做手术,没有治疗意义,做手术只能带来创伤,却没有任何效果,因此不推荐做手术,所以不可切除。
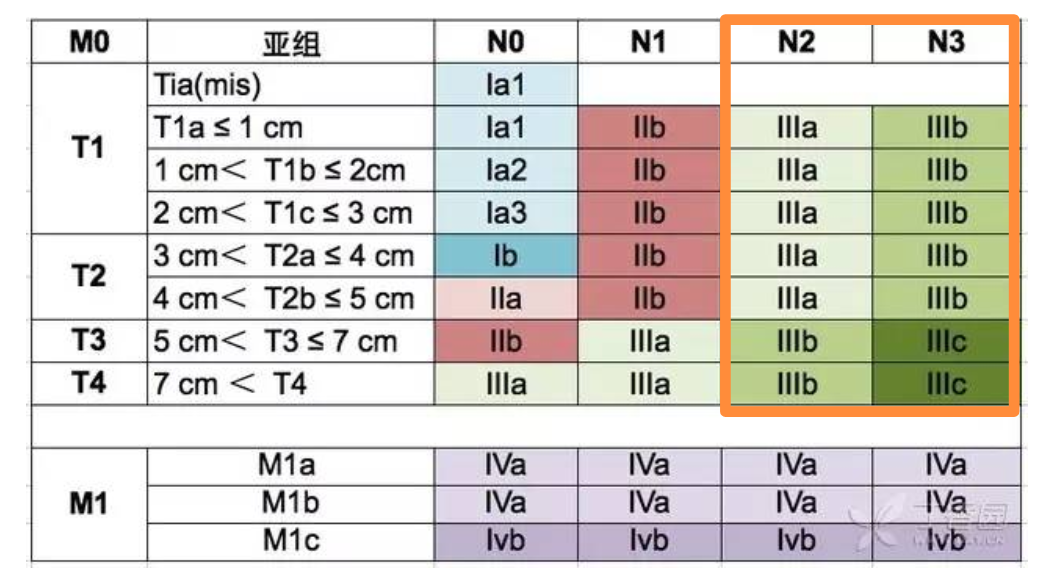
所以局部晚期不可切除指的就是,虽然病灶局限在局部,没有发生其他脏器的远处转移,但却合并多处的纵隔淋巴结转移(N2或N3)。
笼统而言,大致就是下图中的标红框人群。
02不可切除肺癌的主流治疗方案
在过去,肺癌一旦被判定为不可切除,就基本丧失了手术机会,也因此,放化疗成为他们的最佳治疗方案。
但在多年的摸索治疗下,即便是在临床试验当中,基于最严格的患者筛选,这个群体的治疗效果依然难以令人满意。
2017年,<Annals of Oncology>上发表了一项多中心临床研究,即CAMS研究。
这个研究是由国内著名肺癌专家王绿化教授牵头,在2007年至2011年间,总共计入191例III期不可切除非小细胞肺癌患者符合入组条件并完成治疗。
最终发现,即便采用最优化的放化疗手段,这部分人群也只能实现41.1%的3年生存率和23.3个月的平均生存时间。
这就是同步放化疗的天花板,也是在过去只有放疗和化疗两种治疗手段时所能取得的最佳成绩。
非常有限,非常惨淡,也非常令人绝望。
03新的治疗带来新的评估标准
回望多年以前,当初懵懵懂懂的我进入肺癌治疗领域,从未想过这个曾经令人绝望的疾病能有今天的治疗数据。
而这背后的飞跃,离不开不断开发的全新治疗手段,包括2009年以后的靶向治疗和2014年以后的免疫治疗。
如果说靶向治疗是精准治疗,可以有效地消灭肿瘤细胞,那免疫治疗就是针对肿瘤细胞展开的全面围剿。
现有数据表明,肺癌细胞具有很好的伪装技巧,可以成功地逃脱人体免疫系统的监视和攻击。而免疫治疗的目的,就是为了揭下肺癌这层狡猾的伪装外皮,让它能够被人体的免疫系统所识别。
因此,免疫治疗一旦发挥作用,身体的免疫细胞就会大量聚集在肿瘤组织内,从而对肿瘤组织进行全面扑杀。
此时,为了更好地评价肿瘤细胞的死亡情况,一般会采用病理学上肿瘤残余率进行量化分析,并由此出现了MPR和PCR两个新标准。
MPR,是major pathological reaponse的简称,即主要病理缓解,意味着肿瘤床残留肿瘤细胞比例≤10%。
PCR,是pathological complete response的简称,即完全病理缓解,意味着肿瘤床没有肿瘤细胞残留。
可以看到,无论是MPR还是PCR,都是治疗有效的重要标志。
那为什么在过去没有这样的评估标准呢?
原因很简单,因为过去的治疗效果太差了,根本就诞生不了这样的标准。
04免疫治疗带来的的III期治疗新方法
2022年,<Journal of Clinical Oncology>上发表了一个II期随机对照临床研究,分析了术前免疫治疗对可切除IIIA~IIIB期非小细胞肺癌的效果(NADIM研究)。
方案设计是,所有患者在进入研究后,先做3次治疗,然后再做手术。
研究纳入了86名患者,其中57名采用免疫联合化疗,而29名采用单纯化疗的方案。
最终分析手术切除标本发现,在免疫治疗的加持下,杀灭肿瘤的效果得到了显著的提升。
免疫联合化疗组患者实现MPR的比例高达52.6%,是单纯化疗组的4倍(13.8%)。
免疫联合化疗组患者实现PCR的比例高达36.8%,是单纯化疗组的6倍(6.9%)。
05不可切除→可切除
前文的数据彰显了免疫联合化疗的缩瘤效果,而强效的缩瘤作用则为不可切除非小细胞肺癌重获手术机会提供了重要契机。
但是,要针对初始不可切除肺癌开展手术,依然还有两个问题需要解答:
第一、在免疫联合化疗的新辅助治疗后开展手术,是否安全?
第二、在免疫联合化疗的新辅助治疗后开展手术,效果如何?
Q1
在免疫联合化疗的新辅助治疗后开展手术,是否安全?
2021年,<Cancer Immunol Immunother>上刊载了一项研究,回顾性分析了上海胸科医院18个月的诊疗病例,从中筛选了31名肿瘤初始评估为不可切除状态,但是接受免疫治疗后肿瘤明显退缩而接受手术治疗的患者,最终,所有患者均在术后实现了良好的恢复。病理分析显示,有12名患者实现了至少MPR级别的病理缓解,并有15例出现了病理降级。
2021年12月,<Eur J Cardiothorac Surg>上刊载了另一项研究,回顾性分析了美国和欧洲两个医疗中心的治疗经验,发现即便针对初始不可切除的肺癌患者,在进行免疫治疗后,依然有机会实现良好转化并接受手术治疗,手术安全性良好。
Q2
在免疫联合化疗的新辅助治疗后开展手术,效果如何?
2022年3月,<外科学年鉴(Ann Surg)>上发表了一项研究,回顾性分析了 2018 年 5 月至 2020 年 8 月期间在广州医科大学附属第一医院接受免疫联合化疗的51例初治IIIB期不可切除非小细胞肺癌患者的临床资料,最终有31名患者在治疗实现有效降期后进行了转化手术。
其中,10名患者实现了MPR级别的病理缓解(32.3%),71%的患者观察到治疗后的降期。
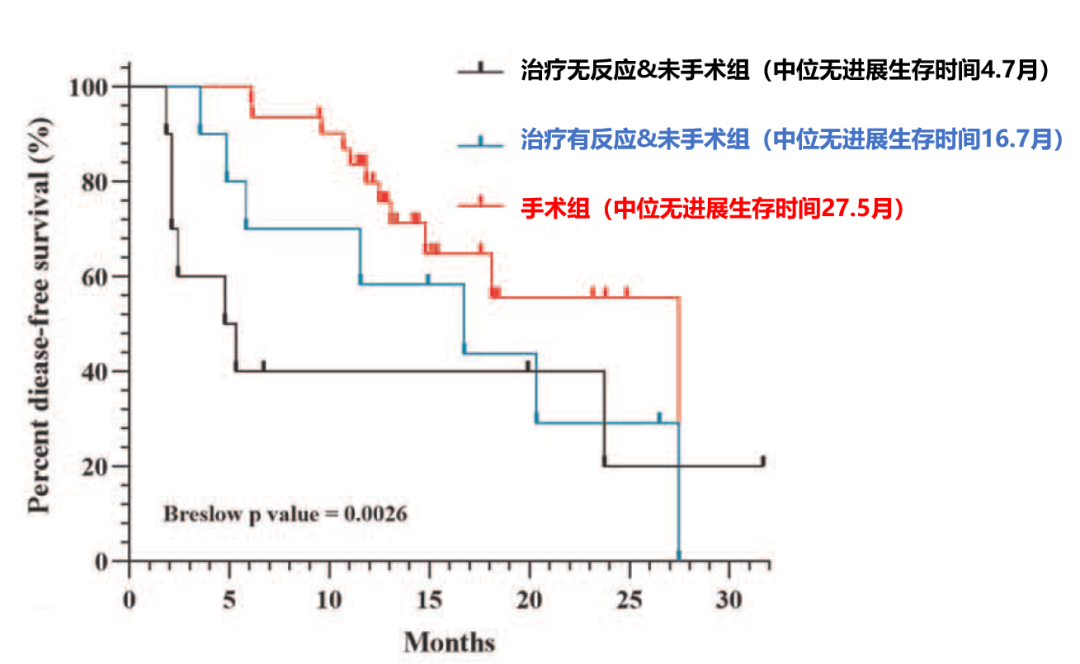
最终,在进行生存分析时,作者将整组人群分为3组,即手术组、未手术但治疗有反应组和未手术且治疗无反应组,数据显示,手术组患者生存期最长,中位无疾病生存时间达到27.5月,显著高于其他患者。
那么,什么情况下的手术疗效最好?
2022年12月,<Transl Lung Cancer Res>上的一项研究进一步回答了这个问题。
研究纳入2018年1月1日到2021年3月30日期间,在广州医科大学第一附属医院接受术前免疫联合化疗的Ⅲ期非小细胞肺癌患者共115例。
分析发现,通过手术并实现至少MPR级别病理缓解的患者,治疗效果更好。
而进一步的分析显示,接受3个及以上治疗周期的患者,更容易在治疗后实现MPR级别的病理缓解。
这说明,在有效的治疗方案下,还需要充分的反应时间,才更有助于达到最佳的治疗效果。
06写在最后

针对III期不可切除非小细胞肺癌患者的治疗方案变迁,应该有几件大事。
其一
在综合治疗手段匮乏的年代,我们用数据证明,直接手术并不能为该群体带来更好的治疗效果,从而将整个群体的治疗引入更加安全的同步放化疗模式。
其二
在免疫治疗诞生以后,由阿斯利康公司主导的Pacific随机对照临床,首次向全世界证明,该群体在同步放化疗的基础上加用免疫维持治疗,能够进一步改善总人群的治疗效果。
在该项研究中,单纯同步放化疗的中位无进展生存时间仅仅只有5.6月,而在放化疗结束以后加用免疫维持治疗则可以把这个时间延长到16.8个月。
其三
在免疫联合化疗的治疗模式下,III期不可切除肺癌在强效缩瘤后,具备了重新手术的可能性。
在有限的证据条件下,为这个群体开展手术展示出良好的安全性和优越的治疗效果。
2022.3,<外科学年鉴>小样本研究,接受手术中位无进展生存时间达到27.5月;2022.12,<Transl Lung Cancer Res>小样本研究,接受手术中位无进展生存时间,在实现MPR级缓解群体为23.6月,而未实现MPR级别缓解群体为18.1月。
免疫治疗搭配化疗带来的强效缩瘤和全面扑杀效果,为这块曾经的硬骨头带来了重新手术的机会,也带来了更多治愈的希望。
所以,在免疫治疗的全新时代下,针对III期不可切除的这部分肺癌患者人群,我们需要改变战术,制定出个性化的周密作战方案。
先用免疫联合化疗的方案识别出潜伏的敌人,并缩小包围圈,逐个包围,以小火力进行第一轮攻击,以期削弱敌人的战斗实力。
待第一步取得成功后,再用手术的方案进行大火力猛攻,立求全面歼灭,不给肿瘤留下生存机会。
正所谓不入虎穴,焉得虎子?
肺癌的治疗,有时候也需要迂回曲折,慢慢靠近虎穴,先小火慢攻,再直捣黄龙,从而取得最终的胜利。
本文为转载文章,如有侵权请联系作者删除。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论