 三甲
三甲
新生血管性青光眼三个关键点
文章摘要:本文介绍了一位中老年男性因左眼视力急剧下降伴剧烈眼痛、头痛3小时就诊的情况,经过详细的体格检查和治疗方案制定,最终诊断为左眼新生血管性青光眼、双眼糖尿病视网膜病变、双眼缺血性黄斑病变、双眼老年性白内障、2型糖尿病和原发性高血压。文章还介绍了临床思维的重要性和治疗新生血管性青光眼的关键点。
主诉:左眼视力急剧下降伴剧烈眼痛、头痛3小时
本患者为中老年男性、公司职员。半年前双眼间断性视力下降,无眼红、眼痛症状,未予重视未就诊。3小时前无明显诱因突然出现视力急剧下降伴有剧烈眼痛、头痛。患者首先出现轻微的眼痛、虹视等现象,继而视力下降明显且眼痛、头痛加重,无缓解倾向。发病后未采取任何治疗措施,急诊来院。患者既往无类似视力急剧下降病史,无头痛、眼痛病史,否认眼外伤、眼手术及眼用药史。患者否认其他眼病史。糖尿病10年,胰岛素控制,血糖不平稳,糖化血红蛋白9.7%,未行过全视网膜光凝。高血压10余年,口服降血压药治疗。患者无烟酒等不良嗜好。患者无明显遗传家族史。
(二)体格检查结果及思维提示
右眼视力0.5,眼压14.2mmHg。眼脸无充血、肿胀及下垂。结膜无充血,角膜透明,前房深,虹膜纹理清,虹膜面未见新生血管,瞳孔圆,直径3mm,对光反应好,晶状体周边皮质楔形混浊,核Ⅱ级,玻璃体点条状混浊,散瞳后眼底可见大量出血斑点,硬渗及棉绒斑,视网膜静脉管径不均、迂曲,颞上方血管弓处可见片状新生血管簇。黄斑区中心凹外可见少量硬性渗出。左眼视力手动/眼前,眼压53.4mmHg。眼脸无充血、肿胀及下垂。结膜混合充血,角膜上皮及基质水肿明显,瞳孔中等程度散大,对光反应消失,瞳孔边缘隐约可见新生血管,隐约可见晶状体没有明显混浊,其余结构均不清。
(三)治疗方案
新生血管性青光眼的治疗原则是最大程度降低眼压,保全视功能和积极治疗原发病。
依据上述原则我们制订了该患者的治疗方案。
1,联合多种不同作用机制的药物降低眼压,如静滴注20%甘露醇,口服高渗脱水剂,局部点用α受体激动剂、β受体阻滞剂,碳酸酐酶抑制剂。必要时可前房穿刺,但要慎重一操作。
2.玻璃体腔或前房内注射抗VEGF药物,如Avastin或Lucentis。
3.根据上述治疗视眼压下降的情况,必要时可以考虑行小梁切除术和房水引流阀植入术。
4.眼压下降后,角膜透明,散大瞳孔后行荧光素眼底血管造影,再行眼底视网膜光凝,去除原发致病因素。
5.适时行右眼的全视网膜光凝。
(四)最终诊断
1.左眼新生血管性青光眼
2.双眼糖尿病视网膜病变(增殖期)3.双眼缺血性黄斑病变(增殖期)
4.双眼老年性白内障
5.2型糖尿病(初发期)
6.原发性高血压
(五)随访情况
该患者双眼均行全视网膜光凝,而且左眼眼压也一直保持稳定。因此该患者的随访主要集中于眼压变化和眼底情况,视网膜是否出现出血点、硬性渗出或新生血管簇。一旦发现有上述体征出现,行荧光素眼底血管造影,看是否有无灌注区出现,如若发生进一步补充光凝。
(五)本病例的思考
新生血管性青光眼属于难治性青光眼系列,以其进展迅速、眼压居高不易控制、抗青光眼手术失败率高等特点,一直成为眼科医生比较棘手的眼病。依据新生血管生长情况和房角的状态,有些学者将新生血管性青光眼分为三期:①青光眼前期:虹膜及房角有新生血管生长但眼压不高;②开角型青光眼期:新生血管膜遮蔽小梁网,眼压升高;③闭角型青光眼期:新生血管膜收缩,牵拉房角关闭,眼压升高。
新生血管性青光眼的诊断并不困难。前文大篇幅叙述的目的是引导青年医师建立良好的思维习惯,避免漏诊或误诊。
临床思维是利用基础医学和临床医学知识对临床资料进行综合分析、逻辑推理,从错综复杂的线索中找出主要矛盾并加以解决的过程。去伪存真、透过现象抓本质、去粗取精、抓主要矛盾等都是临床思维中常用的哲学思维方法。临床思维是诊断的灵魂,是误诊的主要原因。英国一项调查显示前20年、前10年和目前相比,临床总误诊率基本相当。与医疗设备、现代化水平既有关系,也没有直接关系,误诊不完全属于技术问题,主要涉及医生的认识领域问题。
我们对有关临床资料进行整理归纳,作出诊断时,需要强调下述原则:多发病的原则、“一元论”的原则、考虑器质性疾病的原则、疗效判定诊断的原则。
临床诊疗思维本病得思考的问题不在诊断,而是治疗,过去的认识有两个误区:1.新生管性青光眼于难治性青光眼,最终的预后较差。多数患者就诊时眼压偏高,视力很差且有疼痛。多数医生会述择破坏性手术解决患者的疼痛,如经睫状体光凝或周边部视网膜冷冻。2.治标不治本”,不采取措施缓解眼部缺血缺氧状态,降低促新生血管表达的因子,一味采取小梁切除术、联合抗代谢药的小梁切除术及引流阀植入术等抗青光眼手术,最终的结局可能都会失败。
从本例的治疗过程可以充分看出,新生血管性青光眼的治疗思维方式需要转变,治疗新生血管性青光眼有三个关键点:①导致眼底缺血、缺氧的疾病是本病的根源,不缓解这种状态,眼压永远也不会得到控制。②创造一切条件,采取一切手段先暂时性降低眼压,廓清屈光通路,为行眼底疾病治疗服务。③眼底疾病治疗结束后,眼内缺血缺氧状态消失,即使先前新生血管膜使房角关闭,眼压再次升高。这时的青光眼已经转化为普通闭角型青光眼,再行抗青光眼手术,成功率就会明显提高。“采取一切手段”包括所有不同作用机制的药物、抗VEGF玻璃体腔注射(有时需要重复注射),必要时可行小梁切除术。若合并明显的白内障,可以行白内障摘除联合小梁切除术。这些“手段”都不是目的,而是为眼底病激光治疗做的铺垫。最终的结局患者会保存一定有用的视功能。
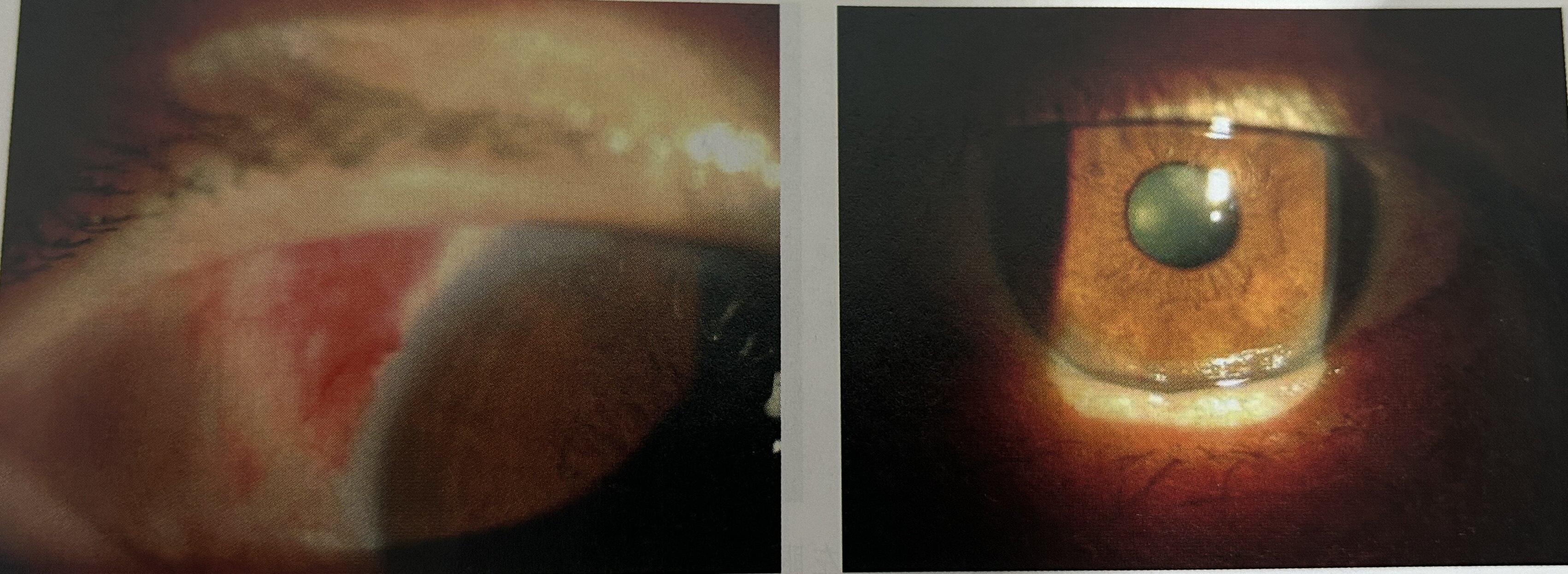
注射Avastin第一天可见注射处少许结膜下出血,术后第1天虹膜表面血管明显减少。
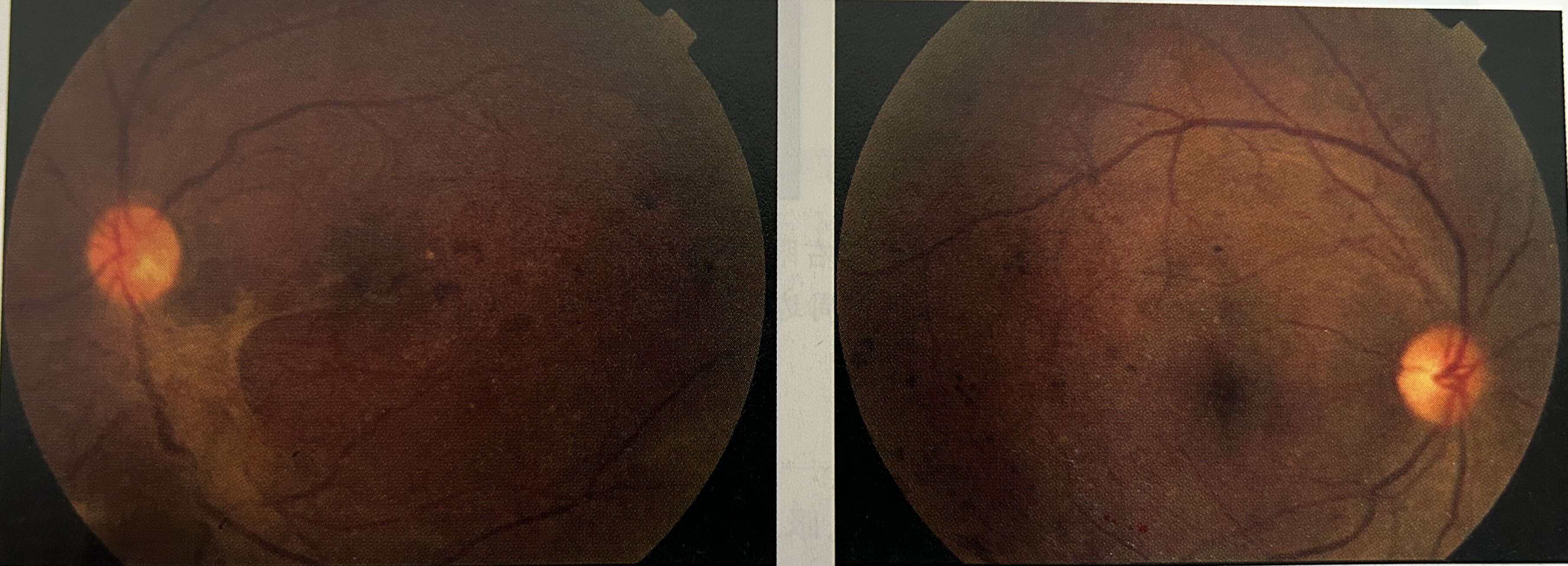
左眼视盘下方可见片状增殖膜并牵拉黄斑致黄斑区可见放射状的皱褶,大量片状的出血斑,散在硬性渗出。右眼颞上血管弓处可见新生血管簇,大量片状出血斑,散在硬性渗出。
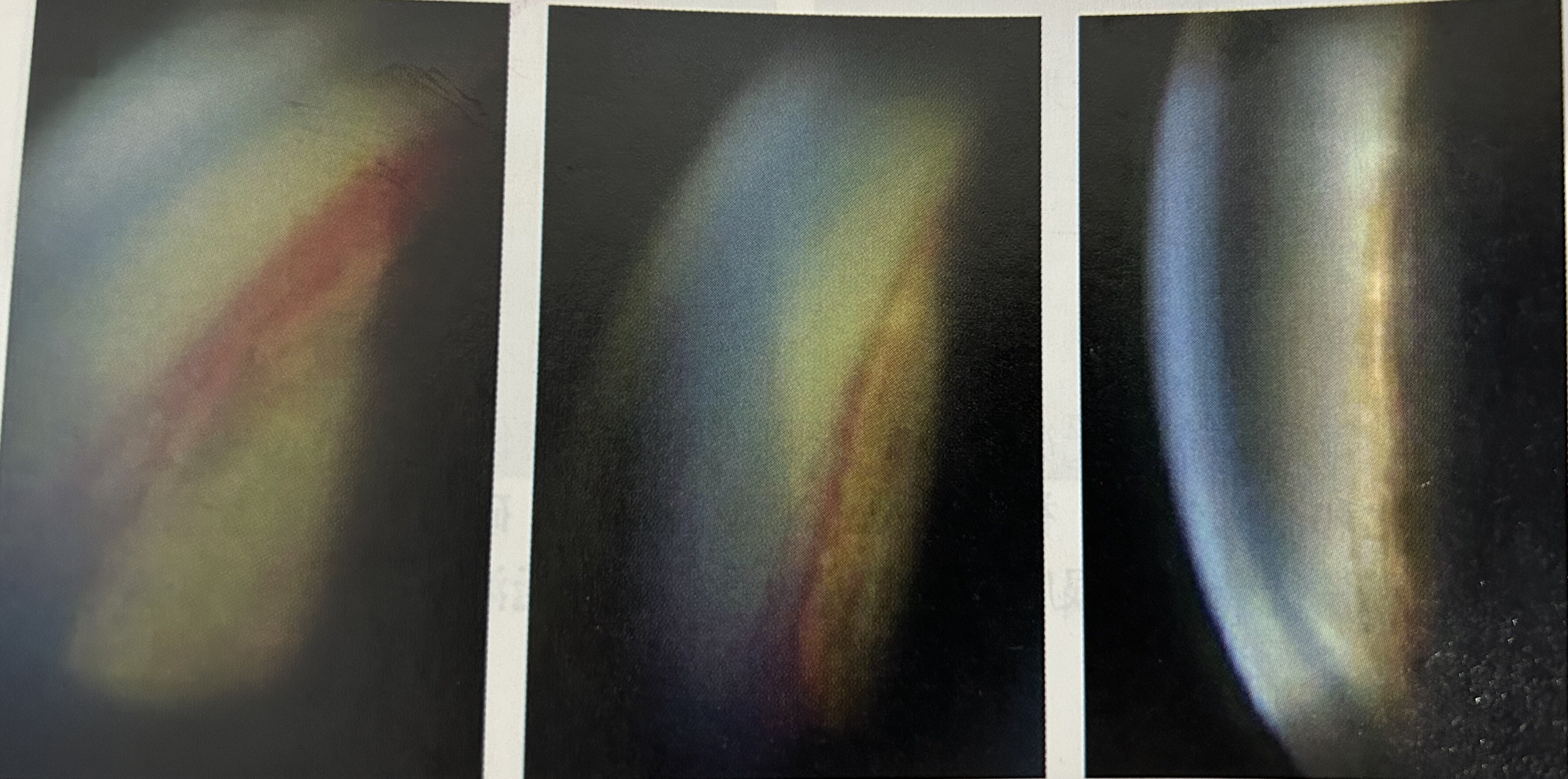
玻璃体腔注射Avastin(贝伐珠单抗)后房角新生血管消退情况。
本文是陈剑版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论