 三甲
三甲
担心造影剂伤肾?极低剂量造影剂肾动脉狭窄支架术1例
今天与各位患者朋友分享一个通过好大夫平台咨询并成功治疗的患者案例。希望通过这个案例,让大家对肾动脉狭窄合并肾功能不全的介入治疗有更清晰的了解。
这位患者是一名61岁的女性,左肾为单肾,右肾多年前因手术切除。她的病情表现为恶化的高血压和急性肾衰竭,肌酐水平最高曾达到300多。不过,她的肾脏大小正常,一年前的肌酐水平还是正常的,由此推测发病时间应该并不长。超声检查怀疑可能患有肾动脉狭窄。当地医院还进行了CTA和肾动态检查。
在这里,我想提醒其他大家注意,对于肾功能不全的患者,在进行增强CT检查时一定要谨慎,评估肾动脉应该优先选择不使用造影剂的MRA。
由于当地医院拒绝给患者手术,说透析是唯一的选择。患者的家属通过在线咨询来到门诊求助,我为她安排了住院治疗。
患者入院时有严重的心衰和高血压,血压高达240/120mmHg。我们当天为她放了临时透析管,通过静脉泵和多种降压药物将血压降至180mmHg左右。一周后,尽管口服四种降压药物,血压仍维持在160mmHg左右。
由于患者只有一个肾脏,且病情非常严重,因此在手术前我们反复查看了来自当地医院的CTA影像,以确定左肾动脉开口与椎体的位置关系。如果我首诊的话,会使用MRA来进行影像重建,可以避免使用造影剂打击肾脏。这样可以更准确地定位肾动脉开口的位置,从而便于介入手术中无需使用造影剂也可以完成手术。
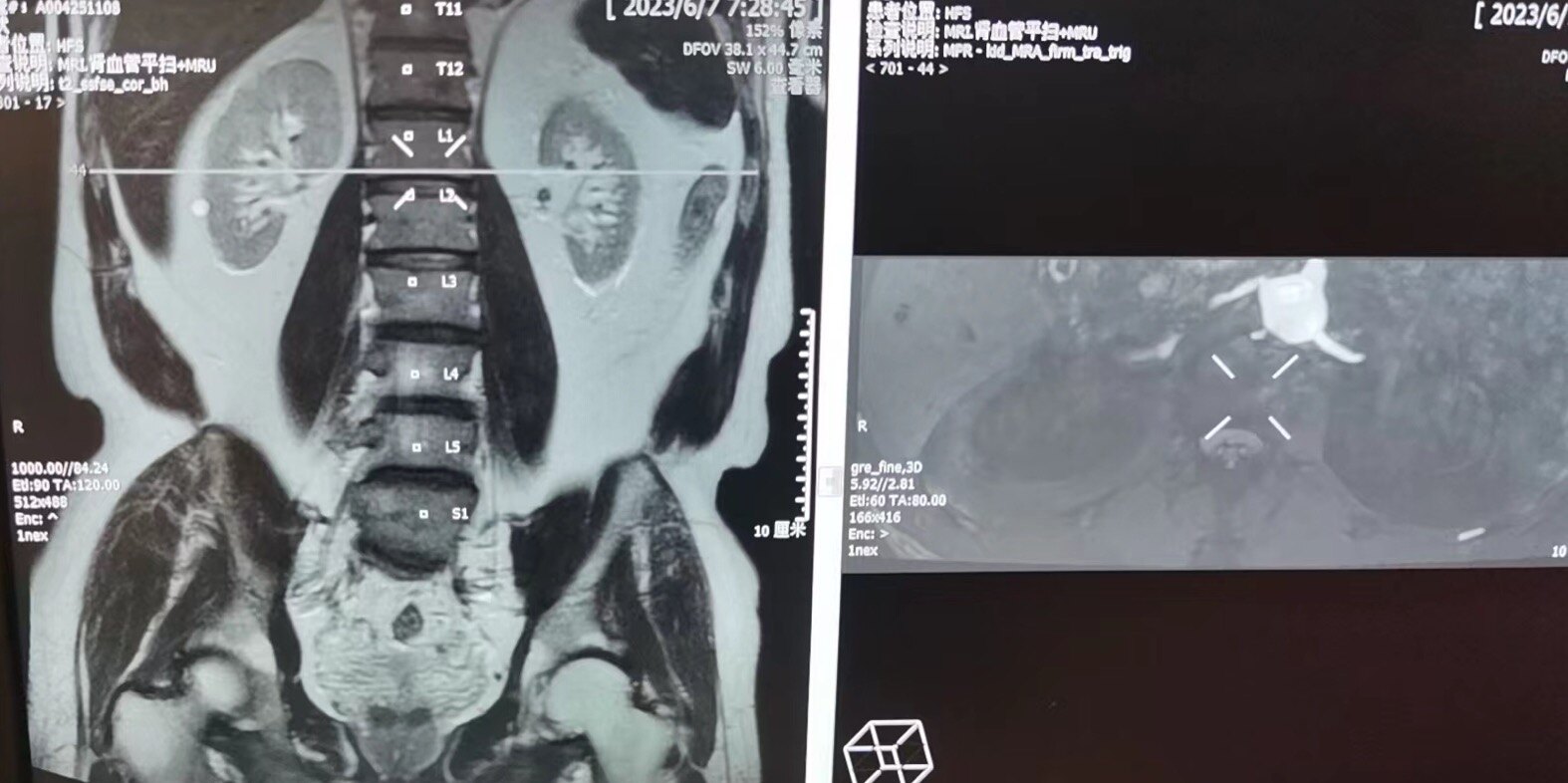
不用造影剂的MRA在术前可以清晰准确的定位肾动脉开口。左侧对应的就是我们做介入手术时看到脊椎定位的位置。(不是这个病例的患者)
我们与患者的家属进行了充分沟通,力求在使用最小剂量造影剂的情况下进行肾动脉支架介入手术。事实上,如果必要的话,我们甚至可以实现所谓的“零造影剂”。
手术过程中,只使用了2毫升的造影剂稀释液来确认肾动脉开口的位置。接着,通过压力导丝稍作尝试,就成功找到了左肾动脉狭窄的开口。手术前的MRA(在这个案例中是CTA)非常重要。
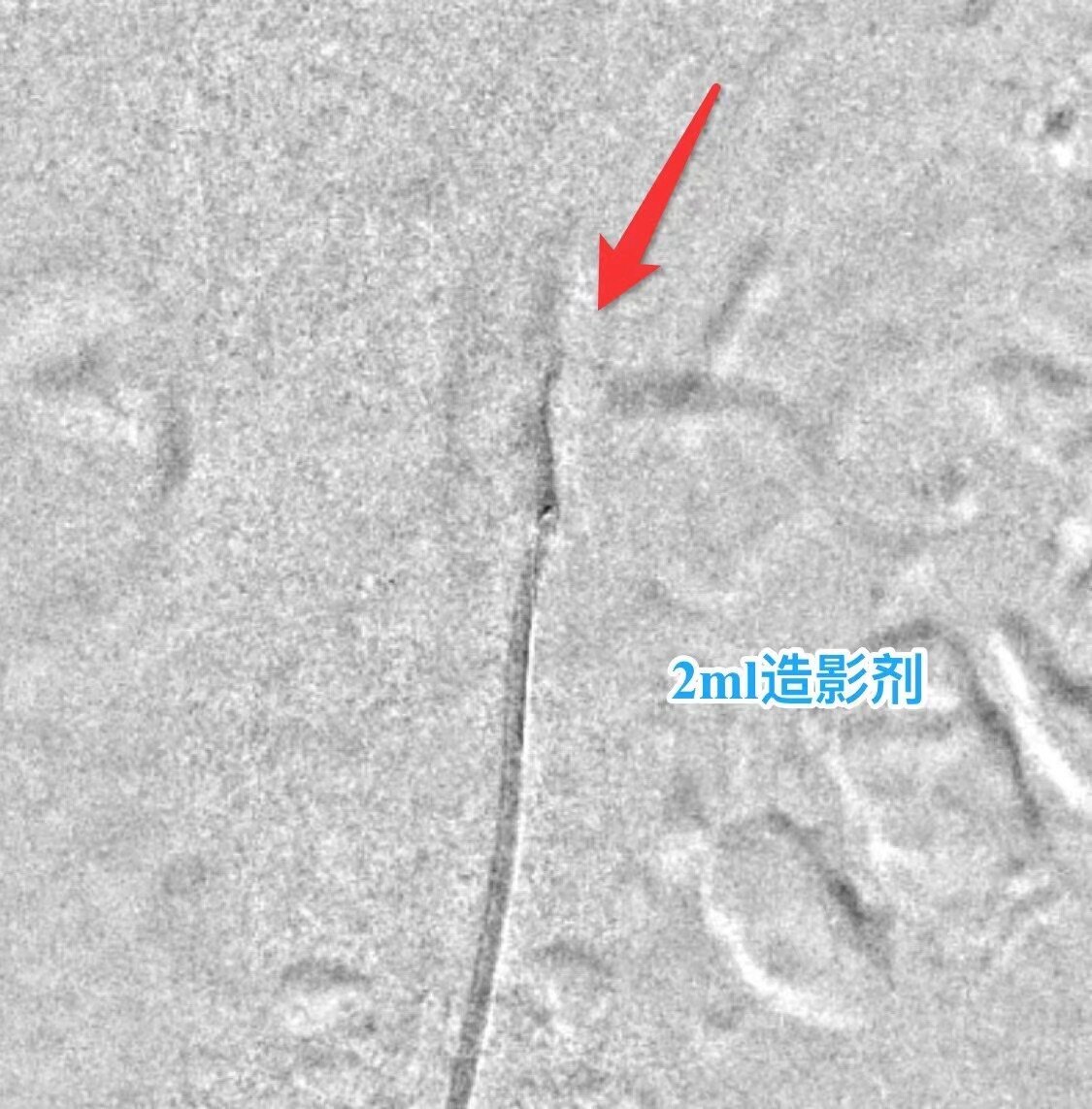
术中唯一一次造影,就用了2ml造影剂
当压力导丝穿过病变进入肾动脉后,我们可以利用压力传感器明确病变区域是否存在压力差。
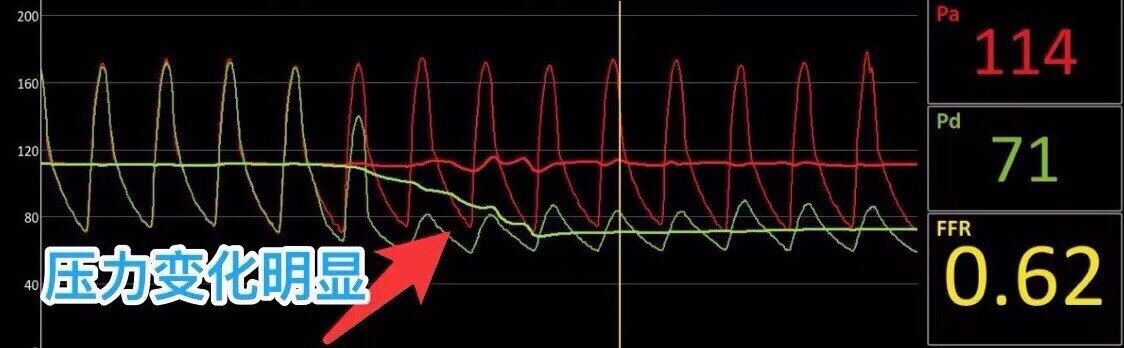
可以看到绿色这条线,代表狭窄远段的压力,当导丝跨过狭窄后,压力迅速就低下来了,说明狭窄很严重
为达到不再使用额外造影剂的目的,术中选择使用血管内超声(IVUS)来评估狭窄程度、参考血管直径和病变长度,以便选择合适尺寸的支架。
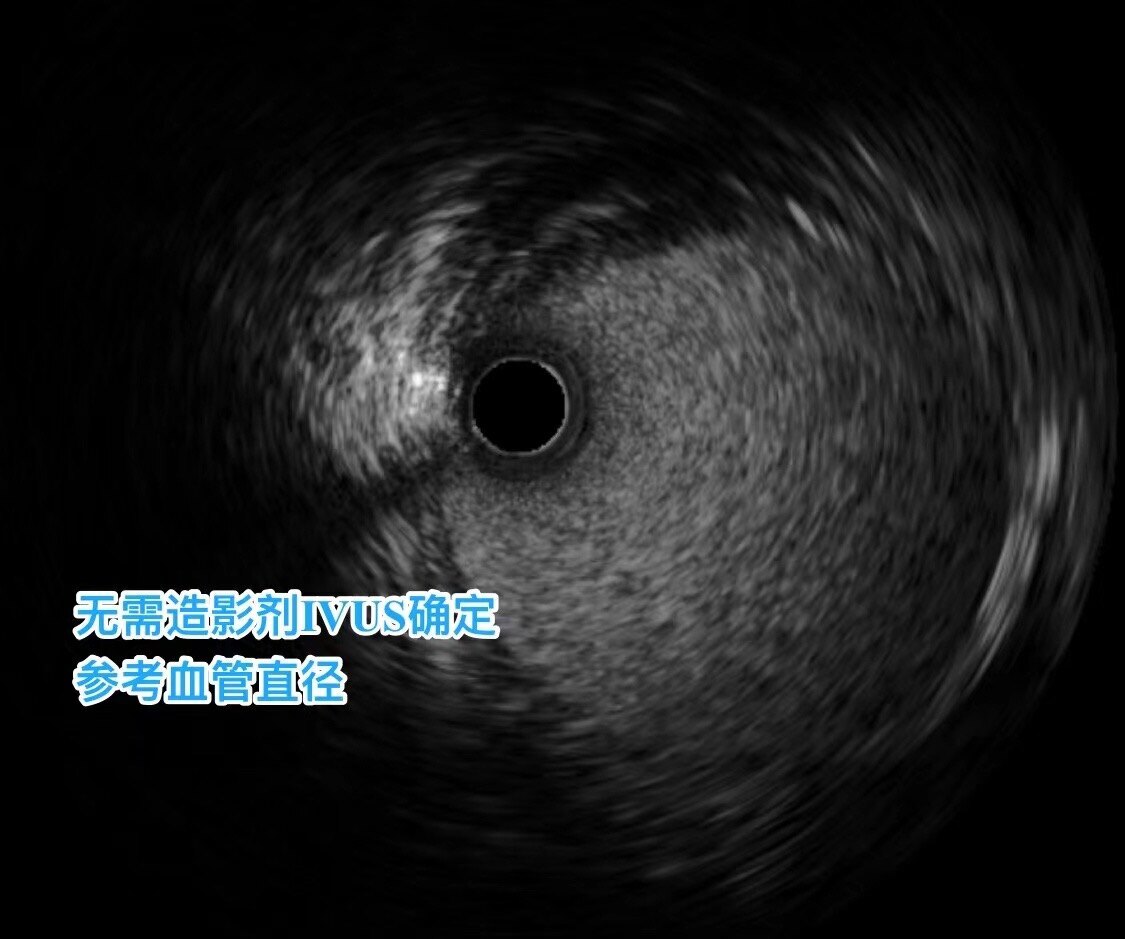
当不用造影剂的时候,我们就需要IVUS来判断选择多大多长的支架
病变远端的参考血管直径往往是不规则的形状,很多情况下无法准确判断。但是,IVUS可以准确测量最小断面积和狭窄程度。
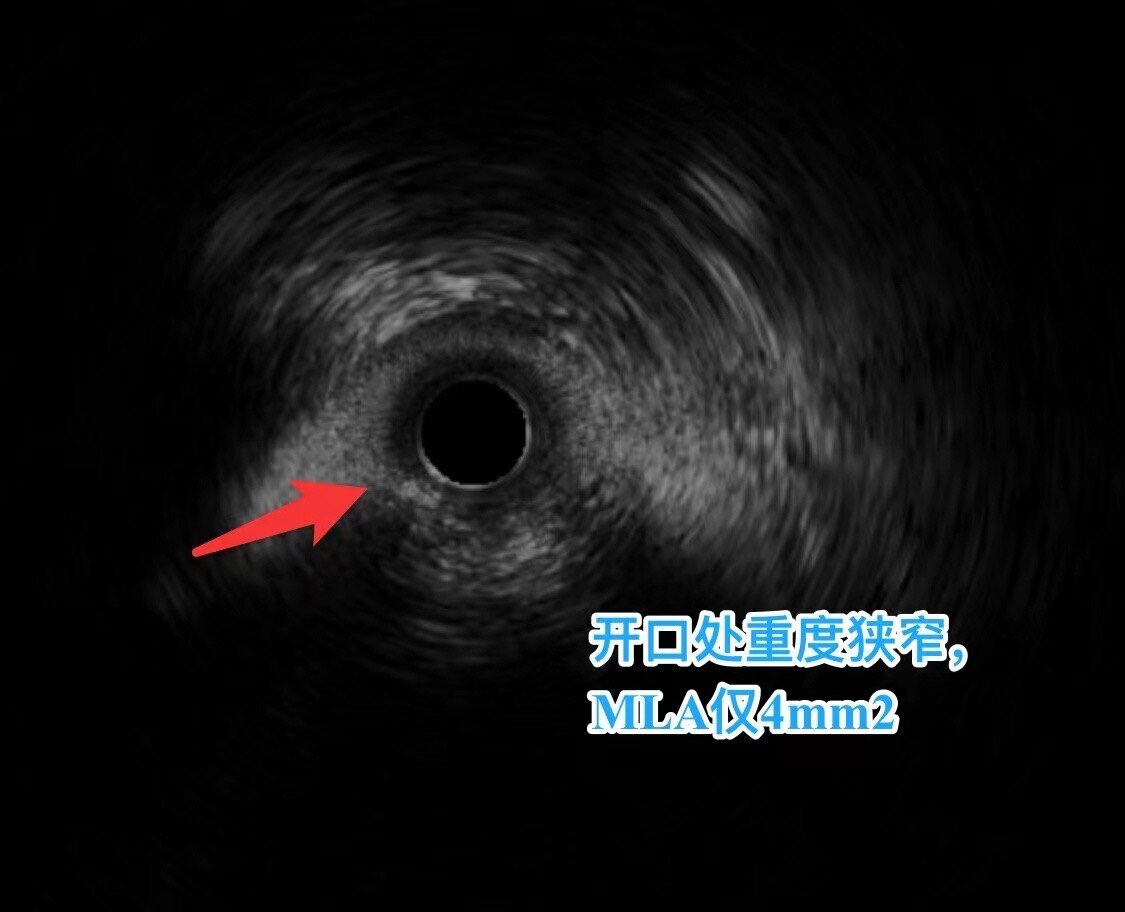
再次证实,这里的狭窄程度是非常严重的
随后的手术相对简单,我们使用压力导丝作为工作导丝,并结合IVUS、预扩张球囊和骨性标记来进行定位,成功地植入了支架。
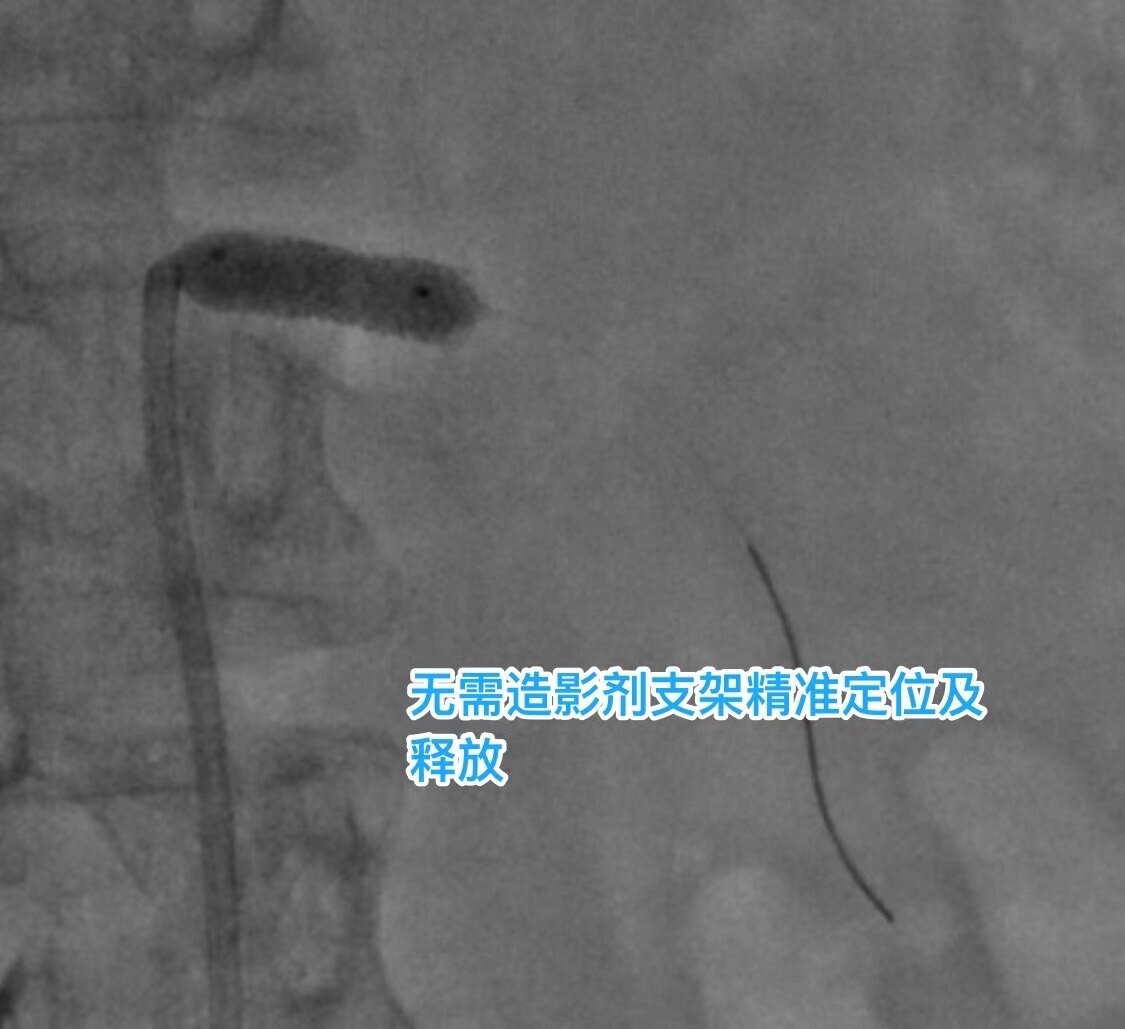
支架定位与释放,也是手术里最关键的步骤
最终,通过IVUS可以评估支架与血管壁的贴合情况和位置。可以看到,支架成功地稍微伸入主动脉,并且整体贴合良好。
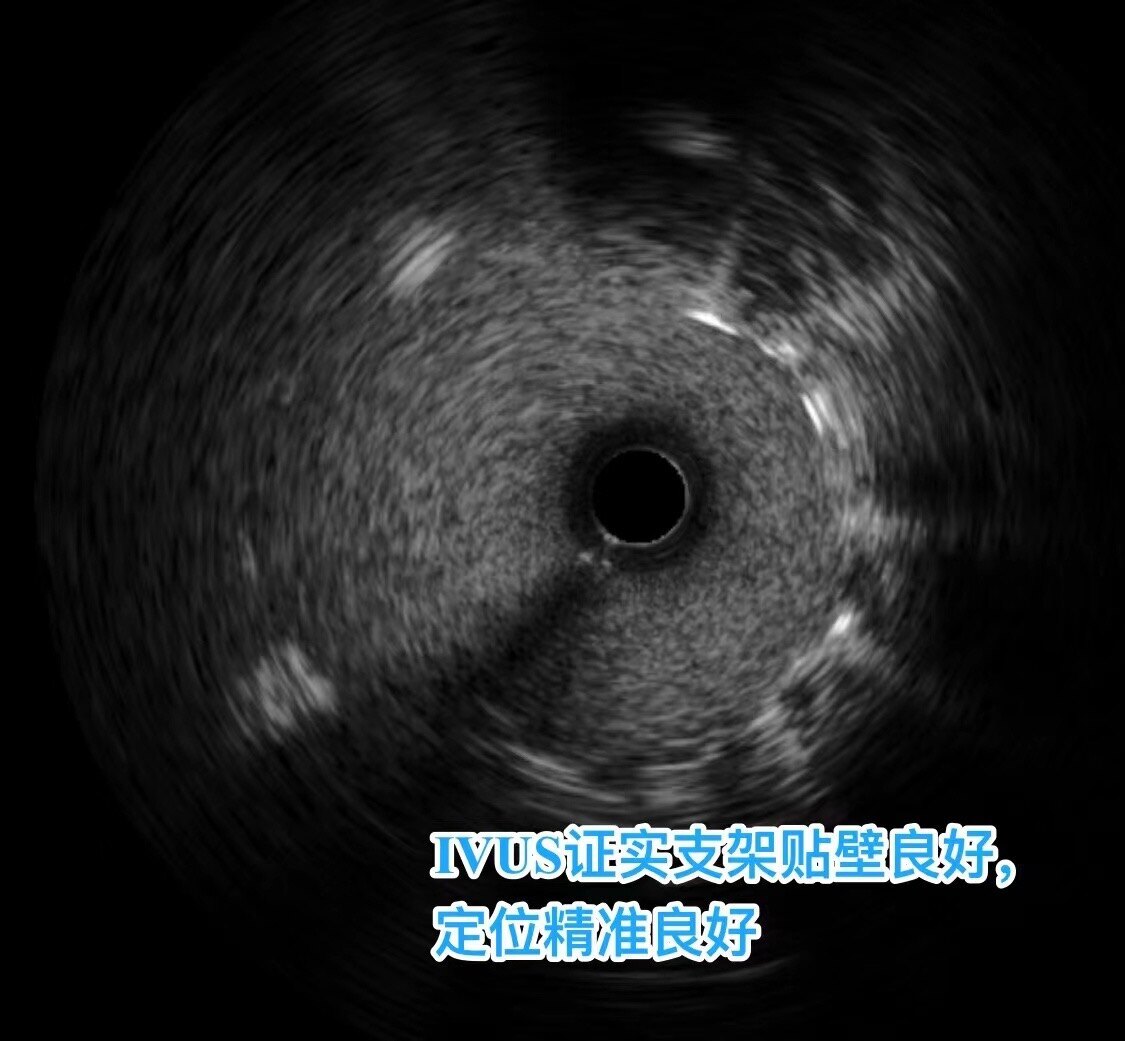
可以看到支架定位精准、贴壁效果很好
手术结束后,通过FFR测量,压力差消失了。最后,我们使用2毫升的造影剂稀释液评估了股动脉穿刺位置,并成功使用缝合器进行了缝合。整个手术过程包括FFR术前术后测量、IVUS和支架植入,共耗时40分钟。
令人欣喜的是,手术后患者在当晚自主排尿3000毫升,第二天早上血压为120mmHg,肌酐降至144。在出院前,我们拔除了临时透析管,预计患者很有可能不再需要透析。我们还将对患者进行长期的随访观察。
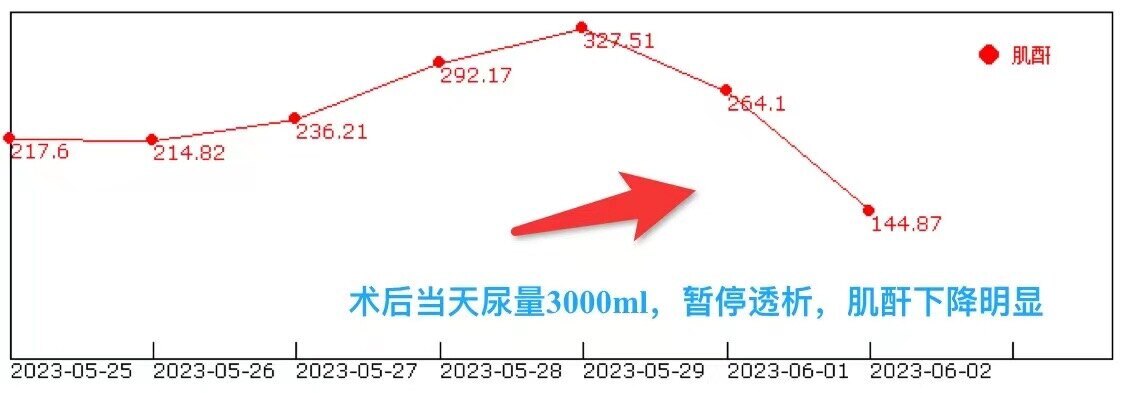
非常明显的术后肌酐下降
对于慢性肾病患者来说,造影剂的影响尤为重要。尽管我听说过二氧化碳造影的方法,但我个人并没有亲眼见过,似乎这种方法并不普及。术前术后的水化是减小造影剂对肾损伤发生几率的被动手段,但对于基础肾功能不全的患者,术后造成造影剂相关肾病(CIN)的风险并不低。
目前在临床实践中,许多患有肾动脉狭窄的患者肾功能或多或少都存在异常。北京大学第一医院的心内科、肾内科和影像科等多个高水平学科团队,已经建立了完善的流程,完全可以通过MRA、FFR和IVUS等技术将对比剂引起的肾损伤风险降到最低。
此外,我们正在进行关于肾动脉狭窄功能学评估的FAIR-pilot研究,目前已经有5家医疗中心的近50余例患者参与了研究,接受了精准评估与手术。我们也期待能为广大患者带来更好的治疗效果。
李昱熙副主任医师每周专家门诊时间:周二下午,周五下午。若挂不上号,可以为肾动脉狭窄患者提供加号和线上咨询服务。
本文是李昱熙版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论