 三甲
三甲
【大家说】江荣才教授为你导读“地塞米松与手术治疗慢性硬膜下血肿的比较”
【大家说】栏目,关注脑疾病转化医学前沿,综合研究成果概述、研究作者自述和国内权威专家解读。本期栏目,我们特别邀请到来自天津医科大学总医院神经外科的江荣才教授,为我们解读并分享最新发表在《新英格兰医学杂志》上的有关将地塞米松与手术治疗慢性硬膜下血肿进行比较的研究成果。
一、研究概述
慢性硬膜下血肿(cSDH)是一种常见疾病,其患者人数因人口老龄化和抗凝药物的广泛使用而不断增多。cSDH通常于轻微头部创伤之后发生,但无头部创伤的情况下也可能出现cSDH;据推测,混有血液的脑脊液积聚会引起硬膜下腔内发生炎症反应,进而导致血块扩大并引发相应临床症状。
治疗症状性cSDH患者的主要方法是通过钻孔引流术清除血肿,术者通常需要在患者硬膜下或骨膜下置入引流管。虽然手术引流的方法行之有效,但患者仍有死亡风险,且有高达10%的患者会出现硬膜下积液复发。此外,糖皮质激素疗法已被认为是cSDH的另一种非手术治疗选择。作为其中一种长效糖皮质激素,地塞米松有可能抑制患者硬膜下隙的炎症反应,并阻止血肿存在及生长;为此,一些医疗机构使用该药物对患者进行治疗。
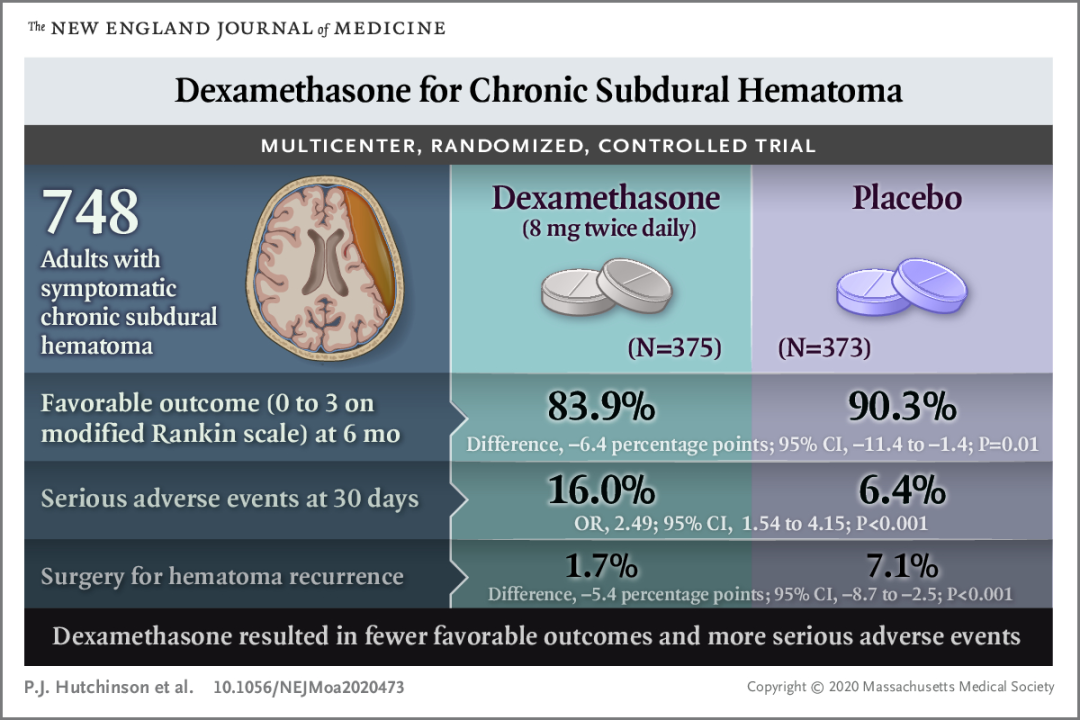
虽然多项研究和系统综述已经证明糖皮质激素具有安全性,并且可能是治疗cSDH的有效疗法,但2020年英国剑桥小组在《新英格兰医学杂志》发表的地塞米松治疗慢性硬膜下血肿的多中心RCT试验(推荐阅读:《【精选编译】地塞米松用于慢性硬膜下血肿的随机对照研究》)表明,地塞米松治疗组的患者改良Rankins评分不如对照组,而且还观察到地塞米松治疗导致了更多的死亡病例。然而,这项试验的多数患者在首次入院期间接受了血肿清除术。目前尚不清楚单纯采用地塞米松(初期不接受手术)与单纯血肿清除术疗法的疗效是否相同。
最近,一项比较地塞米松(作为独立疗法)vs. 血肿清除术对症状性cSDH疗效的多中心、开放、随机、对照、非劣效性试验(称为“DECSA”)顺利开展,相关成果发表于2023年6月15日的《新英格兰医学杂志》上。

DECSA试验(2016-2021)纳入了252名症状性cSDH患者,并随机让127名患者接受地塞米松治疗(为期19天的剂量递减疗程),125人接受钻孔引流术(随机入组后的中位治疗期为2天)。患者平均年龄74岁,男性占77.4%。其中,75.4%的患者在出现cSDH前曾遭受头部创伤。
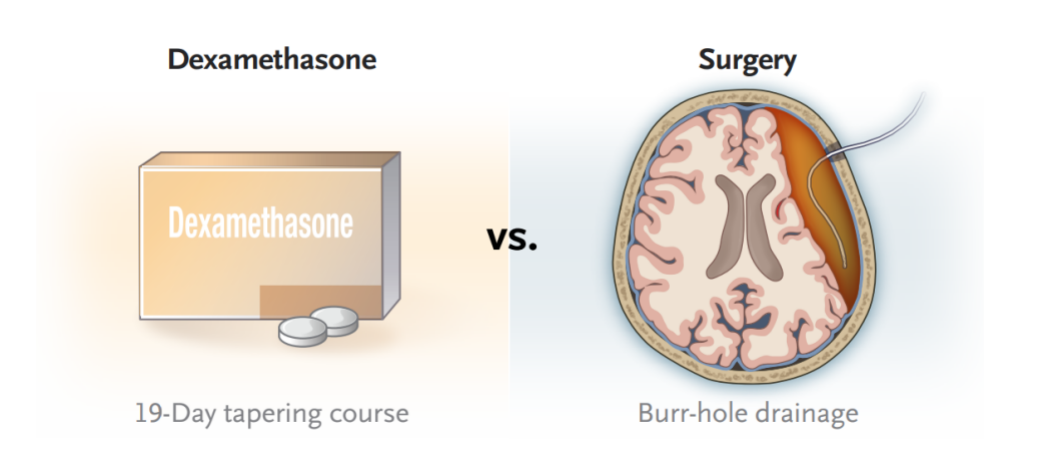
本次试验的主要终点为随机入组后3个月的功能结局(使用改良Rankin量表评分)。次要终点包含Markwalder分级量表和扩展版格拉斯哥结局量表(GOS-E)3个月的评分。
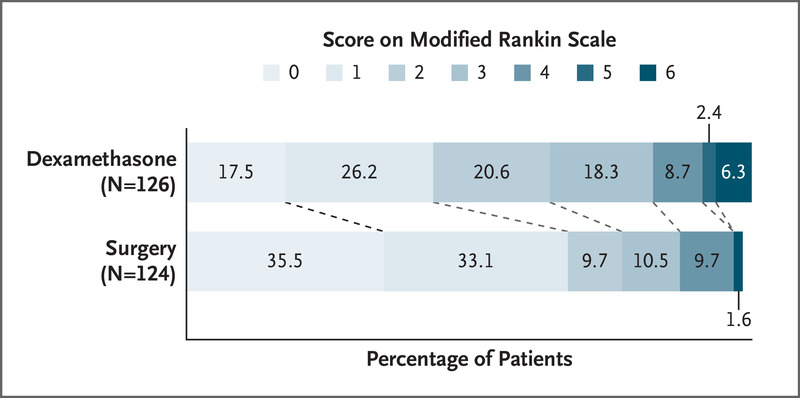
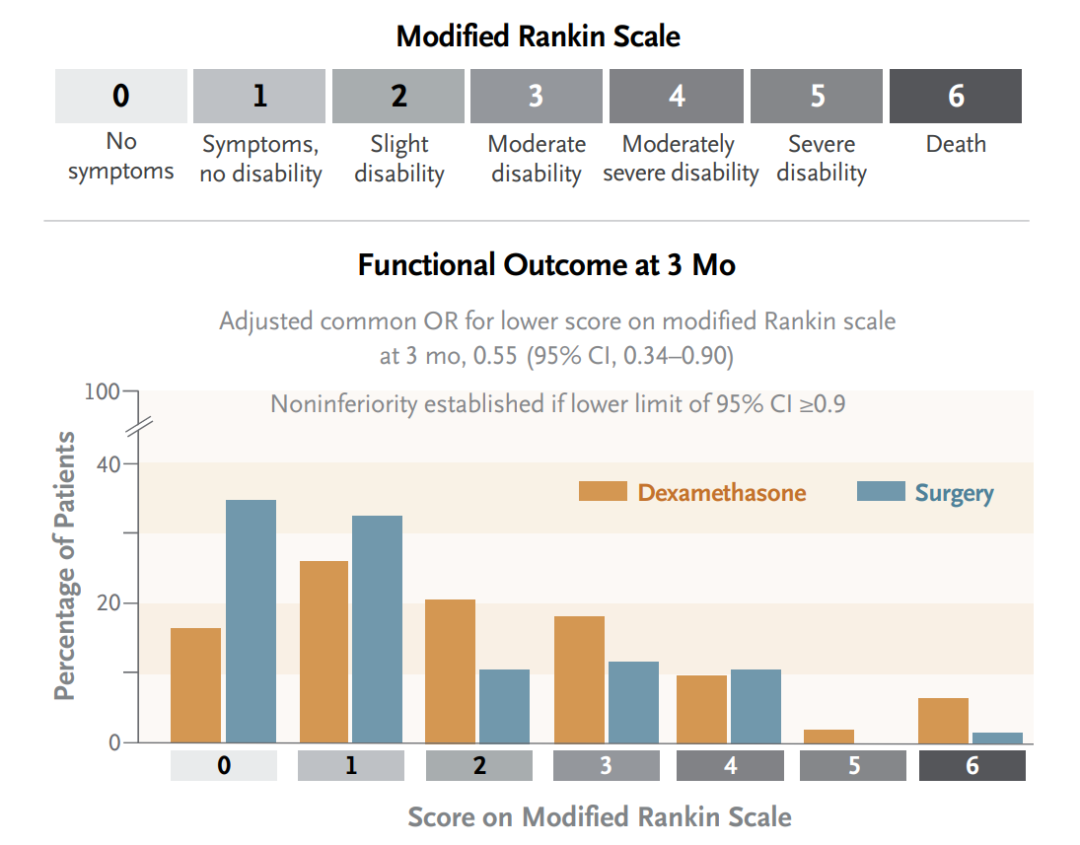
结果显示,地塞米松与钻孔引流术的功能结局评分优势比为0.55(95% CI 0.34-0.90),距离设定的有显著差异的下限0.9有较大距离。与2020年英国剑桥小组的结果一致,地塞米松治疗组再次被判定了劣势。
地塞米松组患者2周时的平均血肿厚度分别为15.7mm(左侧)和17.1mm(右侧),手术组患者分别为17.1mm和12.5mm。标准治疗后,60.6%的地塞米松组患者和16.8%的手术组患者接受了额外的治疗。其中,55.1%的地塞米松组患者在分组治疗后的中位时间20天内改为接受手术治疗,其中一半患者是在设定的治疗19天内转为手术治疗;手术治疗组则有6.4%的患者因症状加重或影像学变化接受了二次手术。
总体来看,地塞米松组出现了144例不良事件,手术组出现了89例不良事件。此外,在地塞米松组和手术组中,严重不良事件分别出现102例和65例;患者感染率分别为22.8%和19.2%;平均住院天数分别为12天和6.8天。总体上,地塞米松组和手术组患者的并发症发生率分别为59%和32%。
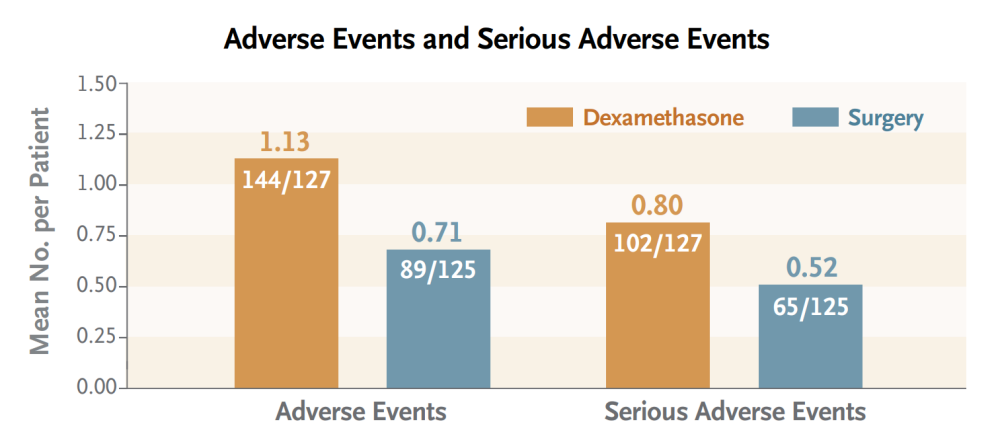
鉴于地塞米松组的安全性和预后相关问题,数据和安全监测委员会提前终止了本次试验。
文章来源
Miah IP, Holl DC, Blaauw J, Lingsma HF, den Hertog HM, Jacobs B, Kruyt ND, van der Naalt J, Polinder S, Groen RJM, Kho KH, van Kooten F, Dirven CMF, Peul WC, Jellema K, Dammers R, van der Gaag NA; DECSA Collaborators. Dexamethasone versus Surgery for Chronic Subdural Hematoma. N Engl J Med. 2023 Jun 15;388(24):2230-2240. doi: 10.1056/NEJMoa2216767. PMID: 37314705.
二、作者自述
荷兰安菲亚医院神经内科Ishita Miah博士和荷兰莱顿大学医学中心神经外科Niels A. van der Gaag博士领导的研究团队在论文中概括道,“虽然本次试验并不是为了测试地塞米松与手术治疗的优越性,但大多数的数据结果更支持手术治疗,地塞米松的疗效并不优于钻孔引流术。与一开始就接受手术引流的患者相比,地塞米松组患者接受额外手术的频率更高,且出现的不良事件更多。”
研究团队在比较2020年英国剑桥小组的Dex-CSDH试验(推荐阅读:《【精选编译】地塞米松用于慢性硬膜下血肿的随机对照研究》)时指出,“在Dex-CSDH试验中,94%的患者在随机分组后接受了手术。而在我们的试验中,我们预先设定进行为期2周的地塞米松治疗,等待其作为单一疗法的潜在疗效结果。此后,如果患者病情没有恶化(定义为Markwalder分级量表评分增加≥1分为恶化),我们便基于临床和影像学发现决定是否进行残留或复发血肿的额外治疗(大多为地塞米松用药后进行手术)。两项试验的设计差异可能解释了为什么在我们的试验中,地塞米松治疗后的手术率有所降低但仍然较高(55%)。本试验的结果与Dex-CSDH试验的结果基本一致,我们观察到地塞米松组患者出现了更多的并发症,其中包括严重的不良事件。此外,两项试验的地塞米松给药方案相似。”

此外,在研究局限性方面,他们表示,“本试验的局限性包括纳入患者的数量少于预期。开放标签(Open-label)的研究设计和局部应用可能对患者接受地塞米松治疗后的手术时机和决策造成了影响。大多数参与者出现了轻度至中度的局灶性神经缺陷。此外,虽然在分析中已进行了调整,但随机分至地塞米松组的患者在入院时的功能损伤程度确实高于手术组。”
三、江荣才教授的权威解读
在2020年英国剑桥小组的研究(推荐阅读:《【精选编译】地塞米松用于慢性硬膜下血肿的随机对照研究》)中,慢性硬膜下血肿(cSDH)的安慰剂组患者改良Rankin评分结果良好的人数(占比)多于地塞米松组(2周疗程),但安慰剂组患者接受二次血肿清除手术的频率更高。
而此次发表《新英格兰医学杂志》论文的Miah博士和van der Gaag博士团队,在2020年发表的一项回顾性研究(https://doi.org/10.1089/neu.2019.6541)中就发现,与手术相比,使用地塞米松的结局更差。

引入注目的是,这篇新临床研究之所以原本设计要纳入超过420例患者,最后只纳入252例患者,就是因为在中期考察时发现地塞米松组带来了严重副作用、不得已提前终止的,而且虽然不是作为主要终点指标,也不是作为次要终点指标,但是纳入到地塞米松组的患者竟然有超过55%的比例转为手术,也充分说明,这种药物疗法是无效的。
综上,包括此次研究在内的三项研究结果,都无一例外的指向,地塞米松的疗效更差。
尽管如此,寻找有效药物来对抗cSDH中血管生成、炎症和纤维蛋白溶解的相关研究还会继续。实际上,以阿托伐他汀钙以及阿托伐他汀钙联合小剂量地塞米松治疗cSDH为例,虽然其有效率还在统计中,但我们综合全国多个神经外科专家的非正式调研、了解到这两种方法在全国的被采用情况以及本人近千例的独立临床治疗实践,可以判定该方法是有效的,同时还可以有效预防手术后复发,且结合头颈淋巴引流手法按摩则有效率更高。而我们的治疗方案与上述两篇发表在NEJM的文献不同之处在于,这两篇文献的地塞米松用量都是在14~19天内超过110mg,而我们则是在阿托伐他汀钙已经被RCT证实有效(ATOCH试验,推荐阅读:《阿托伐他汀治疗慢性硬膜下血肿的疗效及安全性试验》)的基础上,在28天内使用了不到他们一半的地塞米松剂量。我们的地塞米松使用剂量更小,相对还延长了应用时间,可能是我们至今还没有观察到因使用地塞米松治疗cSDH导致严重副作用的原因,而与已经被RCT证实有效的阿托伐他汀钙治疗联合使用,则可能是我们的治疗会更加有效的原因。二药联合的增效作用也已经被我们的基础研究证实。当然,我们也应该意识到, cSDH的发生病因多样,还存在我们没有认知的病理生理变化,不同病因导致的cSDH可能需要不同的方案,一些就诊就已经症状严重、血肿巨大的患者可能还需要首先选择手术治疗。
我们相信,对cSDH的治疗探索仍将持续。虽然我们正在进行的ATOCH II试验(阿托伐他汀钙联合地塞米松治疗cSDH)还没有结束,但是已有的数据仅看到1例因治疗以外原因死亡的,整体上转为手术的患者也非常少。ATOCH II的病例纳入即将结束,我们将以崭新的证据告诉世人,我们推出的阿托伐他汀钙联合短期小剂量地塞米松治疗新疗法,可能是一种比单纯地塞米松治疗更有希望的药物疗法。
本文为转载文章,如有侵权请联系作者删除。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论