
尿急、尿频、夜尿多,原来是膀胱在作怪!
您或许有这样的经历:尴尬
1、经常尿急,不敢憋尿,开个会要跑3-4趟厕所
2、排尿次数比别人多,一喝水就不停的想上厕所,尤其是夜里睡觉前,不去尿几次都不敢入睡
3、外出旅游更是“厕所焦虑”,看到厕所才安心
误区:当做尿路感染去治疗
出现尿急、尿频症状,多数人认为是尿道发炎了,是小毛病,懒得去医院,随便吃点消炎药,什么诺氟沙星、三金片等,感觉好一些,但又没有完全好,反反复复……,严重影响工作、学习和生活。
尿急、尿频的根源:膀胱在作怪
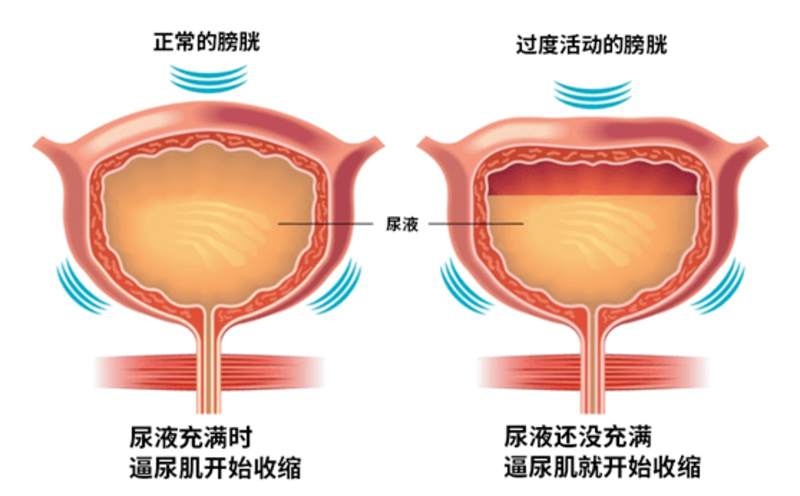
1、认识膀胱:正常情况下膀胱的生理作用
膀胱具有储存尿液和排出尿液的功能。尿液的生成是一个连续的过程,因此收集和储存尿液的过程也是连续的。在这个过程中,膀胱非常安静,既不会出现感觉过敏,也不会出现膀胱收缩,因此我们不会有想排尿的感觉。当膀胱内的尿液储存到一定量时(正常情况下,成人膀胱容量约350-500ml),膀胱发出排尿信号,诱发排尿反射。
2、膀胱功能紊乱有什么表现
在存储尿液的过程中,膀胱活动性增加,表现为不安静,甚至躁起来了。当尿液存储还没到达额定容量,就错误的提前发出排尿信号,让人出现尿急、尿频的症状,这种情况称为膀胱过度活动症,其本质是一种膀胱功能紊乱的表现。
认识和了解膀胱过度活动症OAB:
膀胱过度活动症,英文是Overactive bladder,简称OAB。国际尿控协会(ICS)将OAB定义为一种以尿急为特征的症候群,患者常伴有尿频和夜尿,甚至还会出现急迫性尿失禁,也就是尿裤子,但是没有尿路感染或其他明确的病理学改变。
OAB诊疗现状:发病率高,就诊率低
2010年6月,中华医学会泌尿外科学分会尿控学组发布了我国首个大规模OAB流行病学调查结果:我国成年人OAB总体患病率为5.9%,且呈现出随年龄增长而逐渐升高的特点,40岁以上人群的总体患病率约为40岁以下人群的10倍,高达11.3%。
调查发现,仅有15%的OAB患者寻求治疗,这其中,将近一半的患者得不到正确诊断与治疗。这是因为大家对OAB认识不足,误认为是尿路感染,当做尿道发炎来治疗。患者得不到及时有效的治疗,甚至在治疗上走了弯路。
如何判断自己是否有OAB?
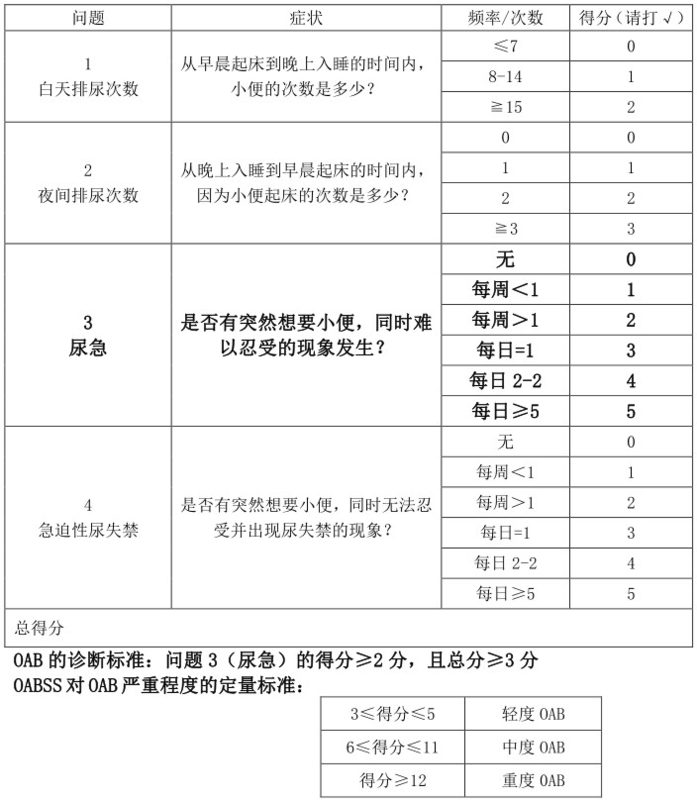
简单的自测量表(用来判断是否有OAB以及严重程度)
我们可以采用OABSS问卷评分量表来自测一下排尿状况。主要从4个方面来记录:白天排尿次数,夜间排尿次数,尿急和急迫性尿失禁发生频次。根据总评分可评估膀胱过度活动症的严重程度。
轻度OAB:3-5分;中度OAB:6-11分;重度OAB:≥12分
OAB如何治疗?(分阶梯的诊疗)
目前临床上对OAB的治疗通常分为三个阶梯,分别是行为治疗、药物治疗和手术治疗。
1、行为治疗
行为治疗是国际通用的针对泌尿功能障碍人群的首选治疗选择,约80%患者可从中受益。行为治疗可以单独应用,也可以与其他治疗方法联合应用。主要是医生对OAB患者进行生活方式的指导,比如减少咖啡、茶等具有利尿作用液体的摄入,养成定时排尿的习惯,不要一有尿意就立即去厕所,要有意识的延迟一会,憋一下,但是也不能过度、使劲憋尿,以免造成膀胱内压力升高,长此以往会影响肾脏功能。因此,行为治疗需要专业医生的指导和患者长期坚持。多数患者通过改变饮水习惯、膀胱功能训练以及盆底肌训练等方法,尿急、尿频的症状就能够得到很好的控制。
2、药物治疗
治疗膀胱过度活动症的药物主要作用靶点是膀胱,目的是让膀胱“安静”下来,降低膀胱的敏感性,减少膀胱过度收缩,让它能够安静的储尿。药物都有副作用,因此,要在专业的医生指导下用药,切记。
3、手术治疗
外科手术是治疗OAB的终极手段。对于保守治疗无效,顽固的尿急、尿频患者,应当考虑接受手术治疗。常用的手术治疗方式有肉毒素注射和膀胱起搏器。
先说肉毒素注射,是将A型肉毒素注射到膀胱的肌肉,能够降低膀胱敏感性,减少膀胱过度收缩。肉毒素可能大家都听说过,特别是爱美的女士,在整形美容领域用于面部除皱、瘦脸等。肉毒素能够让肌肉暂时丧失收缩能力,因此,也能够让“不安分”的膀胱安静下来。
膀胱起搏器就更神奇了,是通过植入一个微小的电极,人为的发出信号刺激膀胱,让膀胱听我们指挥,不该排尿的时候别“多动”。
本文是王晓明版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论