 三甲
三甲
不孕的那些事儿(三)---宫腔粘连
一、宫腔粘连是什么?
宫腔粘连是由于子宫受到创伤或者感染后,子宫内膜被纤维组织替代,形成瘢痕或纤维粘连带,导致宫腔容积变小、宫腔变形甚至宫腔封闭。国内宫腔镜检查的人群中宫腔粘连发生率为9.1%,不孕症患者中,宫腔粘连检出率可高达20%。
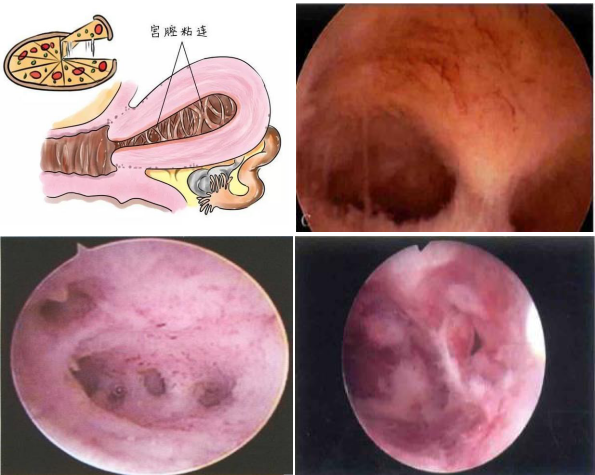
二、导致宫腔粘连的原因有哪些?
多数宫腔粘连由人工流产、产后或流产后刮宫引起,少数由内膜诊刮、宫腔镜子宫手术(子宫纵膈切开、粘膜下肌瘤剥除、子宫内膜息肉切除等)、穿透子宫内膜的子宫肌瘤剥除、子宫动脉栓塞、子宫内膜结核等原因引起。

三、宫腔粘连有什么症状
1、月经异常:50%-70%的有症状的患者主要表现为月经量减少或者闭经;
2、周期性腹痛:粘连部分或全部累及宫腔至宫颈,导致月经血排出异常,可导致月经期或月经后期腹痛;
3、不孕:宫腔粘连导致不孕是由于粘连导致输卵管开口阻塞、子宫内膜缺失或者宫颈管堵塞。同时子宫内膜缺失或宫腔部分封闭,缺乏胚胎种植和生长的宫腔环境,可导致复发性流产。

四、宫腔粘连怎么分度
患者症状的严重程度以及治疗后的效果与宫腔粘连程度相关,目前主要采用美国生育协会分度(1988)和欧洲妇科内镜协会分度(1989)。


五、宫腔粘连需要做哪些检查
1、子宫输卵管造影(HSG):造影可显示子宫内膜充盈缺失和不规则的部分,重度粘连者可表现为宫腔扭曲变小、输卵管阻塞。
2、经阴道超声:宫腔粘连通常表现为子宫内膜不连续中断,或者子宫内膜薄伴不均匀回声。

3、三维超声:可较为直观的显示宫腔形态的异常。
4、宫腔镜检查:作为宫腔粘连诊断的金标准,检查的同时可作为治疗方法。可直观反映宫腔粘连的范围、程度、部位、结构和性质。

六、宫腔粘连的治疗
对于仅表现为月经量少,但无周期性腹痛,无生育要求的病人,可无需妊娠治疗。手术治疗主要针对不孕或反复流产有生育要求的病人,手术恢复大致正常宫腔形态,促进子宫内膜恢复,宫腔镜下宫腔粘连松解术后妊娠率可达40%-90%,但是重度宫腔粘连患者术后妊娠率非常低。手术亦用于松解粘连,让经血顺利流出,从而缓解腹痛症状。术中通常采用超声引导和全程监护,尤其对于重度宫腔粘连病人,术中超声的监护降低子宫穿孔风险。
1、宫腔镜下5Fr钝性剪刀分离:通常用于分离中央型模性粘连,也可用于轻到中度周围型粘连。其相对于电切的优势在于减少电对子宫内膜的损伤,同时减少对粘连下方肌层血供的影响,有利于术后子宫内膜的生长。

2、宫腔镜下电切分离粘连:对于瘢痕挛缩导致宫腔狭窄者,可用宫腔镜针状电极延子宫长轴纵向放射状划开瘢痕组织4-5条,扩大宫腔容积。术中需要用最低电切功率,减少电热损伤子宫内膜,同时术中注意澎宫循环,减少澎宫液过热对子宫内膜的损伤,尽量使用等离子电切。


宫腔镜宫腔粘连分离术成功的标准:术闭退镜至宫颈内口处,观察子宫腔的对称性,整个子宫恢复正常大小和形态,双侧输卵管开口清晰可见,如果术中有腹腔镜监护者,可同时行美蓝通液检测输卵管通畅性。
七、宫腔粘连术后的处理
宫腔粘连分离术后宫腔粘连的复发率为3%-23%,而重度宫腔粘连治疗后再粘连率在50%以上,因此术后治疗及随访尤其重要。同时术后1-2个月行宫腔镜再次探查,分离复发粘连亦极为重要。
1、预防再粘连:
1)宫内节育环:作为物理屏障,阻隔创面之间的相互贴附而形成的再粘连。宫内节育环可使用宫形环、T形环或O形环等,不推荐使用曼月乐,其可能对子宫内膜产生抑制作用。

2)宫内支撑球囊:COOK球囊或者Foley球囊,内注水3-5ml,放置3-7天,期间需口服抗生素预防感染。球囊可起到支撑作用,机械性预防再粘连。

3)生物胶类材料:透明质酸钠、几丁糖、自交联透明质酸凝胶、防粘连膜等。

2、促进子宫内膜修复:常采用雌、孕激素序贯治疗2-3个周期,根据宫腔粘连严重程度决定雌激素用量和时间,雌激素用量一般为4-9mg/天。对于轻到中度粘连可选择口服雌激素两周后门诊复查超声,子宫内膜厚度>8mm后开始添加孕激素10-14天;对于重度粘连可连续口服雌激素6周后加用孕激素10-14天。

本文是白茜版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论