 三甲
三甲
走马观花之泌尿系疾病:良性前列腺增生
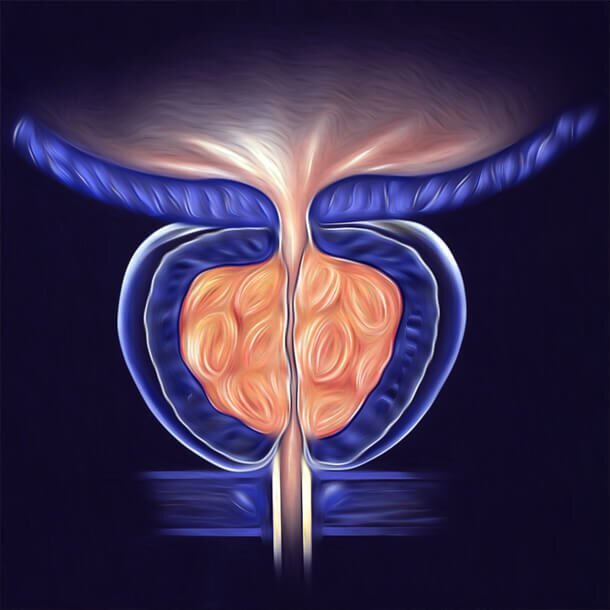
良性前列腺增生(BPH)是基于病理诊断的名称,曾有名前列腺肥大,但与病理表现不符,现在临床上已不再使用。其症状有:尿频、尿等待、尿流细、尿急和不能排尿。并发症有:尿路感染、膀胱结石、和慢性肾功能不全。良性前列腺增生病因未完全清楚,危险因素有:年龄大、家族史、肥胖、2型糖尿病、活动少和勃起功能障碍等。伪麻黄素、抗胆碱能药物和钙离子通道拮抗剂可能加重症状。一般认为增大的前列腺压迫尿道造成排尿困难。诊断依据症状,通过检查排除其他原因。治疗:改变生活方式、药物治疗和手术治疗。症状轻者建议减肥、运动和减少咖啡因摄入。症状较重者建议服用a受体拮抗剂和5a还原酶抑制剂。保守治疗无效者,可考虑行手术治疗。植物制剂目前认为无明显疗效。 全球大约有1 0500 0000人受前列腺增生影响。多数在40岁以后出现。50岁以上者,近一半人受前列腺增生影响。80岁以上者,90%受影响。随前列腺增生,血PSA可能升高,但与前列腺癌无明显关系。
症状与体征
BPH 是下尿路症状综合征(LUTS)最主要原因,LUTS通常分为贮尿期症状、排尿期症状和排尿后症状。贮尿期症状有:尿频、夜尿次数多、尿急和尿失禁;排尿期症状有:尿等待、间歇排尿、尿中断、尿流细、尿费力、尿不尽和尿后滴沥,排尿时可伴膀胱或尿道疼痛。膀胱出口梗阻(BOO)可由BPH引起。BPH是一持续进展过程,如不治疗,可进展为残余尿量多,继发尿路感染、膀胱结石、尿潴留和肾功能不全。
前列腺增生病因
多数专家认为雄激素与前列腺增生关系密切,雄激素是前列腺增生的必要条件,研究显示年少时睾丸切除者不发生前列腺增生。1960年,吴阶平曾研究26名清代太监,81%不能摸及前列腺。另有研究显示外源补充雄激素也并不加重前列腺增生症状。
睾酮在前列腺内经5a还原酶作用,转为双氢睾酮(DHT)而发挥促前列腺增生作用。双氢睾酮较睾酮 在前列腺内的作用强10倍,因前者与前列腺雄激素受体结合力更强。
5a还原酶抑制剂如非那雄胺可降低双氢睾酮水平,缩小前列腺体积,改善前列腺增生症状。睾酮促进前列腺细胞增殖,但前列腺增生患者血清睾酮反而相对较低。有研究显示药物去势后,血清睾酮明显下降,但前列腺组织内睾酮和双氢睾酮下降不明显。雌激素对前列腺增生也有影响,可能通过转变前列腺内雄激素为雌激素而发挥作用,而非雌激素本身直接作用。体外研究示,狗降体雄激素而雌激素不变,前列腺明显萎缩。在人的研究中发现,前列腺增生与血清雌激素水平无明显关系。2008年,有人研究发现精索静脉回流不畅可致前列腺压力升高,前列腺睾酮水平高达血清睾酮水平的100倍以上,如此现象证实确实存在,则可解释外源性补充睾酮不影响前列腺增生。
饮食方面,有研究显示饮食模式可能与前列腺增生有关素,但需进一步证明。我国有研究示高蛋白摄入可促进前列腺增生。对夏威夷日裔美国人的研究发现酒精摄入与前列腺增生无关,而牛肉食用有一定关系。美国一项大规模前瞻性研究示前列腺增生与高热量和蛋白摄入有弱相关,而与脂肪摄入无关。
流行病学证据也支持前列腺增生与代谢综合征有关系。
前列腺增生是年龄相关性疾病,有人提出错误修复累积理论,认为前列腺增生是肌纤维破坏和无力的结果,前列腺肌纤维再生能力差,而以胶原代替,造成前列腺收缩能力差,前列腺液积滞,肌纤维负担加重,再次加重肌纤维损伤,形成一恶性循环。
随年龄增大,男性体内芳香化酶和5a还原酶活性增大,双氢睾酮水平升高。前列腺增生中腺上皮和基质细胞均增生。多数人认为以基质增生为主。
前列腺增生以中叶和两侧叶增生多见,前叶因腺体少很少增生。30-50岁时,显微镜下可发现前列腺增生。前列腺增生主要发生在移行区,前列腺癌多发生于外周区,部分前列腺增生可成为特别巨大,甚至达200-500g,称为巨大前列腺增生。
诊断
临床诊断前列腺依据下尿路症状,直肠指检,实验室检查和影像学检查,需注意鉴别前列腺癌。
症状评分可用AUA-SI或IPSS,最近还有UWIN 评分(指urgency, weak stream, incomplete emptying, and nocturia) 诊断前列腺增生及判定严重程度。
LUTS方面的鉴别诊断:药物、神经病变、其他膀胱尿道和前列腺病变(如膀胱癌、尿路感染、尿道狭窄和尿道结石、前列腺炎和前列腺癌)。
神经源性可致尿潴留,与前列腺增生类似。其原因有:中枢神经病变(帕金森病,多发硬化和脊索损伤),周围神经病变(如糖尿病、维生素B12缺乏症和酒精性神经病变)。
有些药物可增加膀胱出口阻力致排尿困难,如a受体激动剂(伪麻黄素),钙离子通道阻滞剂和抗胆碱能药物。利尿剂如呋噻米或噻嗪类可致尿频和夜尿增多。
治疗
前列腺增生的治疗目的在于改善症状,防治前列腺增生并发症。包括生活方式调节,药物治疗和手术治疗。
生活方式调节
针对前列腺增生,增加活动、减少睡前液体摄入、限制酒精和咖啡因摄入,养成定时排尿习惯。尽量避免上述影响排尿的药物。
体位对排尿也有影响
不同体位,排尿参数如尿流率、排尿时间和残余尿量会有差异。对健康人而言,站位和蹲位排尿无明显差异,但老年人有下尿路症状者,蹲位时的残余尿量更少,最大尿流率较高,减少排尿时间,此外还可降低膀胱炎和膀胱结石发生率。
药物治疗
前列腺增生主要有两大类药物,a受体阻滞剂和5a还原酶抑制剂。选择性的a1受体阻滞剂在初始治疗中最常用,包括阿呋唑嗪,多沙唑嗪、西罗多辛、坦索罗辛、特拉唑嗪和萘哌地尔等。这些药物可改善症状,各药间疗效相近,但副作用略有不同。a受体阻滞剂松驰前列腺和膀胱颈平滑肌,降低尿流阻力。常见副作用有:体位性低血压、逆行射精或勃起功能障碍,头痛、鼻塞和乏力。萘哌地尔和坦索罗辛对性方面有影响。西罗多辛副作用较多。坦索罗辛和西罗多辛是a1A受体阻滞剂,对血压影响较小,多沙唑嗪有降血压作用,对高龄者,非选择性a1受体阻滞剂不是一线治疗药物,但对同时有高血压和前列腺增生者则可选择使用。对高龄者,不建议服用如酚苄明等非选择性a受体阻滞剂。非选择性a受体阻滞剂服用时,也应警惕晕厥可能,如反应过强,可从低剂量开始。5a还原酶抑制剂,非那雄胺和度他雄胺也用于前列腺增生治疗。这类药物抑制5a还原酶,从而降低双氢睾酮的作用,但起效慢,但疗效持久。与a受体阻滞剂联合应用,短期内无显效,长期来看,可减少急性尿潴留和需手术风险,尤其是症状重和前列腺体积大患者。有研究显示5a还原酶抑制剂在6个月后显效。副作用有性欲降低,射精和勃起功能受影响。5a还原酶抑制剂对胎儿发育有影响,所有家中孕妇应避免接触这种药物,如掰开药物或粉碎药物。研究显示磷酸二酯酶-5抑制剂他达拉非每天5mg有改善下尿路症状,副作用小。其它磷本二酯酶-5也有作用,但需每天多次用药,可能提示前列腺增生与勃起功能障碍有关。他达拉非在英国曾申请用于前列腺增生,后未批准。2011年,美国FDA批准他达拉非用于前列腺增生和勃起功有障碍,前提是二者同时存在。
抗蕈毒硷类药物如托特罗定,可与a受体阻滞剂联合应用于前列腺增生。这类药物可降低膀胱平滑肌的胆碱能效应,以减轻膀胱过度活动症状。
对尿潴留者,可自行清洁导尿,但尿路感染是最常见并发症。
外科手术
如药物治疗无显效,可考虑行前列腺手术治疗:经尿道前列腺电切术(TURP),是金标准,但并发症率仍达20% 以上。并发症有:逆行射精,勃起功能障碍,尿失禁,尿道狭窄等。开放手术现很少做,虽效果很好。经尿道前列腺切开术(TUIP)),较少做,与TURP类似,但疗效不确定。前列腺激光汽化术(PVP)常用于前列腺的治疗。前列腺水刀汽化术是新的治疗方法,可保护性功能。UroLift系统是第一个用于缓解尿流细小的永久性植入物,作用机制是将压迫尿道的前列腺组织推回远处。美国FDA于2013年底批准UroLift应用于50岁以上良性前列腺增生(BPH)患者的治疗,对性功能影响小。2017年始,高选择性前列腺动脉栓塞是一种血管介入治疗,适于高龄高危病人。经尿道前列腺微波热疗(TUMT),微侵入治疗,门诊即可进行。
替代治疗即用植物药物治疗前列腺增生,2016年有研究显示,这类药物与安慰剂相比,无显著差异。这种药物有:锯叶棕,β-谷甾醇,非洲刺李,南瓜子,刺荨麻根。
流行病学
全球前列腺增生者约有2 1000 0000。随年龄增大,前列腺增生。对于46岁男性,无尿路症状,在未来30年内,发展为BPH的概率是45%。45-49岁,患病率为2.7%;80岁,患病率为24%。
本文是叶海云版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论