 三甲
三甲
骨质疏松性椎体压缩骨折不愈合(Kümmell病)的诊治
概述
Kümmell病由德国医生Hermann Kümmell于1895年首次报道,又称为迟发性创伤后椎体塌陷、缺血性椎体骨坏死、椎体骨折不愈合及椎体内裂隙等。
该病多见于老年骨质疏松患者,患者就诊时通常表现为腰背部疼痛及椎体塌陷所致的脊柱后凸畸形。胸腰椎交界处是僵硬的胸椎转变为活动度较高的腰椎的区域,应力较为集中,是Kümmell病最常累及的区域。据统计,约60%的Kümmell病发生于T11~L1节段,其中以T12椎体病变最为常见。胸腰段脊柱活动度大,过早、反复的应力刺激使骨折端愈合困难,会导致骨折不愈合或假关节形成。
Kümmell病是由初期创伤造成的脊柱隐匿损伤,短期内疼痛消失,但一段时间后症状复发、加重并出现进行性的脊柱后凸畸形为临床特点的疾病。该病主要特征为轻微创伤后,经历一段症状隐匿期,之后再发生迟发性的椎体塌陷伴后凸畸形。Kümmell病早期症状轻微,病程长度不一,容易延误诊治,晚期椎体塌陷,椎体内假关节形成伴脊柱后凸畸形,常常引发严重顽固性腰背部疼痛,部分患者甚至出现脊髓压迫症,影响老年患者的生活质量。
影像学表现
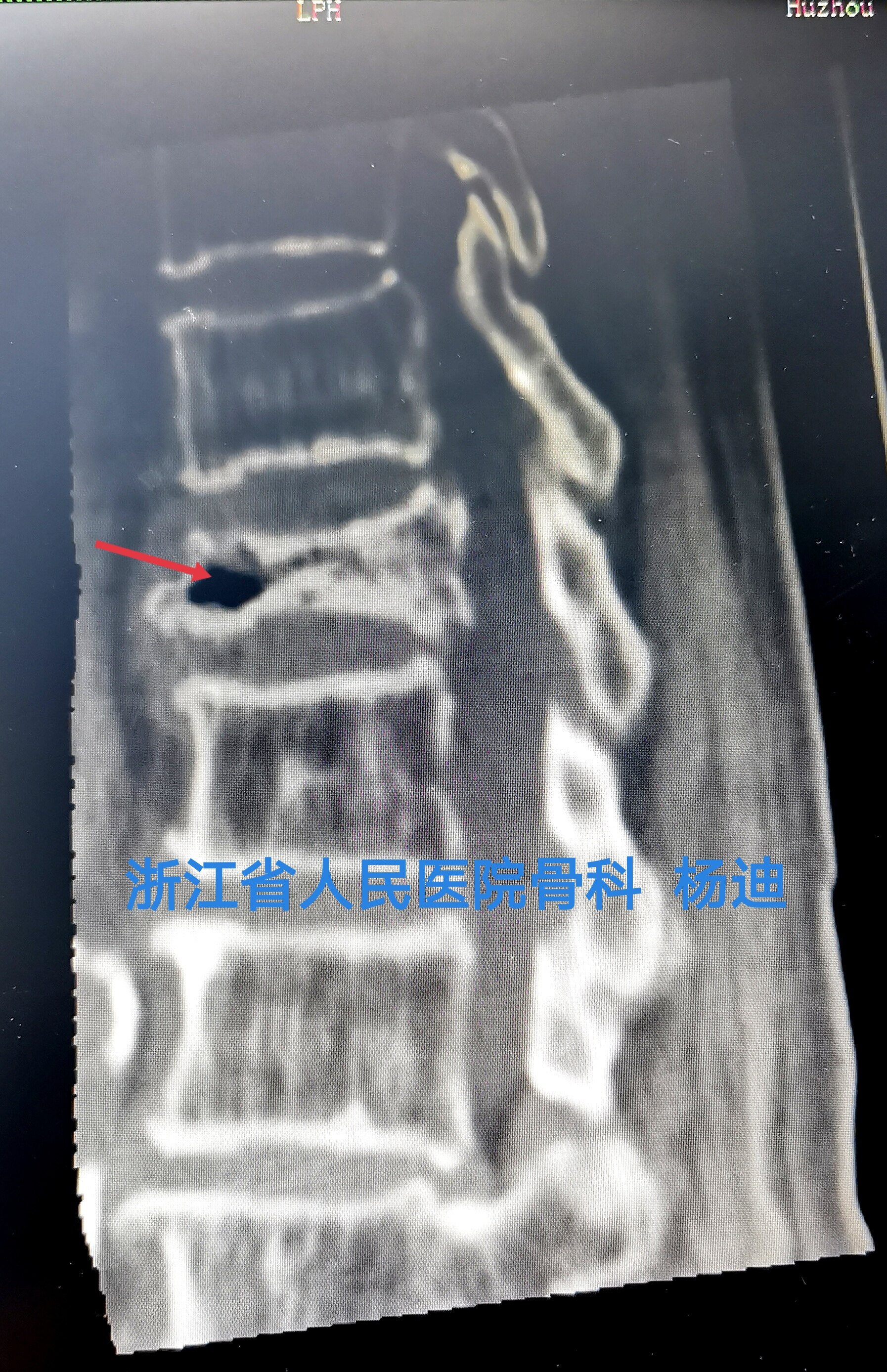
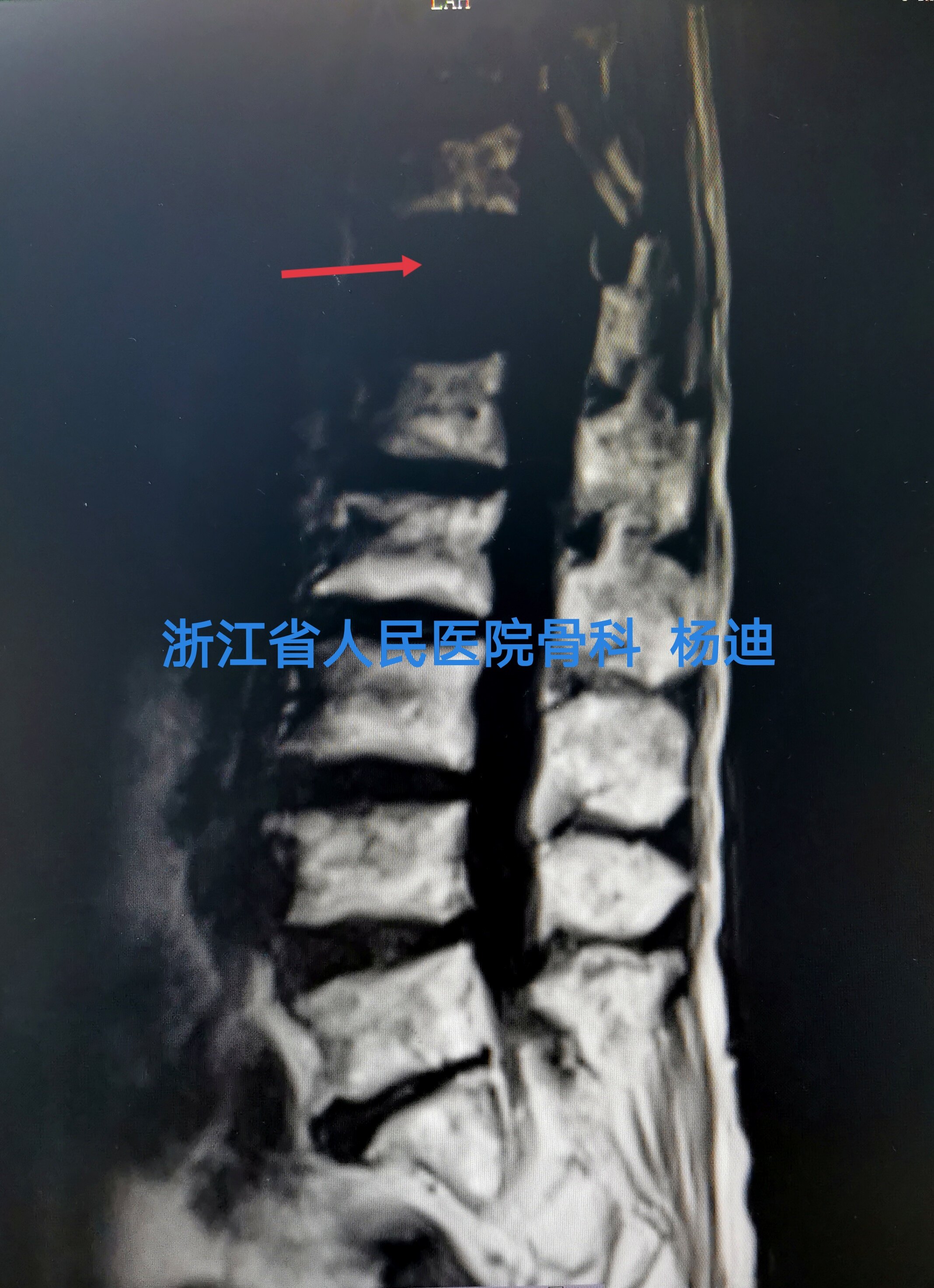
椎体内出现真空裂隙征(Vacuum cleft sign,VCS)是椎体缺血性坏死的特征性X线及CT表现,VCS通常提示骨折的不愈合,需高度怀疑Kümmell病的发生,但不能作为Kümmell病的特异性的确诊依据;反之,X线片上未发现VCS并不能排除 Kümmell病。MRI检查结果取决于检查时VCS内容物:渗出液体,T1像表现为低信号,T2像表现为高信号。气体,T1、T2 像均表现为低信号。
临床分期
Ⅰ期:椎体高度减少<20%,没有邻近的椎间盘退行性病变。Ⅱ期:椎体高度减少>20%,通常有邻近的椎间盘退行性病变;Ⅲ期:椎体后方皮质破裂合并脊髓压迫,主要症状是腰痛伴或者不伴脊髓损伤症状。
治疗
Kümmell病一般不会自然愈合,采用传统的卧床休息、佩戴胸腰椎支具外固定等保守治疗常常无效。手术治疗目的主要是缓解疼痛、恢复椎体高度、纠正后凸成角(复位、矫形)、解除神经压迫(减压)、重建脊柱稳定性(固定、融合)。常用的手术方法有:微创治疗(PKP或PVP),短节段钉棒固定(减压)联合伤椎椎体成形术,短节段钉棒固定联合伤椎植骨术,经椎弓根截骨矫形联合后路固定,椎管减压、椎体切除支撑重建联合后路固定术等等。
Kümmell病多数为高龄患者,全身情况较差,常合并多种内科疾病,手术耐受性较差,开放内固定手术风险高,并发症多,而且由于骨质严重疏松,即使是使用椎弓根螺钉强化技术进行固定仍然容易出现内固定失败、融合率低等并发症。Ⅲ期Kümmell病的椎体由于后壁塌陷不完整,行骨水泥椎体强化术时存在骨水泥椎管内渗漏的风险。存在骨坏死的椎体单独行骨水泥强化治疗,术后有较高的椎体再塌陷、骨水泥移位及破碎等并发症。
典型病例
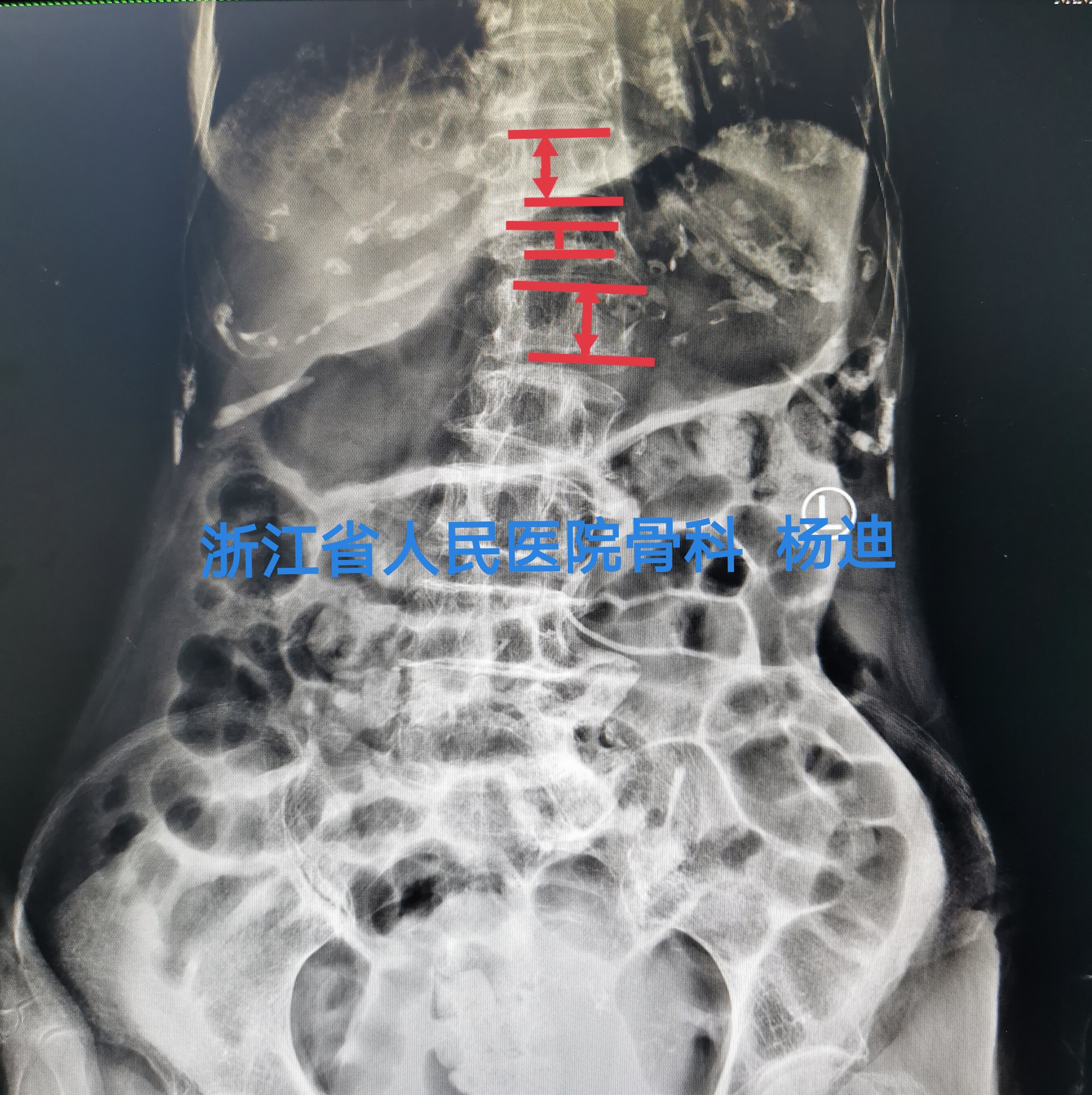
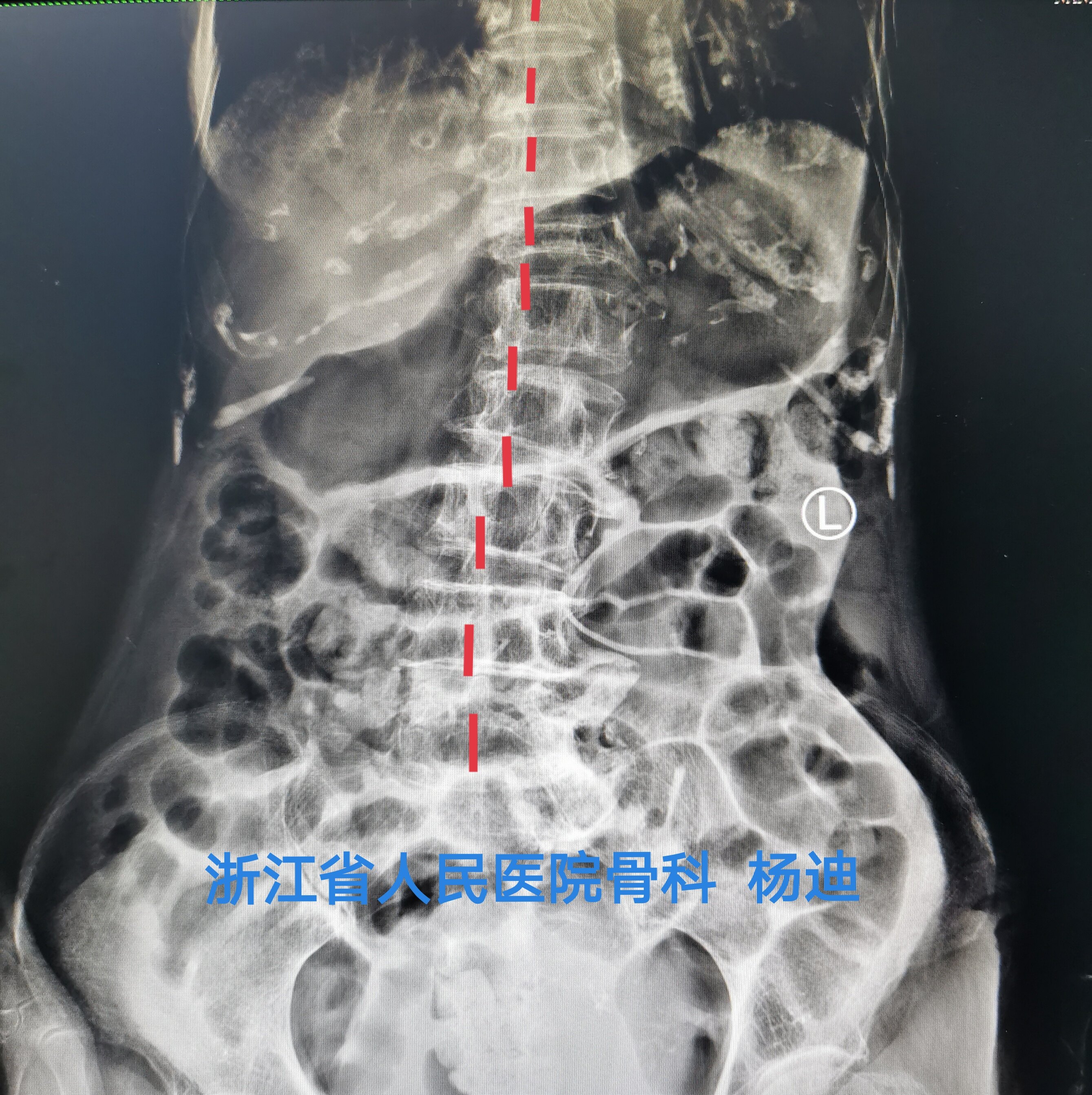
患者女性,95岁,反复腰背痛3月加重10余天。既往有高血压、糖尿病史。诊断考虑:胸12椎体骨质疏松性骨折不愈合。
术前影像学检查

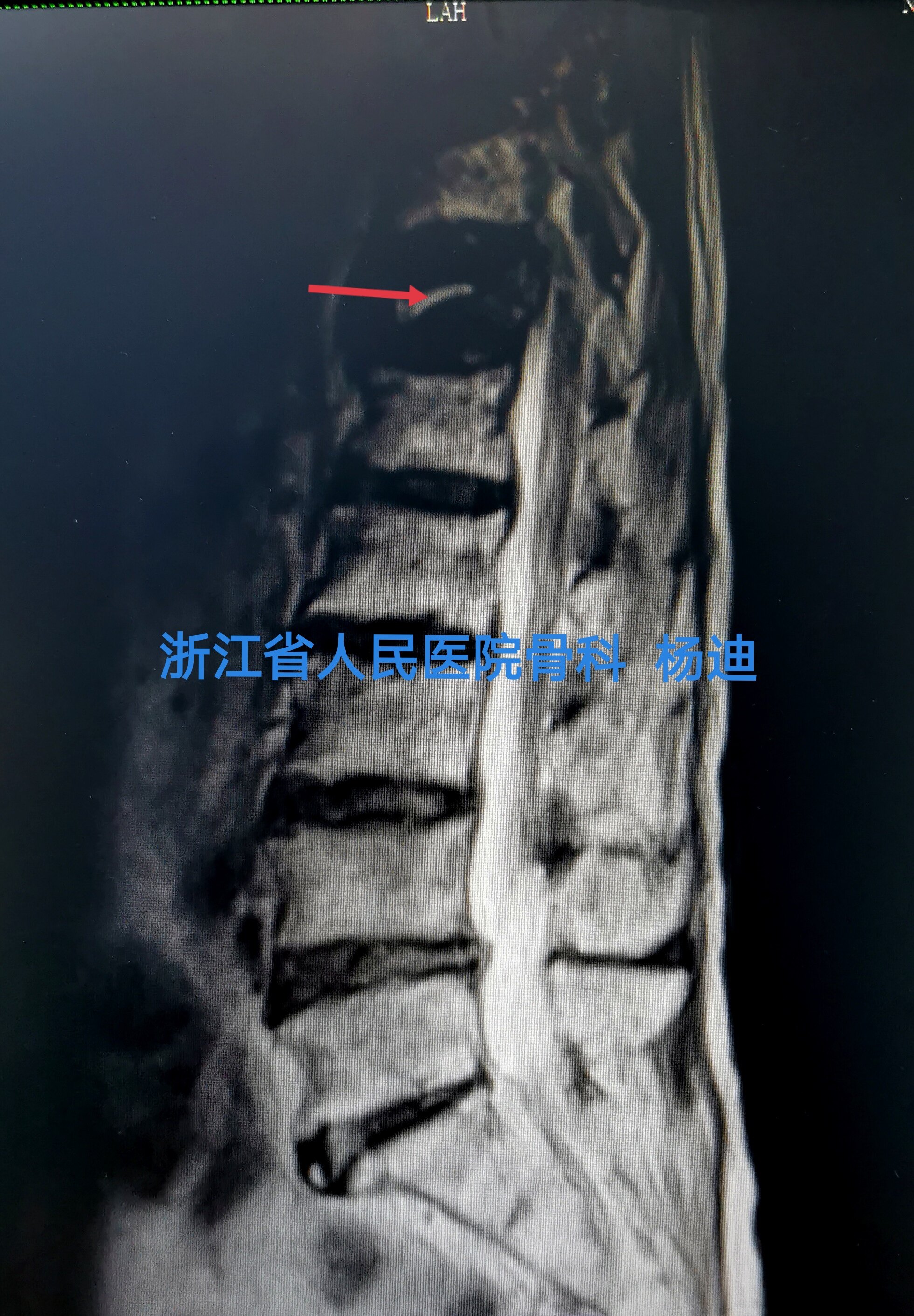
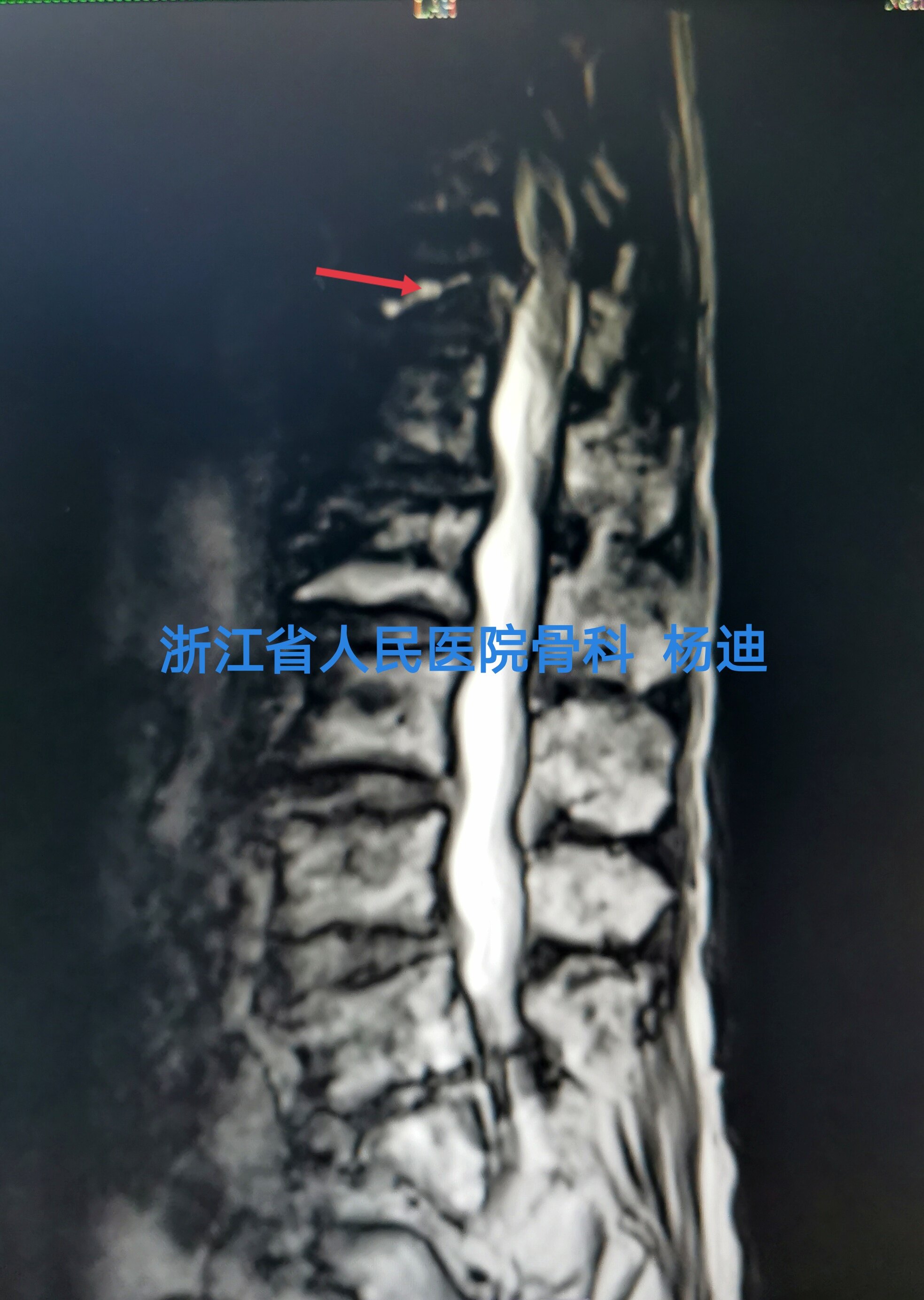
手术过程
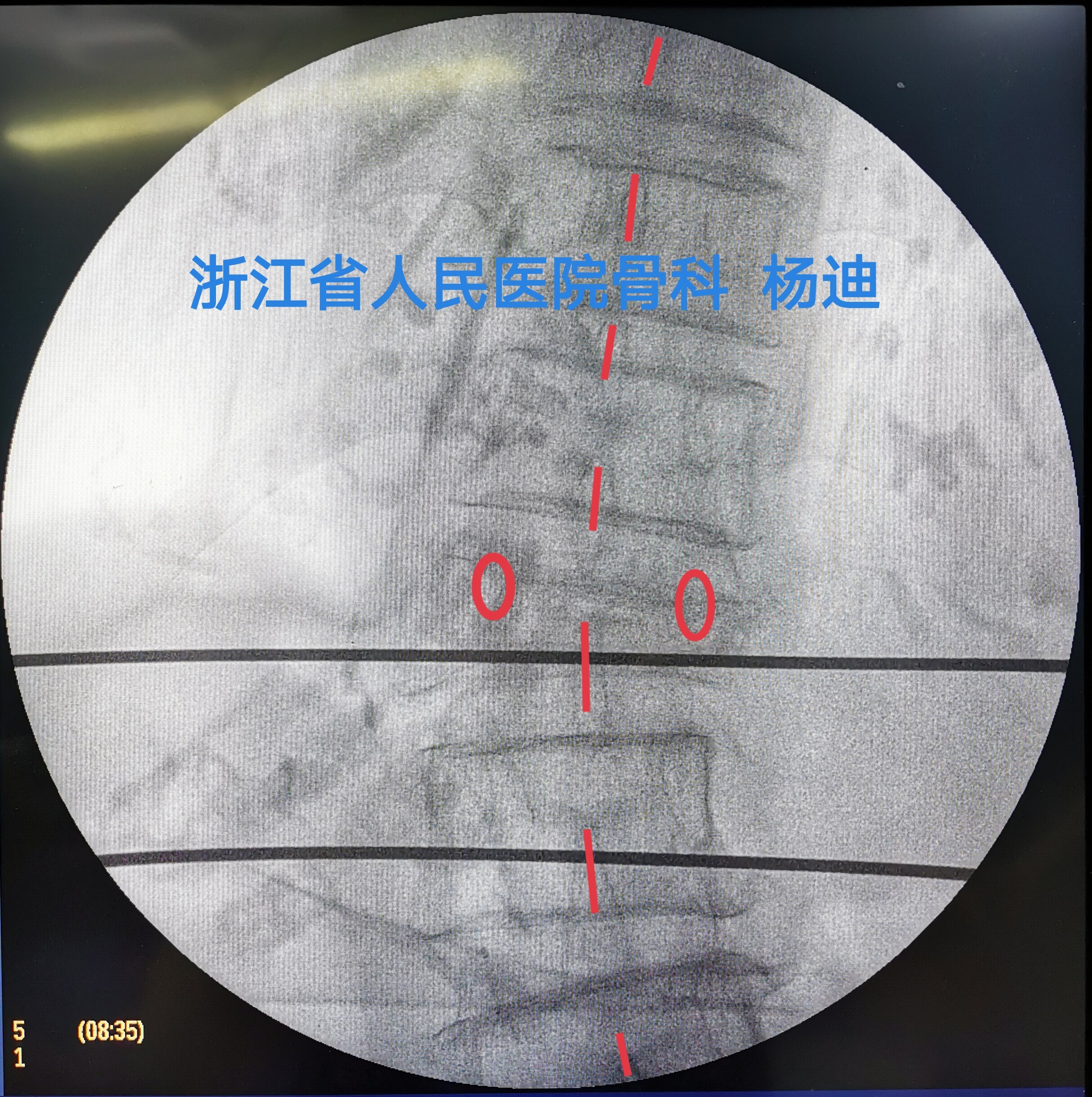
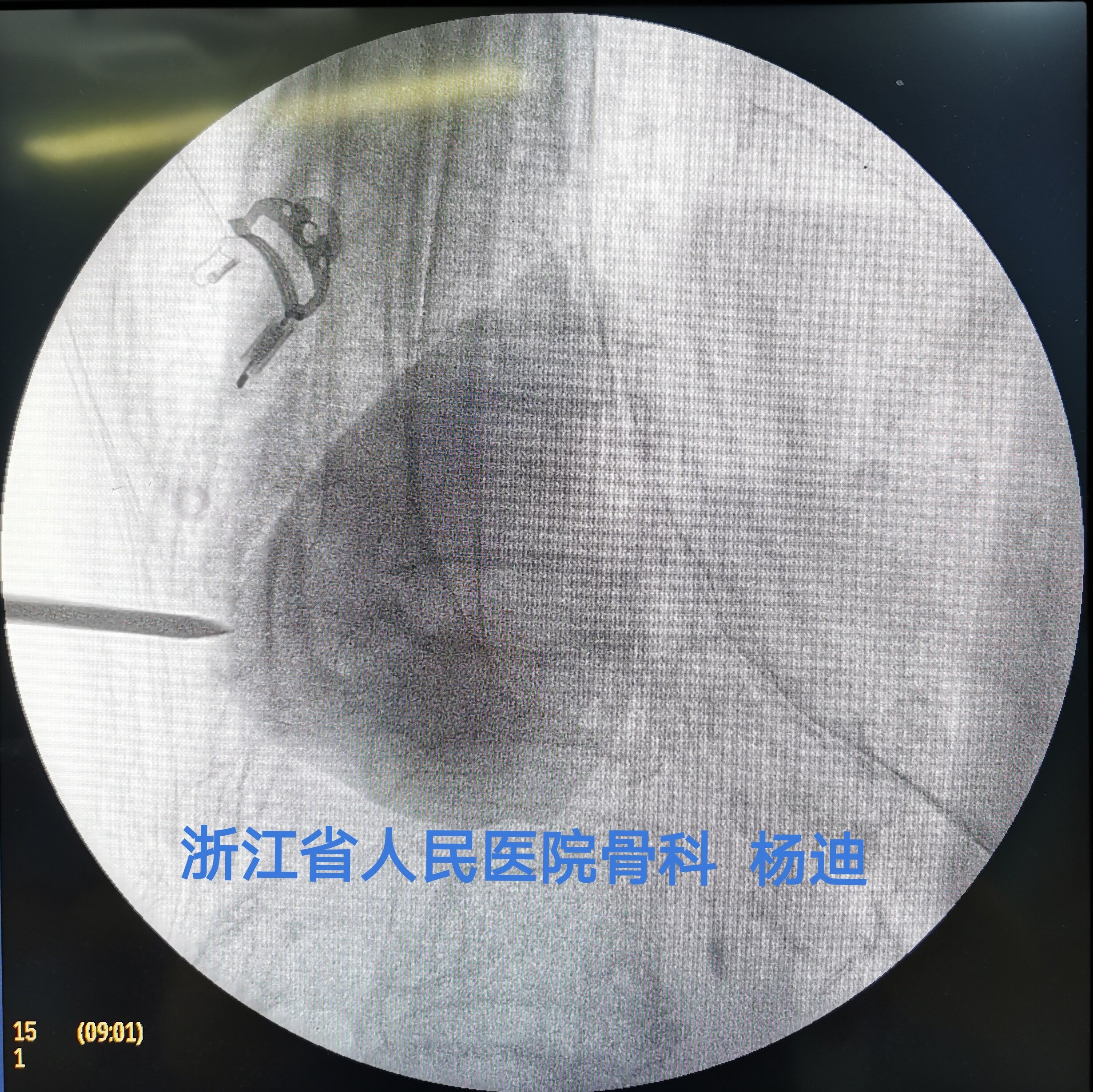
经椎弓根穿刺,正位、侧位透视确认穿刺针位置。
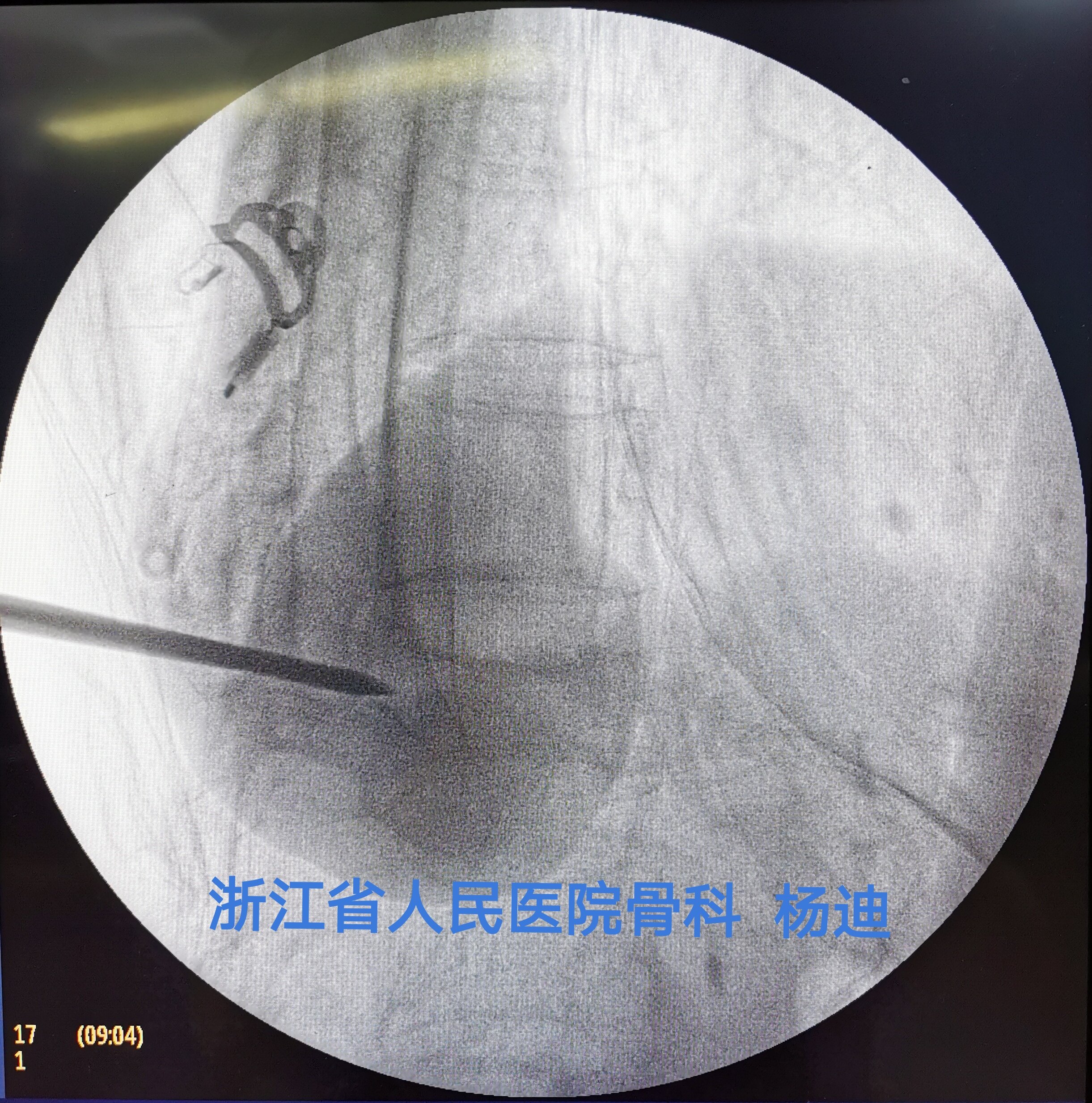
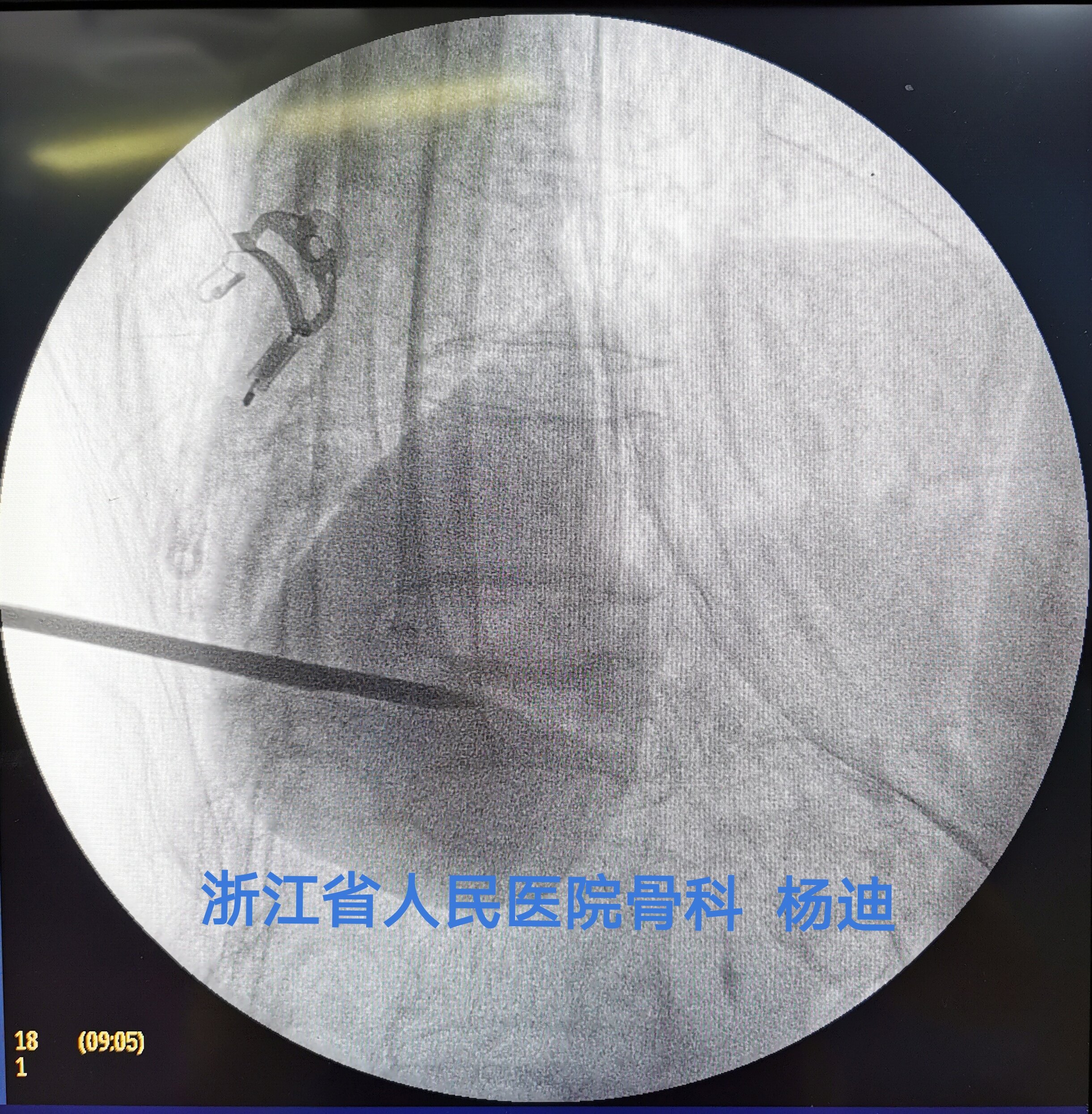
C臂透视确认穿刺针穿过椎体后缘、位置良好。
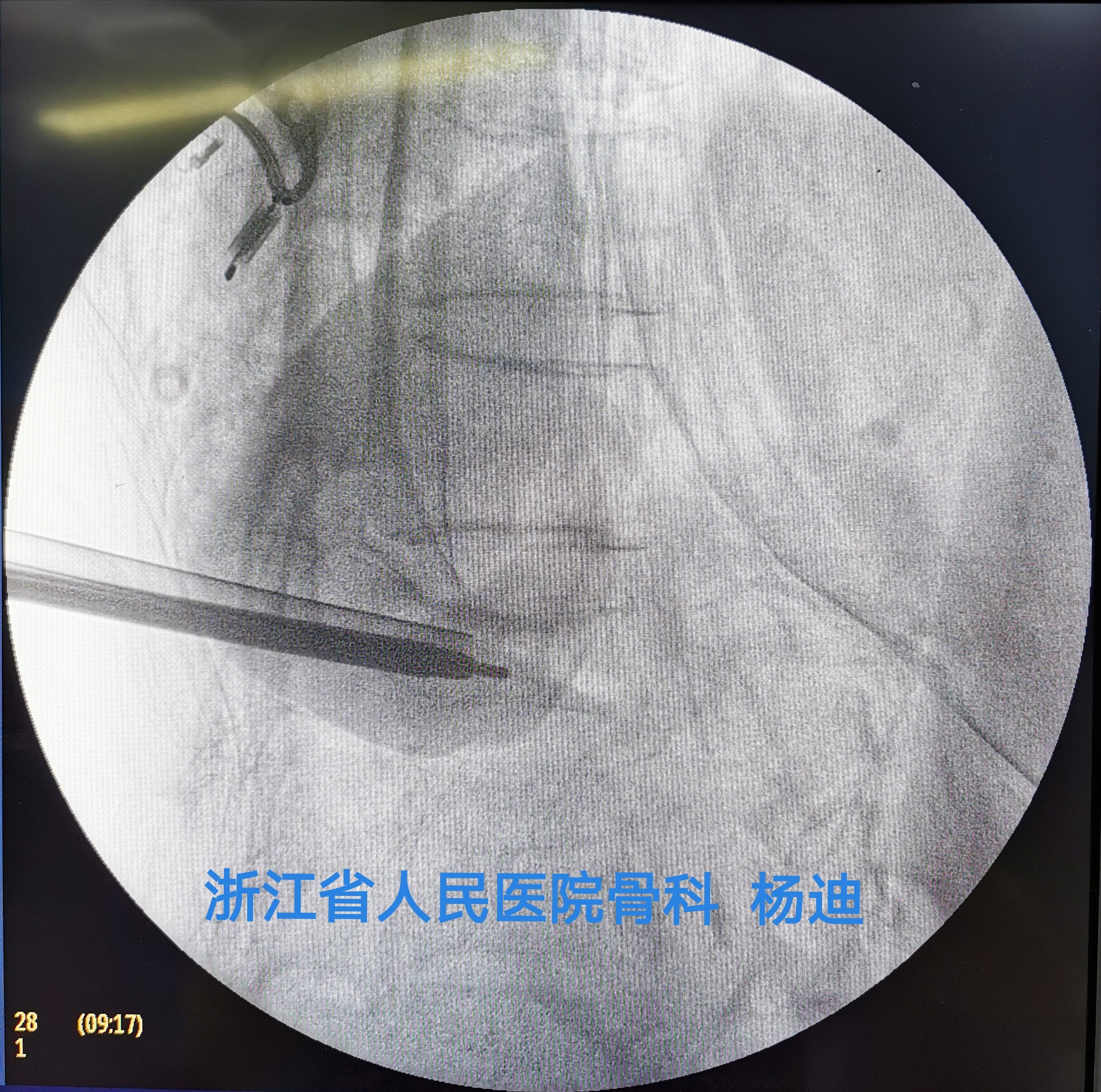
更换工作套管,C臂透视确认工作套管位置良好。

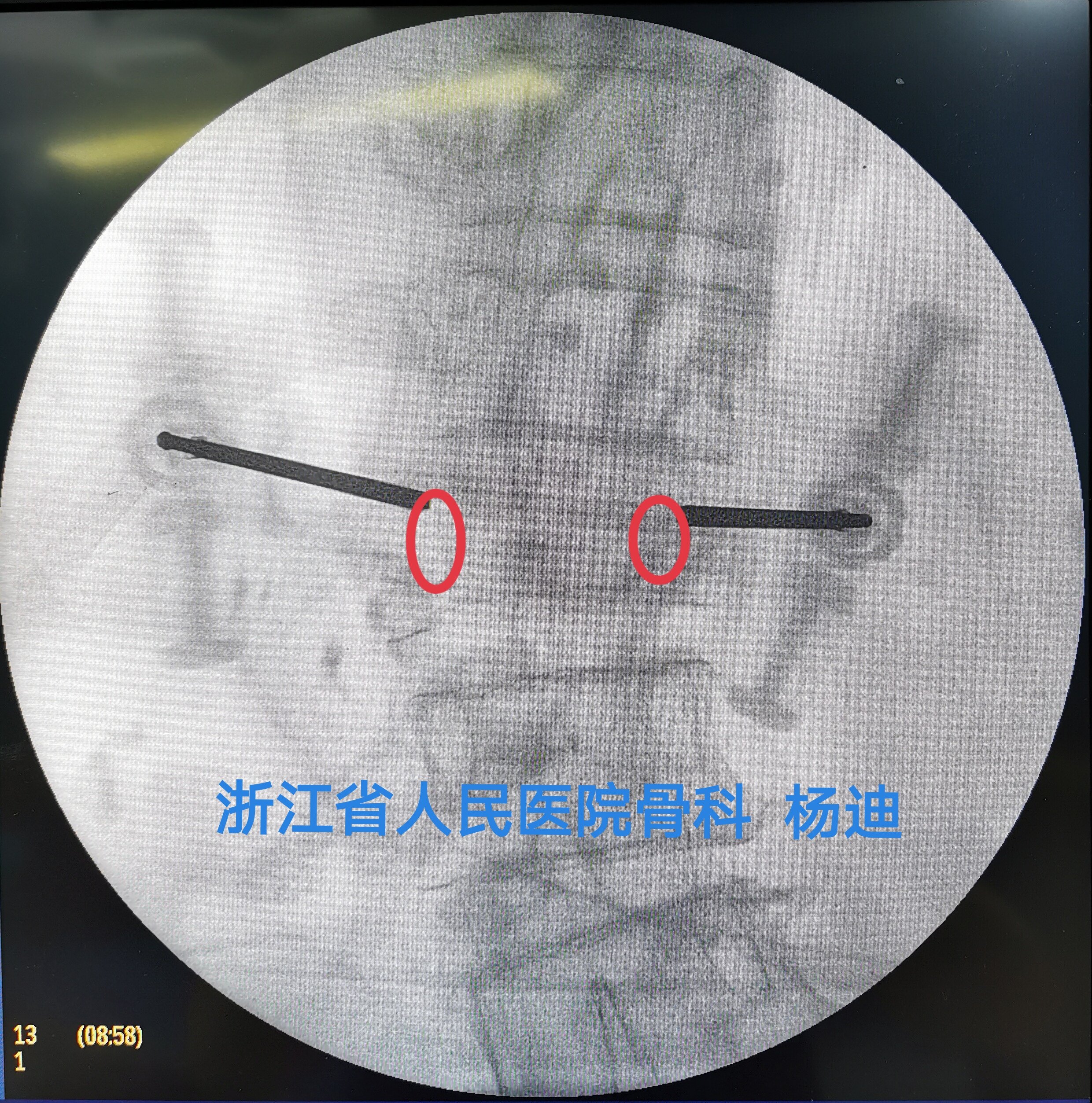
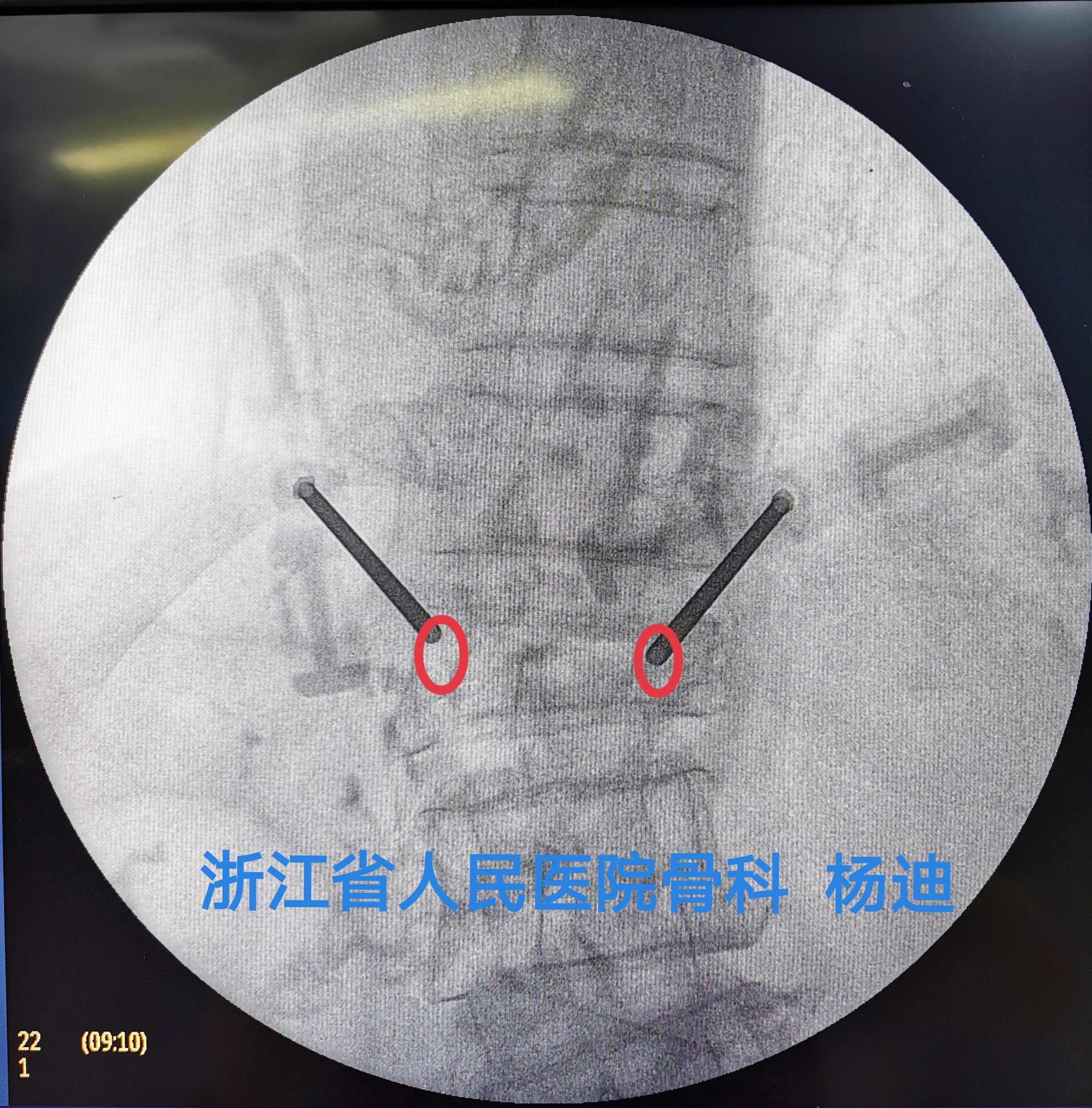
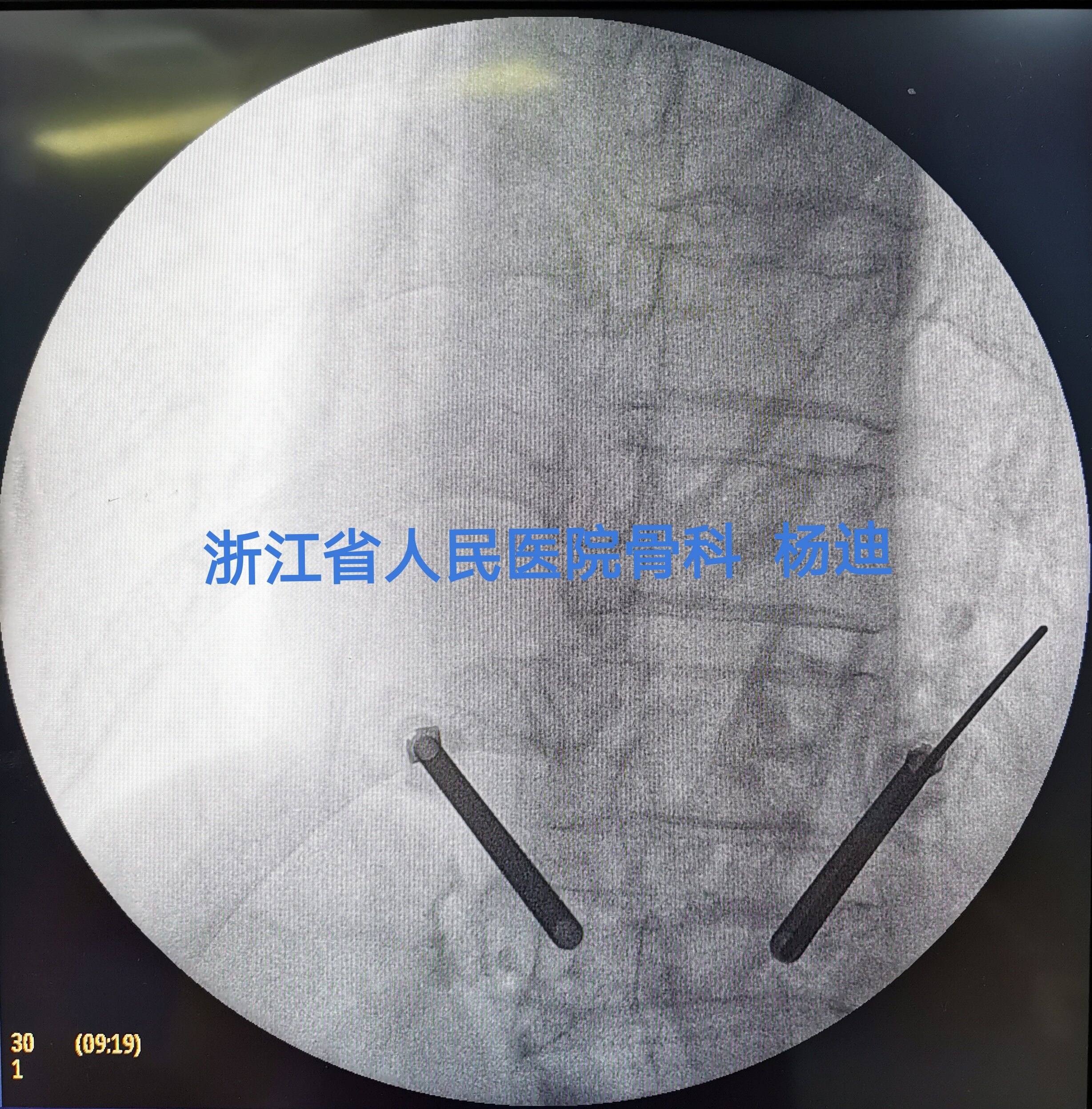
左右侧分别置入球囊,予以扩张,C臂透视见球囊扩张满意。

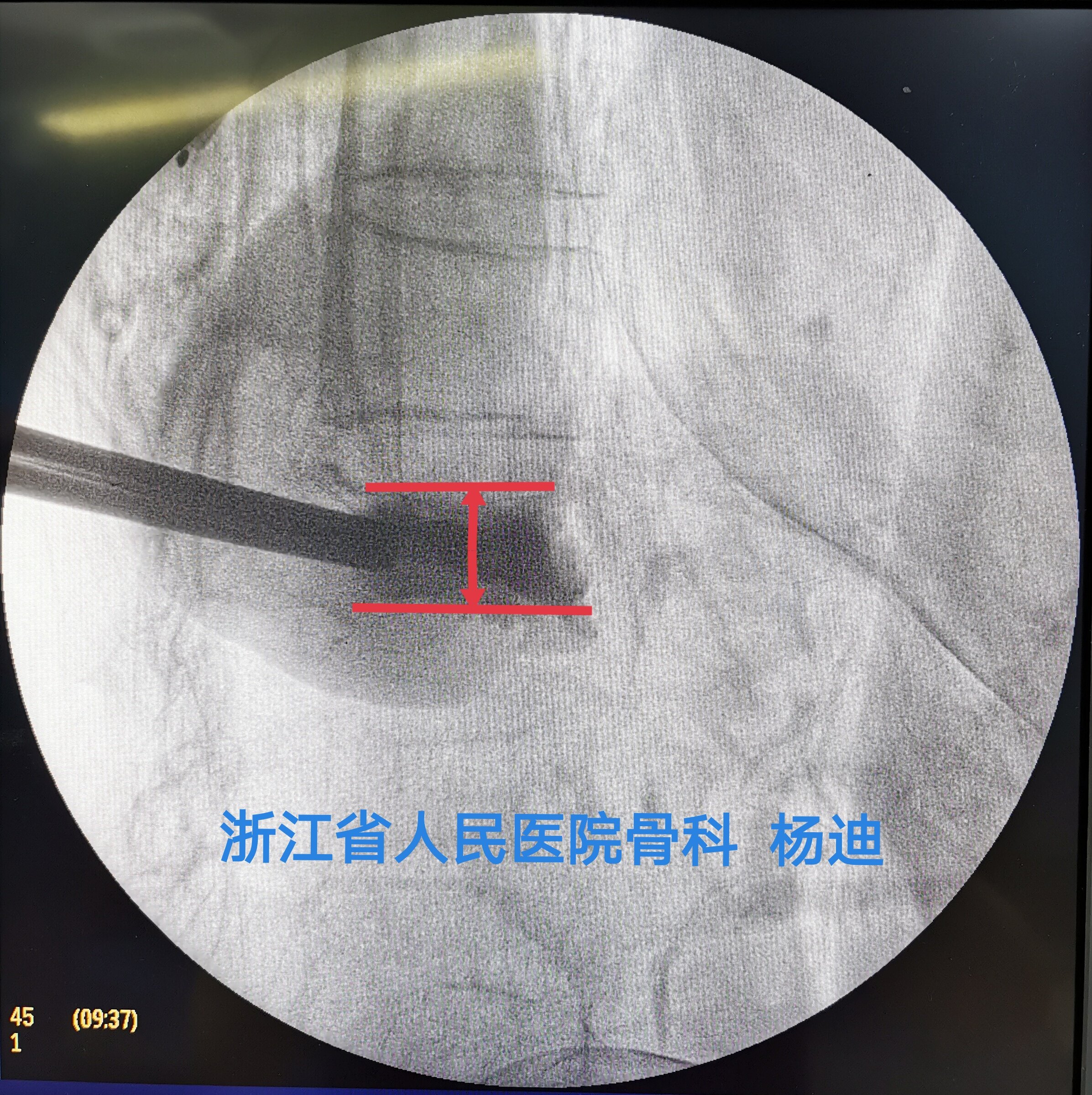
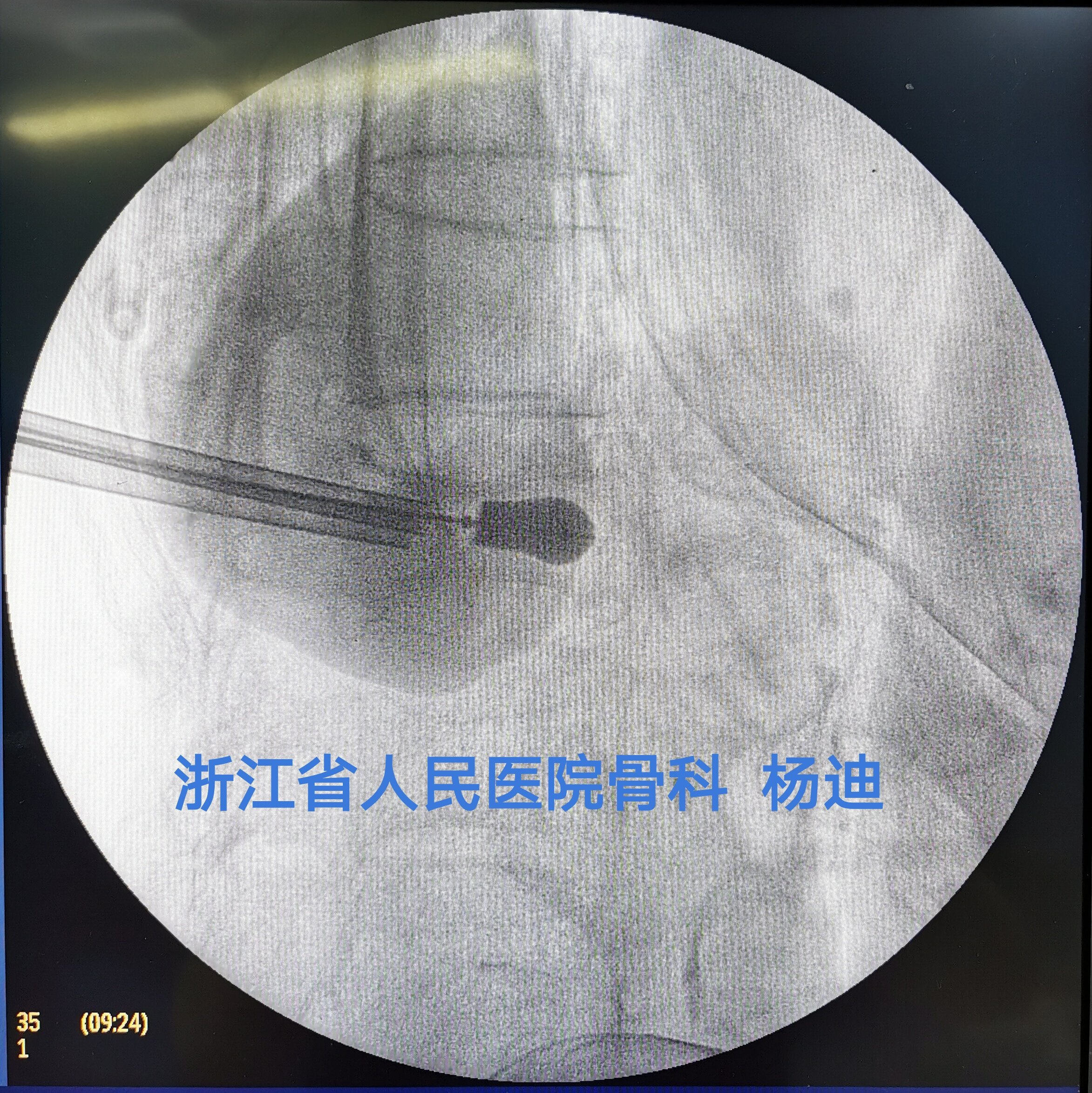
取出球囊,经工作套管注入骨水泥,C臂透视见椎体高度部分恢复,骨水泥填充满意。
术后随访
患者术后腰痛即刻缓解,已起床活动,顺利出院。出院后患者日常生活自理,坚持抗骨质疏松治疗。门诊随访三月,效果满意。
本文是杨迪版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论