 三甲
三甲
甲状腺癌患者最关心的15个问题
作者介绍:
陈树伟
中山大学附属肿瘤医院头颈外科副主任医师,医学博士,硕士研究生导师
中山大学附属肿瘤医院甲状腺癌单病种团队秘书
广东省抗癌协会头颈肿瘤专业委员会青委会副主任委员
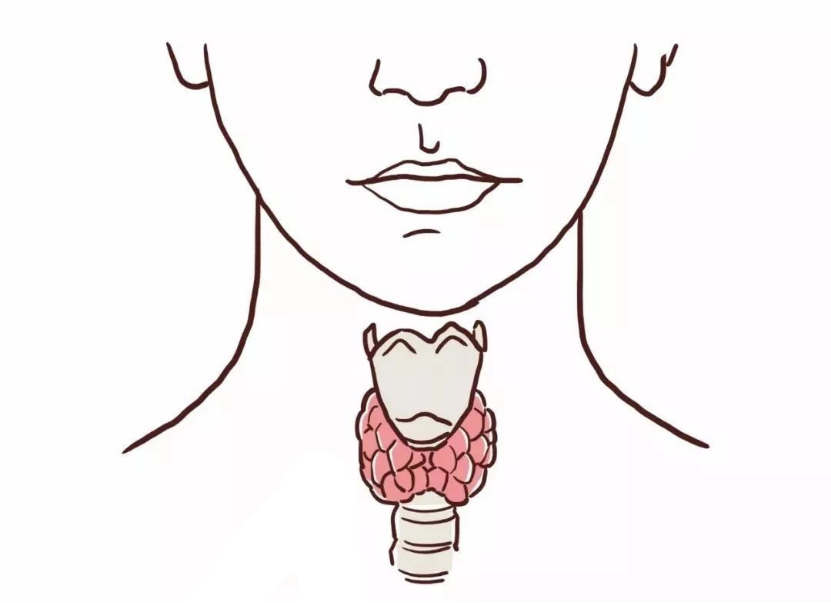
图:甲状腺解剖示意图
甲状腺癌是头颈部和内分泌系统最常见的恶性肿瘤,好发于中青年人,更青睐女性,女性的发病率是男性的3倍。近年来,甲状腺癌的发病率在全球范围内呈持续爆发式上升趋势,成为增长最快的恶性肿瘤,没有之一,一跃跻身全球十大恶性肿瘤、女性五大恶性肿瘤之列,不断刷存在感。那么,甲状腺癌究竟是癌症大家族中的战斗机,还是弱鸡呢?今天,我们将通过临床上甲状腺癌患者最关心的15个问题,带您一起科学、全面认识甲状腺癌。
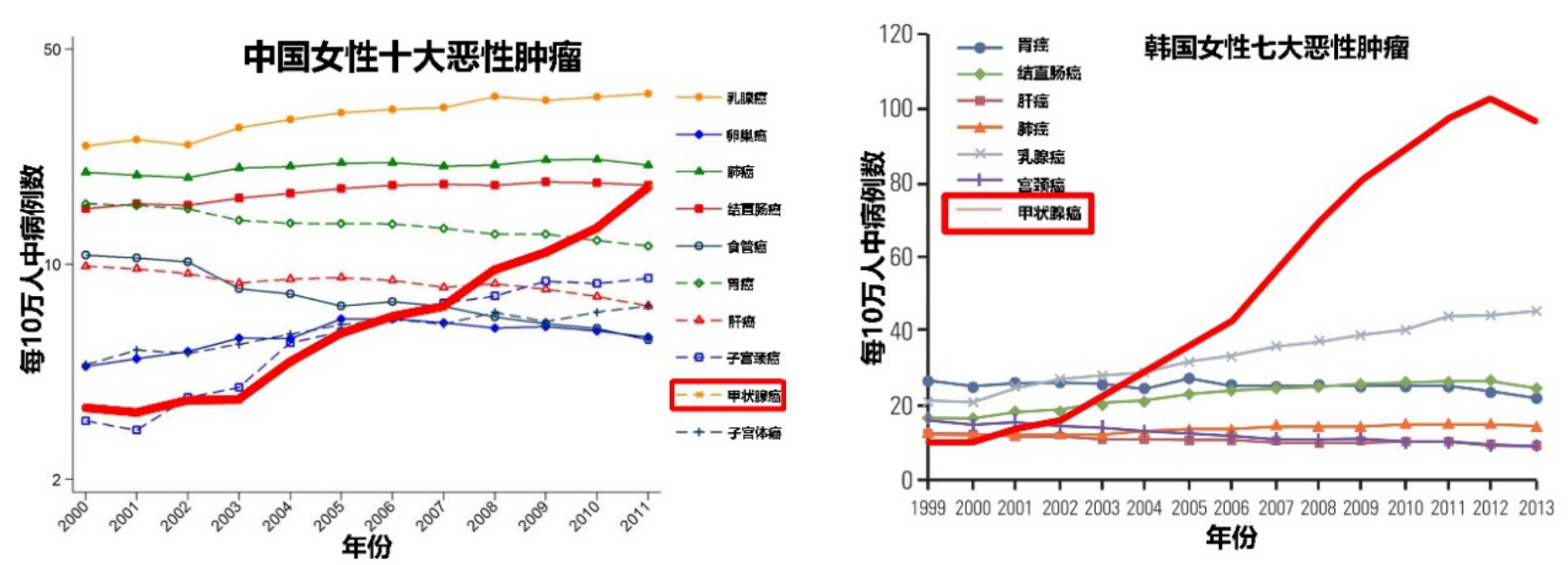
图:甲状腺癌成为全球发病率增长最快的恶性肿瘤
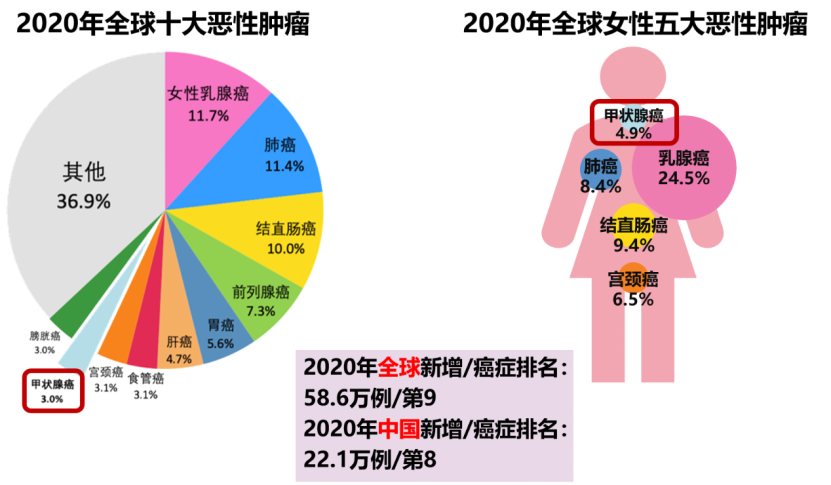
图:2020年全球十大恶性肿瘤、女性十大恶性肿瘤,甲状腺癌分别位列第9、第5位
目录

问题索引
问题1:现在甲状腺癌这么高发,我是不是该去检查一下有没有得甲状腺癌呢?
近年来,甲状腺癌的全球“大爆发”最主要的原因是甲状腺超声检查的广泛普及,是诊断导致的流行病,而非真正的流行病。值得注意的是,在全球甲状腺癌发病率不断攀升的同时,甲状腺癌的死亡率并没有相应的增加,可见,甲状腺癌的总体治疗效果是非常好的,实际上甲状腺癌的5年生存率在全身所有恶性肿瘤中是最高的。因此,我们没必要对甲状腺癌太过关注与恐慌,也没必要让所有人都去筛查甲状腺癌。许多国家的研究已经证明了过度检查可能对于一般人群并没有实际益处,反而浪费了医疗资源,也毫无必要地给患者带来压力,更催生了过度治疗。不过对于有电离辐射暴露史或甲状腺癌既往史或家族史的高危人群,还是需要接受甲状腺癌筛查。筛查首选B超检查。

图:甲状腺超声检查
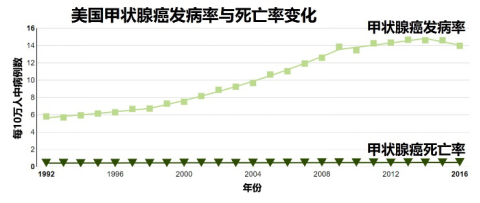
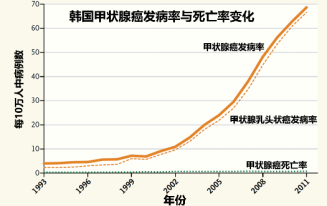
图:全球许多国家的甲状腺癌发病率不断攀升,死亡率却无明显变化
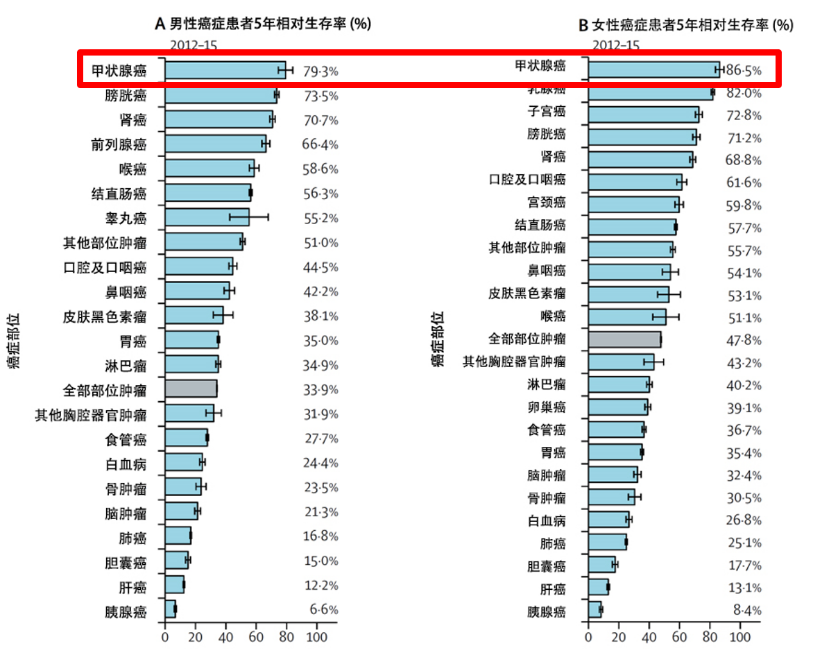
图:2012-2015年中国癌症患者的5年生存率(即癌症患者经治疗后生存5年的人数占同期患者总数的百
问题2:甲状腺结节就是甲状腺癌吗?
甲状腺结节是很常见的。一般人群中触诊发现的甲状腺结节患病率为3%到7%,超声检查发现的甲状腺结节患病率为20%到76%,然而其中只有5%到15%是甲状腺癌,其余大部分都是良性的,所以甲状腺结节并不等同于甲状腺癌,评估甲状腺结节的良恶性尤为重要。
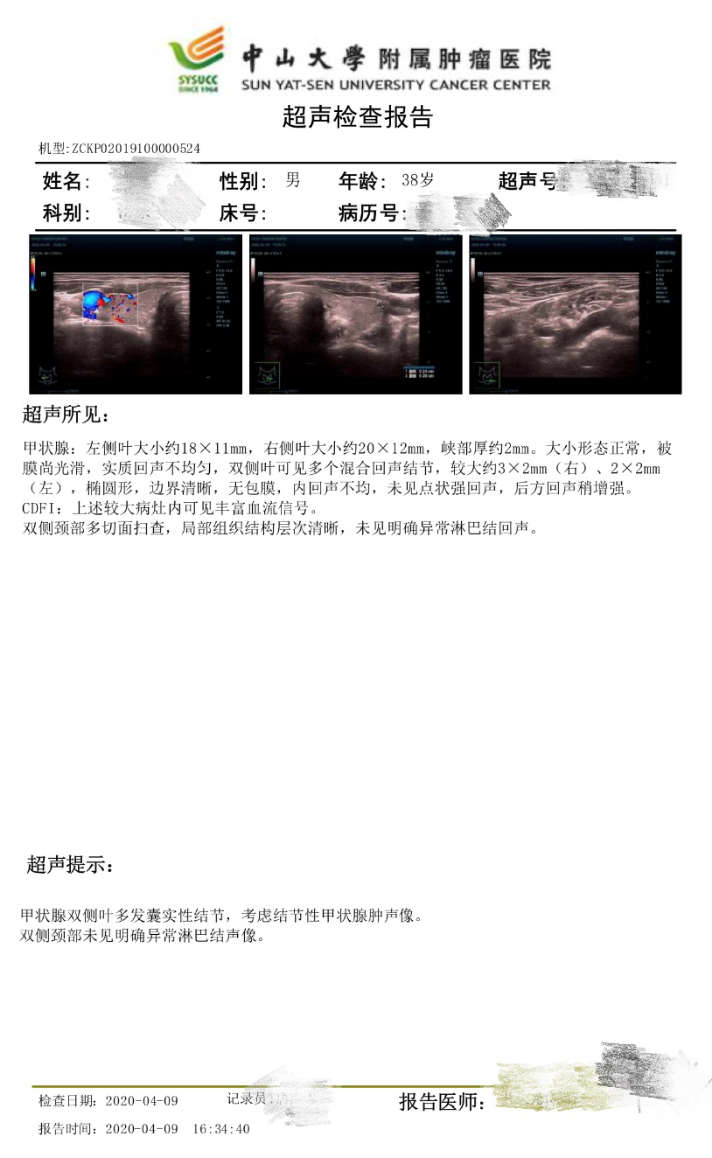
图:良性甲状腺结节的超声检查报告,本病例无需手术
问题3:如果体检发现甲状腺结节该怎么办呢?
当体检检查出有甲状腺结节时,应该先到头颈外科或甲状腺外科就诊,由专科医生进一步评估甲状腺结节的性质,必要时复查超声或穿刺活检明确病理诊断,最终由医生确定是否需要手术或其他治疗。大多数良性甲状腺结节是不需要手术的,定期复查B超监测结节的变化就可以了。
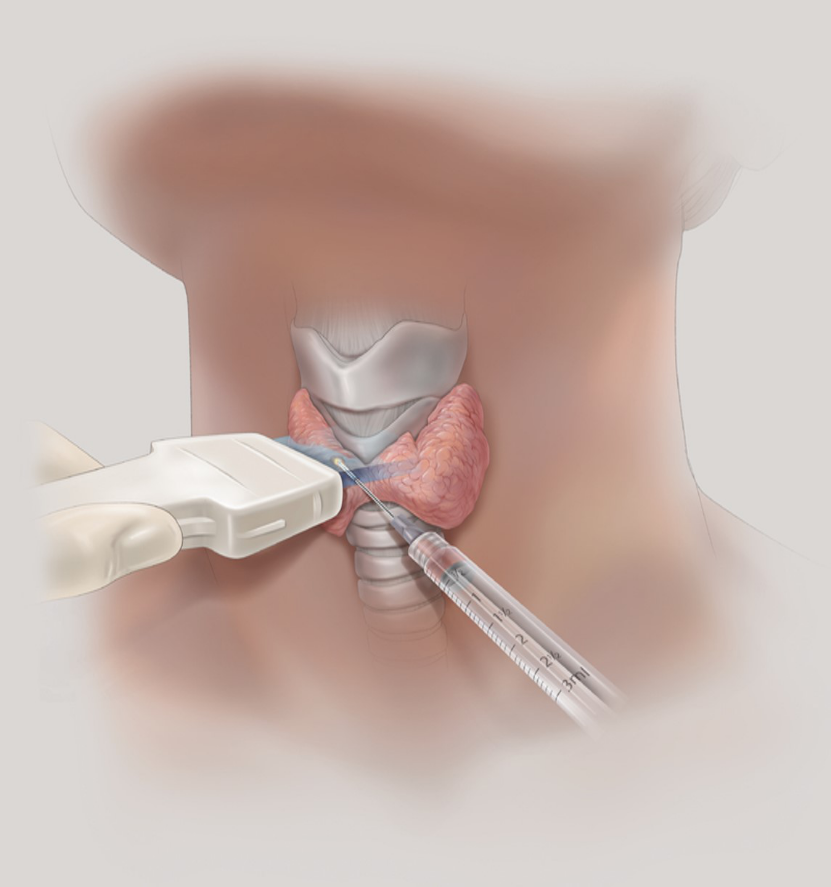
图:甲状腺结节细针穿刺抽吸活检示意图
问题4:得了甲状腺癌会有什么症状呢?
甲状腺癌早期没有明显症状,当甲状腺结节较大时,在颈部前方可以看到或摸到随吞咽上下移动的结节。当甲状腺癌压迫或侵犯周围组织器官,如喉返神经、气管、喉、食管等时,可出现声音沙哑、呼吸困难、咳嗽、咯血、吞咽异物感、吞咽困难等相应症状。当甲状腺癌转移到颈部淋巴结时,常常可以在颈部摸到肿大淋巴结。当甲状腺癌转移到肺、骨、脑时,可出现相应症状如咳嗽、咯血、胸痛、骨痛、头痛等。此外,甲状腺髓样癌还可出现面容潮红、顽固性腹泻、心动过速、多汗等症状。
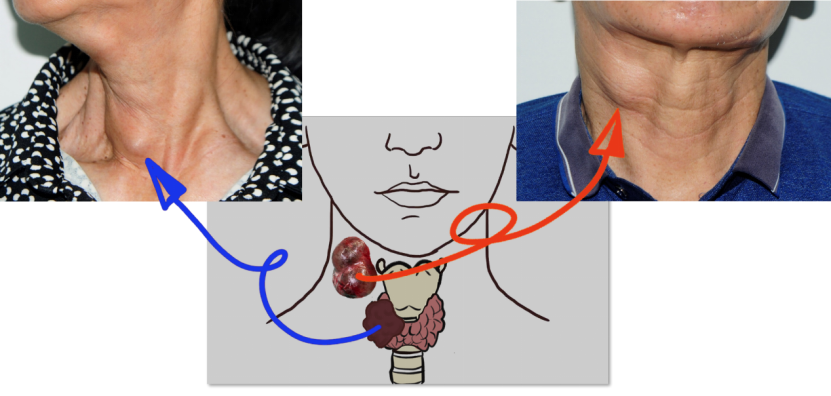
图:甲状腺结节和颈部肿大淋巴结
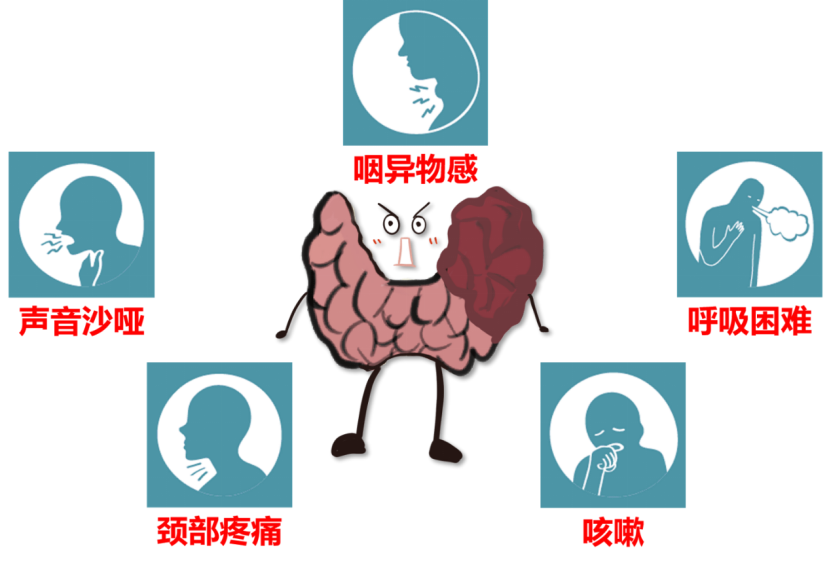
图:晚期甲状腺癌的常见症状
问题5:怀疑甲状腺癌需要做什么检查呢?
超声检查是诊断甲状腺癌首选的、最敏感、最经济的检查方法,能比较准确判断甲状腺结节的良恶性。当超声检查怀疑甲状腺癌时,建议进行细针穿刺抽吸活检明确病理诊断。CT或MRI检查有助于明确病灶范围及其与周围组织器官的关系、寻找可疑淋巴结、明确手术切除范围。对于有怀疑远处转移的患者,可进行相应部位的CT、MRI、骨扫描显像、全身PET/CT检查等。另外,甲状腺癌准备手术前还需要检查甲状腺功能,如果合并有甲亢,应先治疗后再进行手术。如果合并降钙素和癌胚抗原升高则提示甲状腺髓样癌的可能。
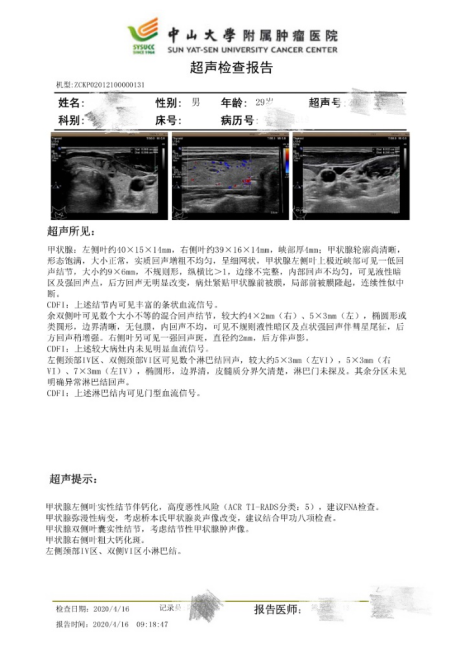
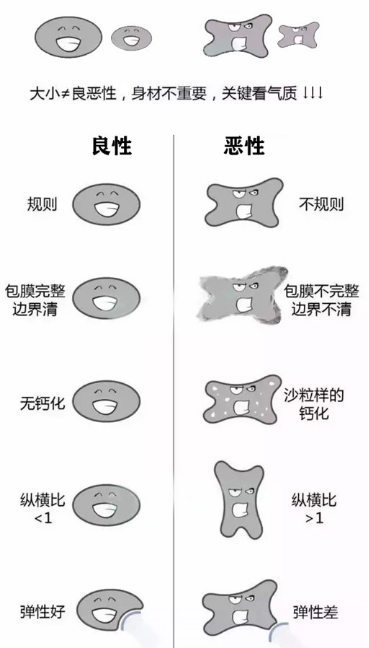
图:甲状腺癌的超声检查报告及甲状腺良恶性结节的超声特征比较
问题6:穿刺活检会导致甲状腺癌扩散吗?
对甲状腺结节或淋巴结进行超声引导下细针穿刺抽吸活检,也就是超声报告上经常提到的FNA,是判断甲状腺结节或淋巴结性质最准确、最有效的方法,有助于明确病理诊断,避免不必要的手术,并协助制定手术方案。FNA在规范操作的前提下都是安全的,可能会导致疼痛不适或小血肿,但严重的并发症很少见,一般也极少引起甲状腺癌转移或种植。
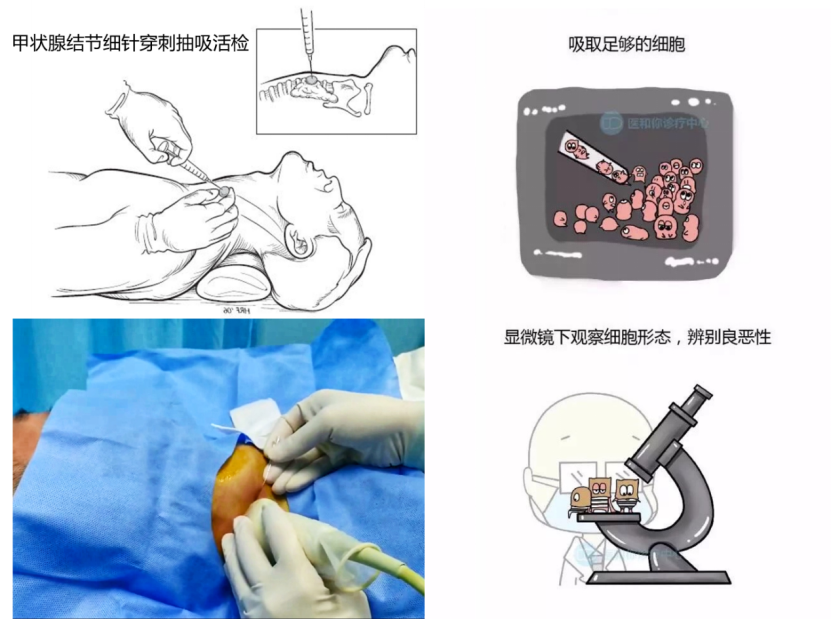
图:甲状腺结节细针穿刺抽吸活检操作流程示意图
问题7:都说甲状腺癌是“懒癌”“最轻的癌症”,是这样的吗?
回答这个问题前,我们先来了解一下甲状腺癌家族的四大成员:乳头状癌、滤泡癌、髓样癌、未分化癌。其中,甲状腺乳头状癌最常见,占全部甲状腺癌的90%以上,治疗效果在全身所有恶性肿瘤中也是最好的,10年生存率可高达90%,这简直让其他恶性肿瘤望尘莫及,也因此让甲状腺癌一直被冠以“懒癌”“最轻的癌症”等美名。然而甲状腺癌中有一种类型叫甲状腺未分化癌,占全部甲状腺癌的不到2%,虽然罕见,但却是恶性程度最高、治疗效果最差的恶性肿瘤,50%的患者在确诊后5个月内死亡,生存时间能超过1年者不足20%,凶险程度堪比“癌王”胰腺癌,让医生束手无策。所以不能一概而论,抛开病理谈预后是不科学的。
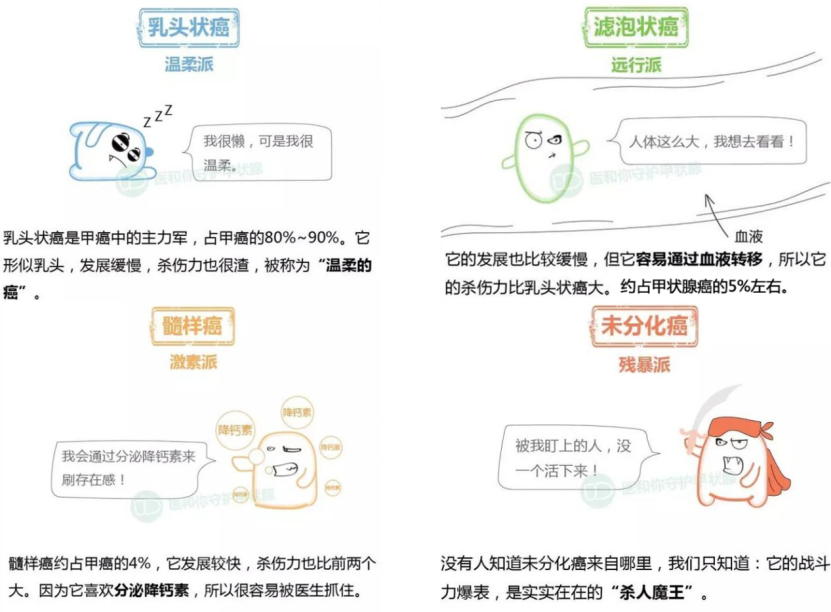
图:甲状腺癌家族的四大成员的特点(图片来源:微信公众号“医和你守护甲状腺”)
问题8:得了甲状腺癌都一定要马上手术吗?
对于低危的甲状腺微小乳头状癌患者,严格选择指征并充分结合患者意愿,可考虑密切观察随访,暂时不手术,但必须同时具备以下全部条件:(1)肿瘤直径≤5mm;(2)非病理学高危亚型(非高细胞型、柱状细胞型、弥漫硬化型、实体亚型等);(3)肿瘤位于甲状腺腺体内且无被膜及周围组织侵犯;(4)无淋巴结或远处转移;(5)无甲状腺癌家族史;(6)无青少年或童年时期电离辐射暴露史;(7)患者心理压力不大、能积极配合随访及超声复查。随访复查的频率我们一般建议是3到6个月。当然,在密切观察过程中如果发现肿瘤进展或者患者改变意愿、要求手术,再进行手术干预,也不影响治疗效果。除此以外的其他甲状腺癌都需要积极治疗。
问题9:甲状腺癌的治疗手段有哪些?
甲状腺癌的治疗首选手术。甲状腺乳头状癌和滤泡癌手术后还需要进行TSH抑制治疗,部分患者还需要进行碘131治疗。对于不可手术切除的甲状腺癌,可以选择放疗、靶向治疗、化疗等。
问题10:所有的甲状腺癌患者都需要接受碘131治疗吗?
碘131治疗是治疗甲状腺癌的重要手段,但并非所有患者都需要做。首先,碘131治疗只针对甲状腺乳头状癌和滤泡癌,对甲状腺髓样癌和未分化癌是无效的。其次,也不是所有甲状腺乳头状癌和滤泡癌患者都需要接受碘131治疗。通常在手术后我们会根据患者的临床病理特征对患者进行分期及复发危险度分层,将其分为低危、中危、高危。只有高危组和部分中危组的患者需要接受碘131治疗。
问题11:做完碘131治疗后要多久才能怀孕?
我们一般建议女性患者在碘131治疗结束6个月后、最好是1年后再考虑怀孕。
问题12:甲状腺癌术后都得终身吃药吗?TSH抑制得越低越好吗?
甲状腺癌手术后一般都会进行内分泌治疗,即甲状腺激素治疗。如果是为了抑制TSH(促甲状腺素)水平,从而减少甲状腺癌复发风险,我们称之为抑制治疗;如果是为了维持甲状腺功能正常,则称之为替代治疗。内分泌治疗用药首选左甲状腺素口服制剂。TSH抑制治疗仅适用于甲状腺乳头状癌和滤泡癌。至于TSH抑制的目标,会根据复发危险度分层而有所不同:一般建议高危组患者将TSH抑制在0.1uIU/ml以下;中危组抑制在0.1-0.5uIU/ml;低危组抑制在 0.5-2uIU/ml。此外,还要结合患者的年龄、心脏功能以及对药物的耐受度综合考虑,并非TSH抑制得越低越好。至于用药年限,一般建议中、高危组患者终身抑制治疗,低危组患者抑制治疗时间5-10年,之后改为替代治疗,也就是说,低危组患者如果手术没有切除全部甲状腺,残留甲状腺功能能代偿,则有可能不需要终身吃药。其他类型的甲状腺癌手术后只需要替代治疗。

图:甲状腺乳头状癌和滤泡癌的复发危险度分层和TSH抑制目标及年限
问题13:甲状腺癌治疗后如何进行随访?
甲状腺癌治疗后需要定期到医院进行复查,主要的复查项目包括超声检查和抽血。一般建议治疗后第1年内每3-6个月复查一次超声,此后每6-12个月复查一次。如果发现可疑病灶,检查间隔应酌情缩短。对超声发现的可疑病灶,可进行穿刺活检明确诊断。此外,甲状腺乳头状癌和滤泡癌治疗后需要定期复查甲状腺功能,根据TSH水平调整左甲状腺素剂量。一般建议治疗后每3-6个月复查一次甲状腺功能,调整剂量后1个月复查。女性患者最好将TSH水平抑制稳定3个月以上再考虑怀孕,如果怀孕,则需要每4周复查一次甲状腺功能,并维持既定的TSH抑制目标。甲状腺髓样癌的随访还需要复查降钙素和癌胚抗原,监测肿瘤是否复发。
问题14:生活中如何预防甲状腺癌的发生呢?
大部分情况下,甲状腺癌的病因无从得知。电离辐射是目前唯一得到科学证明的甲状腺癌致病因素。电离辐射的来源主要包括:核电站、核爆炸、核泄漏产生的放射性物质;医院里的X线、CT、放射性核素、放射治疗;安检用的X线安检机;坐飞机时受到的宇宙射线辐射。因此,我们在日常生活中能预防甲状腺癌的方法,就是尽量少接触上述电离辐射的来源,或者在不得不接触时做好防护。需要特别指出的是,电脑、手机、WIFI、微波炉、变电站的辐射都是电磁辐射,而不是电离辐射,没有导致甲状腺癌的风险。

图:切尔诺贝利核事故导致受污染区域甲状腺癌病例急剧增加
问题15:吃碘盐、海产品会导致甲状腺癌吗?
虽然碘过量和甲亢、甲减、桥本氏甲状腺炎等甲状腺相关疾病有一定关系,但是目前没有明确科学依据证明碘过量能导致甲状腺癌,所以不必“谈碘色变”。当然,碘过量对人体确实有害,如果担心自己碘过量,到医院做个尿碘检测就知道了。

图:目前没有明确科学依据证明碘过量能导致甲状腺癌。碘盐:这锅我不背!
综上所述,甲状腺癌是目前全球发病率增长最快,同时也是总体治疗效果最好的恶性肿瘤。对于甲状腺癌,我们需要做到科学认识,既不能轻敌,也无需恐慌。
参考资料:
1. Cancer statistics in China, 2015. CA Cancer J Clin. 2016;66(2):115-132.
2. Cancer Statistics in Korea: Incidence, Mortality, Survival, and Prevalence in 2013. Cancer Res Treat. 2016;48(2):436-450.
3. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2018;68(6):394-424.
4. SEER Incidence Database - SEER Data & Software, https://seer.cancer.gov/data
5. Korea's thyroid-cancer "epidemic"--screening and overdiagnosis. N Engl J Med. 2014;371(19):1765-1767.
6. Changing cancer survival in China during 2003-15: a pooled analysis of 17 population-based cancer registries. Lancet Glob Health. 2018;6(5):e555-e567.
7. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid. 2016;26(1):1-133.
8. 甲状腺结节和分化型甲状腺癌诊治指南. 中国肿瘤临床. 2012;39(17):1249-1272.
9. 甲状腺微小乳头状癌诊断与治疗中国专家共识(2016版). 中国肿瘤临床. 2016;43(10):405-411.
本文是陈树伟版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论