 三甲
三甲
结直肠息肉治疗和随访方案—良性锯齿状病变
书接上文,在前面提到从活检病理的角度,可以将肠道息肉分为五个大类:1.普通型腺瘤;2.良性锯齿状病变;3.炎性息肉;4.错构瘤性息肉;5.免疫性或淋巴相关性息肉,前文已经详细介绍了普通型腺瘤性息肉的临床特点、治疗和复查方案,下面本文继续介绍良性锯齿状病变(锯齿状息肉)。
良性锯齿状病变
良性锯齿状病变,顾名思义,这类病变因其隐窝形态呈现锯齿样而得名,正常大肠腺管上皮是由腺管底部的干细胞不断分裂增殖,向上移动、分化而来,这种向表层上皮细胞分化的过程称为终末分化,这一过程的异常与锯齿状病变的发生有关,在锯齿状病变中,终末分化细胞和下部隐窝细胞结合在一起,形成了模仿正常腺管的小隐窝,这些小隐窝聚集在一起,形成了锯齿状的腺瘤腺管。研究发现,不同于普通型腺瘤的癌变过程,锯齿状病变是通过特殊的锯齿状通路进行癌变,约35%的结直肠癌是通过这条锯齿状通路发展而来。
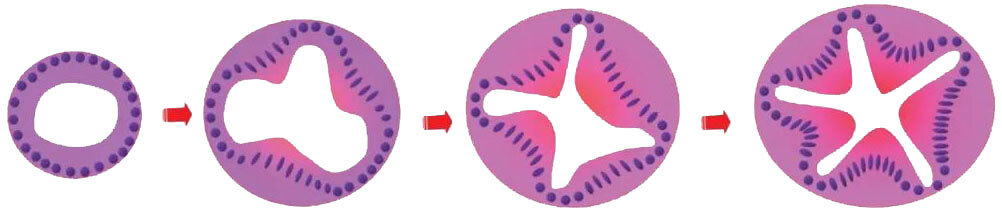
锯齿状病变的演变模式图(引自扫地僧一听)
WHO将良性锯齿状病变分为三大类:增生性息肉(Hyperplastic Polyps, HP),无蒂锯齿状腺瘤/息肉(Serrated Sessile Adenoma/Polyps, SSA/P)和传统锯齿状腺瘤(Traditional Serrated Adenoma, TSA)。一般认为SSA/P是BRAF基因突变相关结直肠癌的前驱病变,TSA则与KRAS基因突变结直肠癌关系更为密切。下面我们来一一介绍:
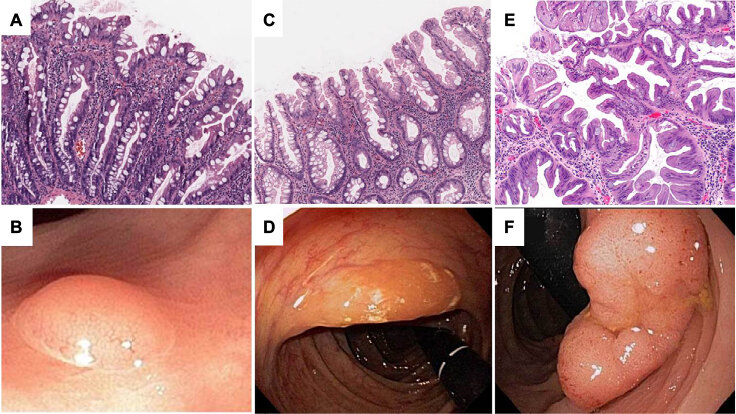
左侧增生性息肉,中间无蒂锯齿状息肉,右侧传统锯齿状息肉(图片来自网络)
增生性息肉
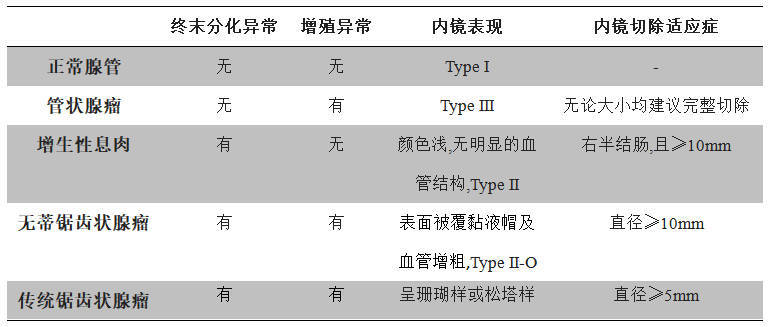
占锯齿状病变的75%,好发于直肠和乙状结肠,通常小于5mm,一般不引起症状,增生性息肉由正常细胞排列成典型的锯齿状,没有异型增生,锯齿状结构局限于隐窝上1/3-1/2,隐窝长而直、下部狭窄,增殖带位于隐窝下部。根据息肉的数目,又可将增生性息肉分为散发增生性息肉和增生性息肉综合征两类。
散发性增生性息肉多位于远端结肠或者直肠,体积较小,多不超过5mm,内镜下常呈扁平或稍微隆起,常为多发,颜色较周围粘膜浅,表面缺乏明显的血管结构或仅有孤立的条状血管。
治疗和随访建议:通常会在内镜检查中用活检钳钳除或切除,但文献报道部分增生性息肉也含有异型增生的腺体,特别是位于右半结肠者,这些成分可发生癌变,因此对增生性息肉也要处理,以防癌变。在美国等提倡结直肠癌筛查的国家,推荐对局限于直肠或乙状结肠的小型(<10mm)增生性息肉患者在10年后行结肠镜复查。在其他国家,推荐不再行结肠镜检查,因为这类息肉没有发生异时性肿瘤的风险。
增生性息肉综合征(HPS):也称锯齿状息肉综合征(SPS),是一种以结肠多发锯齿状息肉为临床特征的遗传性疾病,世界卫生组织(WHO)建议满足以下任意一项标准即可诊断:(1).近端直肠锯齿状息肉数量≥5个,最大径均≥5mm,其中至少2个最大径≥10mm;(2).近端直肠锯齿状息肉数量≥5个,锯齿状息肉(不论大小)数量≥20个。在明确诊断锯齿状息肉病综合征之前,应行基因检测以排除其他息肉病综合征。
治疗和复查建议:文献研究发现在发生结直肠癌的锯齿状息肉病综合征患者中40%可检测到MSI、49%可检测到BRAF基因突变。锯齿状息肉病综合征患者因结直肠内有大量锯齿状息肉,结直肠癌风险显著增加,文献报告其发生结直肠癌风险为29.3%。对于锯齿状息肉病综合征患者,建议通过结肠镜切除所有最大径≥5mm的息肉。对满足以下至少一项条件的患者,建议每年进行1次结肠镜检查:(1).发现≥1个进展期锯齿状息肉,即息肉最大径≥10mm和(或)伴上皮内瘤变;(2).发现≥1个进展期腺瘤,即腺瘤最大径≥10mm和(或)高级别上皮内瘤变和(或)绒毛组织成分≥25%;(3).发现≥5个无蒂锯齿状病变(不论大小)和(或)增生性息肉最大径≥5mm。如以上3项条件均不符合,可将结肠镜检查间隔时间延长为每2年1次。锯齿状息肉病综合征患者的一级亲属从40岁开始,每5年进行1次结肠镜检查,如既往已确诊结直肠癌,则应从30岁开始进行监测。
无蒂锯齿状息肉
无蒂锯齿状息肉SSA/P:与增生性息肉发生部位不同,SSA/P多位于右半结肠,一般大于5mm,内镜下一般呈扁平或者无蒂,息肉无蒂,表面光滑,常有黏液覆盖,边界模糊不清,与增生性息肉内镜下表现相似,因此内镜诊断有一定难度,容易误诊为增生性息肉。SSA/P的锯齿状隐窝结构有如下特点:(1).锯齿状结构延伸到隐窝基底部;(2).隐窝变形:隐窝基底部扩张,且宽于腺腔开口部分,呈烧瓶状、L型、倒T型等;(3).不对称增生:增殖带不规则或非对称分布,不分布于隐窝基底,可出现在隐窝的各个部位。SSA/P常有BRAF基因突变。SSA/P可通过锯齿状通路进行癌变,如SSA/P伴细胞异型增生,其进展到结直肠癌的时间将会大大提前。

无蒂锯齿状腺瘤内镜下表现(图片来自网络)
传统锯齿状腺瘤
传统锯齿状腺瘤TSA:不常见,多发生于老年人,约占结肠息肉的1%-2%。女性较多,几乎全部发生在左半结肠。TSA的典型特征为具有绒毛状结构,其上被覆高柱状上皮,核呈杆状或狭长型,胞质嗜酸性。TSA常出现“异位”的隐窝结构,隐窝基底不锚定在黏膜肌层,失去指向黏膜肌层的极性。
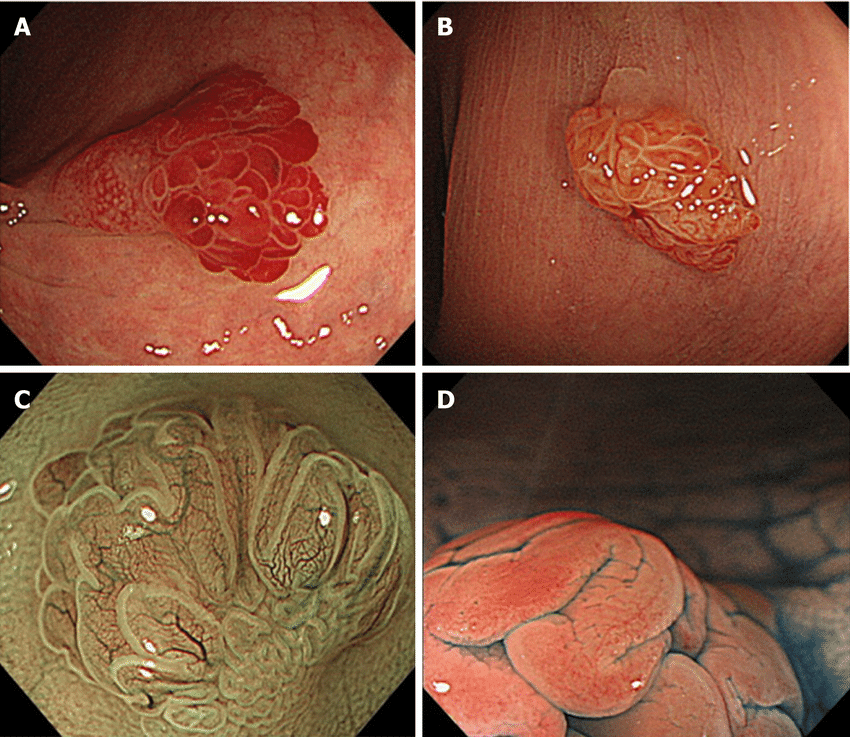
传统锯齿状腺瘤内镜下表现(图片来自网络)
治疗和随访建议:SSA/P的癌变率和TSA一样,大约是10%,均推荐完整切除。但是,由于其无蒂且边界不清,所以需小心谨慎以确保在内镜下将病灶完整切除。复查间隔时间取决于息肉大小和组织学表现。1.没有异型增生且<10mm的SSA/P按低危腺瘤处理,首次结肠镜复查在3年内进行。2.伴有异型增生或≥10mm的SSA/P以及TSA按高危腺瘤处理,首次结肠镜复查在1-2年内进行。
全文总结
本文介绍了良性锯齿状病变的三个类型,即增生性息肉、无蒂锯齿状息肉和传统锯齿状息肉。区分和理解三者之间的关系,需抓住两个关键点:腺窝增殖带、锯齿状病变在隐窝中的分布位置,如下图所示:
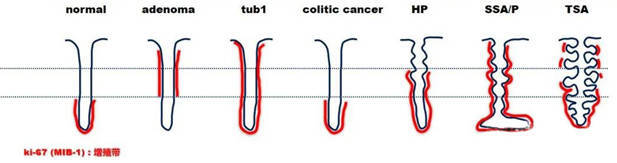
各类病变的增殖带和锯齿病变的分布(图引自扫地僧一听)
另外也可以从另外一种角度分析三者之间的关系:终末分化异常和异常增殖,就很容易理解3种病变的相互关系。增生性息肉中出现的锯齿状腺瘤,是由于终末分化异常表达的增生性息肉细胞发生了肿瘤化改变导致,如果管状腺瘤发生终末分化表达,就会形成锯齿状腺瘤的形态。
良性锯齿状病变的临床特点
参考资料:
1.周晓军,樊祥山.解读2010年消化系统肿瘤WHO分类(三) [J].临床与实验病理学杂志,2011,27(11):1153-1160.
2.《Odze and Goldblum surgical pathology of the GI tract, liver, biliary tract, and pancreas》
3.《Diagnostic Histopathology of Tumors, 5th Edition》
4.《消化道黏膜病理活检解读(第2版)》
5.部分图片源自网络、部分内容引自刘国伟教授“扫地僧一听”公众号
本文是姜建龙版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论