
一种生长在子宫以外的肌瘤——寄生性肌瘤
现在妇科领域很多手术都是用腹腔镜来完成的,尤其像子宫肌瘤、卵巢囊肿这样的良性疾病,几乎都会考虑腹腔镜手术。腹腔镜手术切口小、恢复快、住院时间短,有很多优点。最近我们遇到了一个腹腔镜术后寄生性平滑肌瘤的病例,这是与腹腔镜子宫肌瘤手术相关的一种特殊并发症,随着腹腔镜手术的增多,这类疾病也越来越多见。今天我就把这个病例介绍给大家。
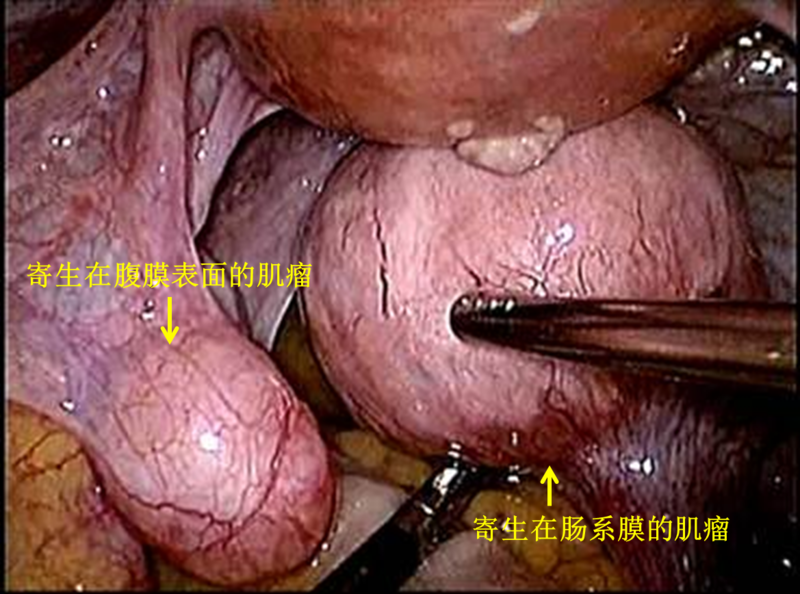
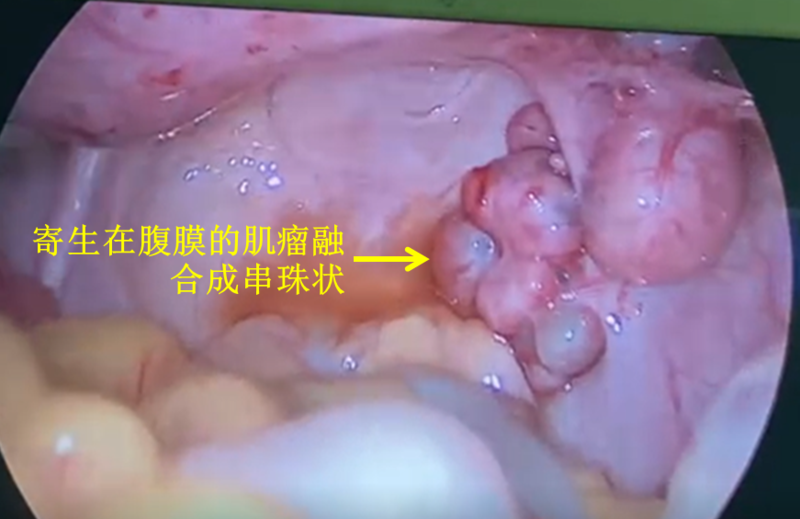
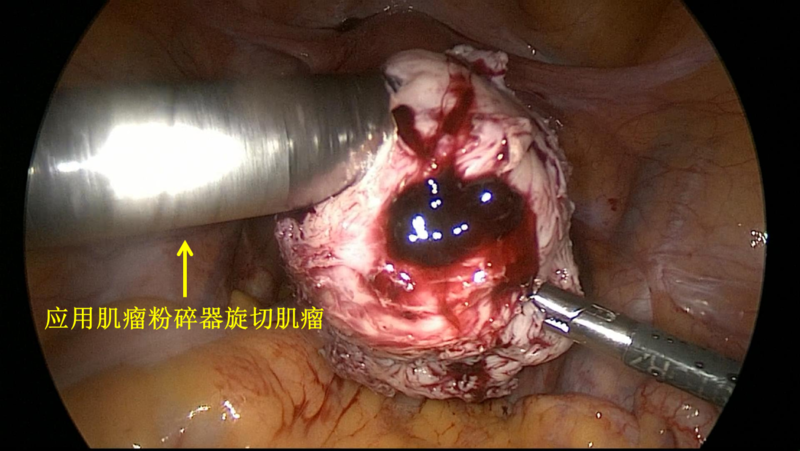
这位年轻患者多年前做过腹腔镜子宫肌瘤剔除手术(通过腹腔镜技术切除子宫上的肌瘤、保留子宫的一种手术),但腹腔镜穿刺孔小(最大的穿刺孔约1.5cm)、肌瘤大,为了从肚子里取出肌瘤标本,需要使用一种肌瘤粉碎器,这是一种使用快速旋转的刀片把组织切割成条状的器械,圆圆的肌瘤被粉碎成条状后就可以经穿刺孔顺利取出。打个比方,有点儿类似于把一个大苹果削成苹果条的感觉。这也是腹腔镜手术中取出较大肌瘤标本的首选方法。但是过了几年后,这位患者参加体检,超声发现子宫后方出现了多个肌瘤样的低回声包块,直径从4cm逐渐增大到7cm,而且病灶位置会随着肠蠕动而有所改变。当时我们考虑肌瘤复发,再次进行了腹腔镜手术。手术中发现这个7cm的肌瘤附着寄生在肠系膜上,另外还看到寄生在盆腔腹膜上的多个肌瘤,有些肌瘤相互融合成串,子宫上并没有生长大的肌瘤。我们切除了所有的寄生性肌瘤,为了避免再次发生肌瘤残渣播散,粉碎肌瘤时在密闭的标本袋中进行操作。术后到现在又过了几年,没有再发生寄生性肌瘤复发。
为什么会发生寄生性肌瘤?
寄生性肌瘤是指子宫以外滋生的平滑肌瘤,盆腹腔腹膜、肠系膜、大网膜表面是常见的寄生位置。这种疾病发病率很低,国内外基本都是以个案报道为主。为什么“子宫”肌瘤会生长在子宫以外呢?一个原因是带蒂的浆膜下肌瘤发生蒂扭转,肌瘤与子宫分离,附着在周围邻近器官或腹膜上继续存活生长;另一个原因就是像上面这个病例一样发生医源性种植,腹腔镜手术中粉碎肌瘤时,小的肌瘤碎屑掉落在盆腹腔形成播散,在一些因素的刺激下(如雌激素水平增高、妊娠、腹膜化生等),残留的肌瘤细胞得以增殖,形成新的血液供应,逐渐生长发展成寄生性肌瘤。大多数寄生性肌瘤位于盆腔,这可能是因为重力作用使肌瘤碎屑定植在了较低的位置,但也有一些肌瘤寄生在上腹部甚至横隔表面,这可能与妇科手术时头低脚高位有关系。总体来说,寄生性肌瘤的发生率约为0.1%-0.9%。
都是肌瘤粉碎器的错吗?
一切医疗技术、操作和器械使用都具有获益和风险的两面性,腹腔镜下肌瘤粉碎术也不例外。肌瘤粉碎器能用很微创的方法取出肌瘤标本,但也可能导致医源性寄生性平滑肌瘤,还可能把隐匿的子宫肉瘤(一种恶性肿瘤)粉碎造而造成播散种植的不良结局。我认为,一方面应用肌瘤粉碎器后发生寄生性肌瘤的发生率很低(0.1%-0.9%);另一方面,虽然开腹手术降低了肌瘤播散的风险,但发生盆腔感染、切口愈合不良等并发症的几率比腹腔镜手术高。因此,在良性疾病中完全放弃腹腔镜手术和肌瘤粉碎器也是不合适的。
如何预防寄生性肌瘤?
我国妇科专家在2020年发布了《实施腹腔镜下子宫(肌瘤)粉碎术的中国专家共识》,这里面推荐了一些降低医源性寄生性肌瘤风险的方法。第一、要重视术前评估,术前尽可能的排除子宫肉瘤,粉碎术仅限于术前诊断为子宫肌瘤的患者。第二、术中要重视对子宫肿瘤的再次评估,怀疑可能有恶性风险时及时送冰冻快速病理,必要时中转开腹。第三、如果情况允许,尽量在密闭的标本袋中使用肌瘤粉碎器粉碎标本,这样虽然会使手术时间增加20-30分钟,但增加了安全保障。第四、手术结束前应用大量生理盐水仔细冲洗盆腹腔,最大程度的避免肌瘤碎屑的残留。第五、术前应重视与患者充分的知情沟通,患者有选择手术方式的权利。
总结一下,寄生性肌瘤是一种罕见的良性疾病,可能发生在使用了肌瘤粉碎器的腹腔镜子宫肌瘤手术后,绝大多数患者经过个体化的治疗后都能有很好的预后。随着腹腔镜技术治疗子宫肌瘤的广泛开展,妇科医生在使用肌瘤粉碎器时要更加谨慎,但也不应因噎废食,术中使用肌瘤粉碎器后,要努力清除每一块可能残留的碎片和残渣,这样才能最大程度的减少医源性寄生性肌瘤的发生。
本文是马珂版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论